Presse

Presse News
Behandlungsqualität im Fokus:
Universitätsklinikum und RKU legen aktuelle Ergebnisse der
Initiative Qualitätsmedizin vor
Ulm, 21.05.2025. Das Universitätsklinikum Ulm (UKU) und die RKU – Universitäts- und Rehabilitationskliniken Ulm veröffentlichen zum dritten Mal in Folge die Ergebnisse der Initiative Qualitätsmedizin, kurz: IQM. In dem jährlich erscheinenden Qualitätsbericht wird die Behandlungsqualität von über 350 Qualitäts-kennzahlen auf der Grundlage von Routinedaten für mehr als 60 relevante Behandlungsverfahren und Krankheitsbilder dargestellt. Die Ergebnisse sind nun auf den jeweiligen Webseiten der Kliniken einsehbar.
Mit der erneuten Teilnahme an der Initiative Qualitätsmedizin setzen UKU und RKU nicht nur auf eine gründliche Analyse der Behandlungsergebnisse, sondern auch auf den ständigen Dialog mit anderen führenden Kliniken, um sich weiter zu verbessern.
„Die Veröffentlichung und der Austausch unserer Qualitätsdaten bieten uns die Möglichkeit, gezielt an den Bereichen zu arbeiten, in denen noch Potenzial für Verbesserungen besteht. Gleichzeitig sind wir stolz auf die Erfolge, die wir zum Beispiel in der Herz- und Gefäßchirurgie oder der Geburtshilfe erzielen konnten“, erklärt Prof. Dr. Udo X. Kaisers, Vorstandsvorsitzender und Leitender Ärztlicher Direktor am Universitätsklinikum Ulm sowie Vorstand der universitären Trägergruppe der IQM.
Die aktuellen IQM-Berichte belegen die ausgezeichnete Behandlung in mehreren Bereichen der me-dizinischen Versorgung am Universitätsklinikum Ulm. Dazu zählt zum Beispiel die operative Versor-gung von Patient*innen mit Herzinfarkt oder Gefäßerkrankungen. Aber auch bei den Geburten konnte die hohe Versorgungsqualität der Klinik für Frauenheilkunde und Geburtshilfe weiter bestä-tigt werden.
„Unsere Teilnahme an der IQM geht über die bloße Erfüllung gesetzlicher Anforderungen hinaus“, so Dr. Oliver Mayer, Leiter der Stabsstelle Qualitäts- und Risikomanagement am UKU. „Sie ist ein Teil unseres Bestrebens, unsere medizinischen Leistungen zu hinterfragen und weiterzuentwickeln – stets mit dem Ziel, die bestmögliche Versorgung für unsere Patientinnen und Patienten zu gewähr-leisten.“
Am RKU stehen vor allem die positiven Entwicklungen in der Hüft- und Knie-Endoprothetik im Vor-dergrund. Insbesondere bei Endoprothesen-Wechsel-Operationen wird eine sehr geringe Komplika-tionsrate aufgezeigt – ein klarer Hinweis auf die hohe Behandlungsqualität und operative Erfahrung in diesem komplexen Eingriffsbereich. Außerdem konnte bei der Versorgung von Schlaganfällen, bei denen das Blutgerinnsel durch einen Katheter entfernt wird (Thrombektomie), eine weitere Verbes-serung der Qualitätsmerkmale im Vergleich zum Vorjahr festgestellt werden. Hierbei geht es neben dem Erfolg der Behandlung auch um die Optimierung der Abläufe um jedem Patienten eine schnellstmögliche Therapie zu gewährleisten, getreu dem Motto „time ist brain“.
Mit rund 450 Kliniken aus Deutschland und der Schweiz bildet die Initiative Qualitätsmedizin ein starkes Netzwerk, das durch den transparenten Austausch von Behandlungsdaten dazu beiträgt, die Qualität der Patientenversorgung landesweit zu verbessern.
„Für uns ist die Teilnahme an der IQM ein unverzichtbares Werkzeug, um die Qualität unserer Arbeit nicht nur zu messen, sondern auch aktiv zu verbessern. Wir sind überzeugt, dass diese Transparenz auch unseren Patientinnen und Patienten zugutekommt, da sie dadurch mehr Vertrauen in die Quali-tät ihrer Behandlung gewinnen“, fügt Prof. Kaisers hinzu.
RKU unter neuer Leitung: Wechsel in der Geschäftsführung an den RKU – Universitäts- und Rehabilitationskliniken Ulm
Ulm, 25.02.2025. Einer neuen Herausforderung stellt sich seit dem 15. Februar 2025 der Freiburger Alexander Schwabe: Er übernimmt im Rahmen des bestehenden Managementvertrages der Sana Kliniken AG die Geschäftsführung der RKU – Universitäts- und Rehabilitationskliniken Ulm, kurz: RKU. Sein Vorgänger, Sadık Taştan, leitete die 100%-ige Tochter des Universitätsklinikums Ulm (UKU) zuvor zwei Jahre lang.
„Wir sind sicher, dass Alexander Schwabe das RKU in eine Zukunft führen wird, die medizinisch, pflegerisch und wirtschaftlich nachhaltig sein wird“, so Andreas Ruland, Cluster-Geschäftsführer Bayern Süd der Sana Kliniken AG. „Wir danken Sadık Taştan für seinen engagierten Einsatz am RKU und wünschen ihm privat und beruflich alles Gute auf seinem weiteren Weg.“
Der Wechsel in der Geschäftsführung steht im Zeichen des weiteren Zusammenwachsens von RKU und UKU, um die Gesundheitsversorgung in der Region weiter zu verbessern und die Zukunftsfähigkeit beider Standorte nachhaltig zu stärken. Herr Alexander Schwabe wird seine Geschicke auch über eine mögliche vollständige Integration des RKUs hinaus am Gesundheitsstandort einbringen. Das UKU hatte 2021 bereits die 50%-igen Gesellschaftsanteile der Sana Kliniken AG übernommen und das RKU seitdem als 100%-iges Tochterunternehmen geführt.
„Mit Herrn Schwabe gewinnen wir einen Geschäftsführer mit umfangreicher Managementerfahrung und breit gefächerter Expertise“, so Prof. Dr. Udo X. Kaisers, Vorstandsvorsitzender und Leitender Ärztlicher Direktor am UKU. „Wir freuen uns auf die kommende Zusammenarbeit und heißen Herrn Schwabe herzlich willkommen in Ulm“, so Prof. Kaisers weiter. „Gleichzeitig möchten wir uns bei Herrn Taştan für seinen Einsatz und seine Tätigkeit ausdrücklich bedanken und wünschen ihm alles Gute für seinen neuen beruflichen Abschnitt.“
Alexander Schwabe war vorher als Abteilungsleiter im Geschäftsbereich Personal am Universitätsklinikum Freiburg tätig. Dort sowie an vorherigen Stationen seines Karriereweges sammelte er vielfältige Management- und Sales-Erfahrungen in verschiedenen Settings wie Kliniken, Dialyse-Einrichtungen, der Medizinprodukteindustrie sowie im Bereich Healthcare-IT. „Meine professionelle Leidenschaft ist es, nachhaltige Strukturen und Prozesse zusammen mit den beteiligten Menschen zu entwickeln, um Win-Win-Situationen zu schaffen und langfristige Beziehungen zu etablieren“, so Schwabe. Der gelernte Diplom-Pflegewirt bringt eine hohe Affinität zu Human-Resources-Themen wie Mitarbeitenden-Führung, Personalentwicklung, Coaching und Beratung sowie Leidenschaft für Digitalisierungsvorhaben mit nach Ulm.
Im Universitätsklinikum Ulm werden jährlich rund 50.000 Patient*innen stationär behandelt. Hinzu kommen knapp 300.000 ambulante Quartalsfälle. Rund 6.000 Mitarbeiter*innen leisten an den Standorten des Klinikums universitäre Spitzenmedizin. Mit 29 Kliniken und 16 Instituten bietet das Universitätsklinikum Patient*innen eine stationäre und ambulante Krankenversorgung auf höchstem Niveau. Das Universitätsklinikum Ulm verfügt über 1.200 Betten und ist das größte Klinikum zwischen Ost-Württemberg, Schwäbischer Alb, Bodensee und Allgäu. An der Ulmer Universität absolvieren rund 4.000 Studierende ein Studium an der Medizinischen Fakultät. Das Universitätsklinikum Ulm ist eines von vier Universitätsklinika in Baden-Württemberg.
Die RKU – Universitäts- und Rehabilitationskliniken Ulm sind Kliniken der Maximalversorgung mit den Schwerpunkten Orthopädie und Neurologie. Die Orthopädische Universitätsklinik mit Querschnittgelähmtenzentrum sowie die Neurologische Universitätsklinik mit Stroke Unit bilden zusammen mit der Klinik für Anästhesiologie und Intensivmedizin den Akutbereich des RKU. Unmittelbar angeschlossen ist eine Tagesklinik zur Behandlung spezieller orthopädischer Schmerzpatienten. Die Orthopädische und die Neurologische Klinik führen den Lehr- und Forschungsauftrag für die Universität Ulm aus. Neben dem Akutbereich hält das Haus als zweite Säule der Patientenversorgung ein Zentrum für Integrierte Rehabilitation vor. Dort werden stationäre und ganztägig ambulante medizinische sowie medizinisch-berufliche und berufliche Rehabilitationsmaßnahmen durchgeführt. Der Bereich Berufliche Bildung mit seinen Pflegeschulen, Fortbildungsangeboten im Gesundheitsbereich sowie geförderten Bildungsmaßnahmen und Projekten komplettiert das Leistungsspektrum. Derzeit sind ca. 1000 Mitarbeiter am RKU beschäftigt. Das RKU ist eine 100%-ige Tochter des Universitätsklinikums Ulm.
Vereinte Expertise in der Neurologie: Neurologische Universitätsklinik Ulm am RKU unter neuer Leitung
Ulm, 17.01.2025. Die Neurologische Universitätsklinik Ulm an den RKU – Universitäts- und Rehabilitati-onskliniken Ulm (RKU) wird seit Dezember 2024 von einem Führungsduo mit Expertise in den Schwerpunkten der neurodegenerativen und der neurovaskulären Erkrankungen geleitet. Prof. Dr. Jochen Weishaupt und Prof. Dr. Karl Georg Häusler übernehmen damit das Amt von Prof. Dr. Albert C. Ludolph, der in der Klinik zuvor 28 Jahre lang als Ärztlicher Direktor tätig war.
„Die Neurologische Universitätsklinik hat in den letzten Jahren bedeutende Fortschritte gemacht, insbesondere bei der Erforschung und Behandlung von Erkrankungen wie der Amyotrophen Lateralsklerose, kurz: ALS, Epilepsie, Parkinson oder Multipler Sklerose. Neue Technologien und Therapien ermöglichen präzisere Diagnosen und wirksamere Behandlungsansätze – ein vielversprechender Schritt hin zu einem besseren Verständnis und Umgang mit neurologischen Erkrankungen“, so Prof. Dr. Udo X. Kaisers, Vorstandsvorsitzender und Leitender Ärztlicher Direktor am Universitätsklinikum Ulm (UKU). „Insbesondere in der Schlaganfallversorgung wurden entscheidende Fortschritte erzielt, moderne Bildgebungsverfahren und innovative Therapien wie die katheterbasierte Thrombektomie ermöglichen heute eine effektivere Behandlung, die vielen Patientinnen und Patienten eine deutlich bessere Genesungschance bietet. Umso mehr freut es uns, dass wir mit Prof. Weishaupt und Prof. Häusler zwei herausragende Experten gewinnen konnten, die die Neurologische Universitätsklinik auch in Zukunft weiter voranbringen werden.“
Prof. Dr. Jochen Weishaupt ist ein national und international ausgewiesener Experte im Bereich neurodegenerativer Erkrankungen, mit besonderem Fokus auf ALS, die Genetik neurologischer Erkrankungen sowie die Parkinson-Erkrankung. Er war zuvor klinisch und wissenschaftlich an Standorten wie Heidelberg, Tübingen, Göttingen und Ulm tätig und hatte zuletzt an der Universitätsklinik Mannheim der Universität Heidelberg die Sektion für neurodegenerative Erkrankungen sowie den dortigen ALS-Schwerpunkt aufgebaut und geleitet. Außerdem war Prof. Weishaupt als Inhaber der Charcot-Stiftungsprofessur bereits an der Universität Ulm tätig und prägte dort maßgeblich die klinische und wissenschaftliche Arbeit im Bereich der neurodegenerativen Erkrankungen. An seiner Seite wird ein ausgewiesener Spezialist auf dem Gebiet der vaskulären Neurologie und der Schlaganfallforschung Ärztlicher Direktor der Klinik: Prof. Dr. Karl Georg Häusler.
Nach beruflichen Stationen an der Charité – Universitätsmedizin Berlin und am Universitätsklinikum Würzburg wird Prof. Häusler seine Erfahrung in der Behandlung und Prävention von neurovaskulären Erkrankungen nunmehr in Ulm einbringen, um neben der weiteren Optimierung der klinischen Versorgung auch die diesbezüglichen Forschungsbestrebungen und die überregionale Netzwerkbildung zu verstärken. Eine weitere Aufgabe von Prof. Häusler wird es sein, im Kontext der strategischen Ausrichtung die neurologische Akutversorgung am UKU auszubauen. Seine bisherigen Forschungsschwerpunkte umfassen die Akutversorgung des Schlaganfalls, die klinische Schlaganfallforschung und die Neurokardiologie. Prof. Häusler wurde im Jahr 2018 zum apl. Professor an der Charité ernannt und nahm im gleichen Jahr den Ruf auf die W2-Professur für Neurologie mit dem Schwerpunkt Schlaganfallforschung an der Julius-Maximilians-Universität Würzburg an. Er war bis zur Ernennung der Universitätsprofessur für Vaskuläre Neurologie an der Universität Ulm an der Neurologischen Klinik und Poliklinik des Universitätsklinikums Würzburg als Leitender Oberarzt tätig.
Die RKU – Universitäts- und Rehabilitationskliniken Ulm sind Kliniken der Maximalversorgung mit den Schwerpunkten Orthopädie und Neurologie. Die Orthopädische Universitätsklinik mit Querschnittgelähmtenzentrum sowie die Neurologische Universitätsklinik mit Stroke Unit bilden zusammen mit der Klinik für Anästhesiologie und Intensivmedizin den Akutbereich des RKU. Unmittelbar angeschlossen ist eine Tagesklinik zur Behandlung spezieller orthopädischer Schmerzpatienten. Die Orthopädische und die Neurologische Klinik führen den Lehr- und Forschungsauftrag für die Universität Ulm aus. Neben dem Akutbereich hält das Haus als zweite Säule der Patientenversorgung ein Zentrum für Integrierte Rehabilitation vor. Dort werden stationäre und ganztägig ambulante medizinische sowie medizinisch-berufliche und berufliche Rehabilitationsmaßnahmen durchgeführt. Der Bereich Berufliche Bildung mit seinen Pflegeschulen, Fortbildungsangeboten im Gesundheitsbereich sowie geförderten Bildungsmaßnahmen und Projekten komplettiert das Leistungsspektrum. Derzeit sind ca. 1000 Mitarbeiter am RKU beschäftigt. Das RKU ist eine 100%-ige Tochter des Universitätsklinikums Ulm.
40 Jahre RKU: Ein Grund zum Feiern und ein Blick in die Zukunft
Ulm, 27.11.2024. Am 20. November wurde das 40-jährige Bestehen der RKU – Universitäts- und Rehabilitationskliniken Ulm – mit einer festlichen Gala im Congress Centrum Ulm (CCU) gefeiert. Rund 750 geladene Gäste, bestehend aus Mitarbeitern sowie Vertretern aus Wirtschaft, Politik und Wissenschaft waren gekommen, um auf vier Jahrzehnte voller Erfolge zurückzublicken. und gleichzeitig die Weichen für eine vielversprechende Zukunft zu stellen.
RKU-Geschäftsführer Sadık Taştan hieß die Gäste herzlich willkommen und ließ in seiner Rede die Meilensteine der letzten 40 Jahre Revue passieren. Zu dem Rezept eines solchen Erfolgs zählte er die tägliche Flexibilität, sich ständig neu zu erfinden und dabei immer Humor zu bewahren. Außerdem dankte er den Partnern des RKU in seiner Rede. Prof. Dr. Udo X. Kaisers, Vorsitzender der Gesellschafterversammlung und ebenfalls Geschäftsführer, hob die besondere Rolle des Standorts Ulm am Eselsberg hervor. Hier vereinen sich medizinische Versorgung, Lehre und Forschung auf einzigartige Weise. Auch die enge Zusammenarbeit mit dem Bundeswehrkrankenhaus Ulm (BWK) wurde von Prof. Kaisers gewürdigt.
Der Moderator des Abends, Marcel Wagner, führte durch eine interessante Gesprächsrunde, welche unterschiedliche Perspektiven auf die Arbeit und Entwicklung des RKU transparent machte. Zu den Teilnehmern zählten:
- Prof. Dr. med. Heiko Reichel, Ärztlicher Direktor der Orthopädischen Universitätsklinik
- Prof. Dr. med. G. Bernhard Landwehrmeyer, Ärztlicher Direktor der Klinik für Neurologie
- Dr. med. Dipl. Sportlehrer Rainer Eckhardt, Ärztlicher Direktor des Zentrums für Integrierte Rehabilitation (ZIR)
- Helene Maucher, Pflegedirektorin
- Nina Rief, Bereichsleitung Intensivstation
- Claudia Rastätter, Bereichsleitung Physiotherapie im Bereich Integrierte Rehabilitation
- Ulms ehemaliger Oberbürgermeister Ivo Gönner
Ergänzt wurden die Wortbeiträge durch eine Videobotschaft des amtierenden Ulmer Oberbürgermeisters Martin Ansbacher.
Ein besonders emotionaler Moment des Abends war die Würdigung langjähriger Mitarbeiter. Sadık Taştan und Prokurist Lars Lünnemann ehrten Kolleginnen und Kollegen, die 10, 20, 30, 31 bis 39 und seit 40 Jahren Teil der RKU-Familie sind. Viele der Geehrten betonten dabei den großartigen Teamgeist und die besondere Arbeitskultur, die das RKU prägen.
Für die musikalische Untermalung sorgte Lea Knudsen mit ihrer Band LOUNGECATS. Ergänzt wurde das Programm durch selbstgestaltete Auftritte der RKU-Mitarbeitenden: Der Chor Voices of RKU unter der Leitung von Nicole Häußler, eine unterhaltsame Einlage des Pflegehilfeteams mit dem Titel Daily Business sowie eine spektakuläre Tanzshow mit Lichteffekten begeisterten das Publikum. DJ Chris Montana brachte am Ende alle auf die Tanzfläche und verwandelte den Abend in eine ausgelassene Feier.
Das CCU erstrahlte in festlichem Glanz: Ein roter Teppich und stilvolle Dekorationen schufen eine würdige Atmosphäre. Für die Organisation des Abends sorgte Petra Huber vom Recover Klinikhotelmanagement gemeinsam mit dem Referenten der Geschäftsführung, Robin Pawellek. Im Anschluss an ein exzellentes Menu wurde eine überdimensionale, zwei Quadratmeter große Jubiläumstorte aus der Bäckerei Hurler in Günzburg präsentiert.
Das Jubiläum war ein voller Erfolg – eine gelungene Hommage an die Vergangenheit und ein motivierender Auftakt für die kommenden Jahrzehnte.
Leadership in nursing excellence: Summer School im RKU
Ulm, 06.08.2024. Zum ersten Mal fand die „Summer School“ unter dem Motto „Leadership in nursing excellence“ am RKU (Universitäts- und Rehabilitationskliniken Ulm) statt und hat den Staffelstab von der Universitätsklinik in Antwerpen übernommen. Insgesamt 70 internationale Pflegedirektoren, Pflegeexperten (Teilnehmer und Referenten) aus ganz Europa und den USA tauschten sich über die Zukunft der Pflege und Gesundheitsversorgung aus und haben Lösun-gen.
Die Pflege steht weltweit vor großen Herausforderungen: die Alterung der Gesellschaft, steigende An-sprüche an die Versorgungsqualität und der Fachkräftemangel erfordern innovative Lösungen und starke Führung. Vor diesem Hintergrund wurde die Summer School unter dem Motto „Leadership in Nursing Excellence“ dieses Jahr zum ersten Mal im RKU in Ulm abgehalten. Über eine Woche lang hat die Veranstaltung eine einzigartige Plattform für den Austausch über evidenzbasierte Pflege, Best Prac-tices und Change Management geboten. 70 Pflege-Experten aus Amerika, Österreich, Finnland, Bel-gien und der Schweiz diskutierten zentrale Fragen zur Weiterentwicklung der Pflege und Gesundheits-versorgung und entwickelten praxisnahe Ansätze für die Umsetzung in ihren Kliniken.
Pflegeexzellenz setzt hier Maßstäbe, hier geht es darum die Professionalität der Pflege einzubringen, die zum einen Rahmenbedingungen bedürfen, die zwar unterschiedlich sind, dennoch sind die zentralen Themen weltweit die gleichen. Personenzentrierte Ansätze, Leadership, strukturelle Bevollmächtigung der Pflege, Shared Governance, professionelle Pflegepraxis, Innovation – und Entwicklung Evidenzba-sierung und der Blick über den Klinikrand waren die Themen. Nicht zuletzt war die Bedeutung des Bu-siness Case Thema, denn ohne Ökonomie keine Nachhaltigkeit.
Ein Highlight der Veranstaltung war, die Anwesenheit der Vizepräsidentin der ANCC (American Nurses Credentialing Center) Frau Dr. Rebecca Graystone. Sie begleitete die Summer School die ganze Woche und begeisterte mit Themen wie der Journey to Nursing Excellence, nicht zuletzt wurde auch ein Busi-ness Case zu verschiedenen Szenarien vorgestellt, denn ein Gesundheitssystem muss finanzierbar sein.
Der Staffelstab als Organisator wurde dem RKU vom Universitätsklinikum in Antwerpen überreicht, wo die Summer School in den Jahren zuvor stattfand. Die Teilnehmer hatten hier die Gelegenheit von den reichhaltigen Erfahrungen und Perspektiven ihrer internationalen Kollegen zu profitieren. Dieser inter-nationale Austausch fördert nicht nur den Wissenstransfer zwischen den Ländern, sondern stärkt auch die globale Gemeinschaft der Pflegeexperten, die gemeinsam an Lösungen für die Herausforderungen der Branche arbeiten.
Eines der Kernthemen der Summer School war die Aufgabe das Gesundheitssystem zu verbessern und sowohl die Patientenversorgung als auch die Arbeitsbedingungen der Mitarbeiter zu verbessern. Durch Weiterbildung und den Austausch von Best Practices werden die Teilnehmer befähigt, in ihren Einrich-tungen transformative Veränderungen umzusetzen. Starke Führung und evidenzbasierte Ansätze sind entscheidend, um die Versorgungsqualität zu steigern und die Arbeitsbedingungen im Pflegebereich zu verbessern.
Als eines der führenden Krankenhäuser in der Pflege ist das RKU auf dem Weg, das erste Magnetkran-kenhaus in Deutschland nach amerikanischem Vorbild zu werden. „Daher ist es uns eine große Ehre die hochkarätigen internationalen Pflegeexperten zur Summerschool am RKU begrüßen zu dürfen“, sagt Geschäftsführer Sadık Taştan.
Mit der Summer School beweist das RKU einmal mehr, dass es zu den Vorreitern in der Förderung von Exzellenz und Innovation in der Pflege und Gesundheitsversorgung gehört. Die positiven Rückmeldun-gen der Teilnehmer unterstreichen die Bedeutung solcher Plattformen, um die Pflege nachhaltig weiter-zuentwickeln und den hohen Ansprüchen an die Versorgungsqualität gerecht zu werden.
Ratiopharm Ulm absolviert erfolgreichen Medical Check im RKU
Ulm, 15.08.2024. Auch in diesem Jahr hat Profikader von ratiopharm Ulm sei-nen jährlich anstehenden Medical Check im RKU erfolgreich absolviert. Alle 15 Spieler, darunter auch internationale Neuzugänge aus Brasilien, Puerto Rico, Isral und Dänemark waren gleichzeitig vor Ort.
Seit über einem Jahrzehnt vertraut der Basketballkader von ratiopharm Ulm auf die sportmedizinische Expertise des RKU. Der jährliche Medical Check spielt eine wesent-liche Rolle in der Saisonvorbereitung und beinhaltet umfassende orthopädische sowie kardiologische Untersuchungen, um die Gesundheit und Fitness der Spieler sicherzu-stellen.
Detaillierte Untersuchungen für maximale Leistungen
Während des Medical Check durchlaufen die Spieler in etwa anderthalb Stunden eine Reihe sorgfältiger Untersuchungen unter der Aufsicht von Prof. Dr. Dornacher sowie Dr. Angenendt. Die orthopädischen Spezialisten des RKU führen klinische Begutach-tungen der Gelenke – inklusive Sprung-, Knie-, Hüft-, Schulter-, Ellbogen-, Hand-, und Fingergelenken – sowie der Wirbelsäule durch. Zusätzlich werden frühere Verletzun-gen besprochen und bei Bedarf ergänzende diagnostische Maßnahmen durchgeführt. Weiterer zentraler Bestandteil des Medical Checks ist die kardiologische Untersu-chung unter der Leitung von Dr. Marc Röderer. Jene umfasst EKG sowie eine Echo-kardiographie, um die Herzgesundheit der Spieler zu überprüfen und sicherzustellen, dass sie den hohen physischen Anforderungen der bevorstehenden Saison gewach-sen sind.
Funktionelle Tests zur Ermittlung der Fitness
Neben den medizinischen Untersuchungen führen die Physiotherapeuten und Athle-tiktrainer des Teams spezifische funktionelle Tests durch, darunter den Y-Balance-Test oder den Functional Movement Screen. Diese Tests dienen dazu, die aktuelle
Fitness der Spieler zu beurteilen und potenzielle Schwachstellen in deren Bewegungs-mustern zu erkenn und anzugehen.
Positive Ergebnisse und Optimismus für die Saison
Die Ergebnisse des diesjährigen Medical Checks waren durchweg positiv. Das allge-meine Fitnesslevel des Teams liegt auf einem hohen Niveau, womit alle Spieler die medizinischen Anforderungen für die kommende Saison erfüllen und ihre Verträge un-terzeichnen können.
„Dass wir den gesamten Kader – insbesondere Spieler aus Übersee – gleichzeitig hier begrüßen konnten, ist eine Seltenheit. Umso erfreulicher ist es, dass der Medical Check reibungslos verlaufen ist und die Spieler bestens vorbereitet in die neue Saison starten können“, so Prof. Dr. Daniel Dornacher, Teamarzt ratiopharm Ulm sowie Ober-arzt der Orthopädie am RKU.
Sommerfest der Rollstuhlfahrer am Thalfinger See
Am Donnerstag, 25. Juli 2024, feiern das Querschnittgelähmtenzentrum am RKU Ulm und seine gemeinnützige Fördergemeinschaft (FGQZ Ulm) mit Beginn um 11.30 Uhr ihr 35. Sommerfest. Querschnittgelähmte, deren Angehörige und Freunde und Mitglieder der Fördergemeinschaft sind herzlich an den Thalfinger See eingeladen.
Wie jedes Jahr gibt es für die Gäste ab 11.30 Uhr auf dem Gelände der Seglergemeinschaft Thalfingen ein abwechslungsreiches kulinarisches Angebot mit Mittagessen, Grillspezialitäten sowie Kaffee und Kuchen in der idyllischen Umgebung des Thalfinger Sees. Am Abend gibt es zusätzlich kleine Snacks, um den Tag gemütlich ausklingen zu lassen.
Dr. Yorck-Bernhard Kalke, Leiter des Querschnittgelähmtenzentrums am RKU und Vorsitzender der FGQZ Ulm, freut sich auf das Sommerfest und hebt hervor, dass das Fest für alle 400 bis 500 Teilnehmer eine Bereicherung darstellt, da man hier in entspannter Atmosphäre in den Austausch treten kann. Dieser fest wiederkehrende Termin immer am Donnerstag nach dem Schwörmontag bietet zudem die optimale Gelegenheit auf ein Wiedersehen für die Teilnehmer, die einen weiteren Weg auf sich nehmen müssen.
Neben der kulinarischen Versorgung wird ein buntes Unterhaltungsprogramm mit Tombola und Versteigerung bereitgestellt. Außerdem sorgt die Wasserwacht Neu-Ulm während des Festes für die Sicherheit aller.
Herausragende Universitätsmedizin
28 Medizinerinnen und Mediziner des Universitätsklinikums Ulm und der RKU – Universitäts- und Rehabilitationskliniken Ulm in Focus-Ärzteliste ausgezeichnet

Die Ärzteliste 2024 des Nachrichtenmagazins Focus rankt Deutschlands Top-Medizinerinnen und -Mediziner. Unter ihnen befinden sich auch 28 Expertinnen und Experten des Universitätsklinikums Ulm (UKU) sowie der RKU – Universitäts- und Rehabilitationskliniken Ulm, die insgesamt 43 verschiedene Fachbereiche abdecken.
„Die Auszeichnungen bestätigen die hohen Qualitätsstandards unserer Ärztinnen und Ärzte“, betont Prof. Dr. Udo X. Kaisers, Leitender Ärztlicher Direktor und Vorstands-vorsitzender des Universitätsklinikums Ulm. „Damit unterstreicht die diesjährige Liste die exzellente medizinische Versorgung, die das Universitätsklinikum für die Patientinnen und Patienten in der Region bietet“, so Prof. Kaisers weiter.
RKU-Geschäftsführer Sadık Taştan hebt das hohe Leistungsniveau ebenfalls hervor: „Die Auszeichnung unserer Ärzte belegt die sehr gute medizinische Qualität, die insbesondere Dank des herausragenden Einsatzes aller Mitarbeiterinnen und Mitarbeiter erzielt wird.“
In das Ranking der Focus-Ärzteliste flossen über 4.100 Expert*innen für 126 Erkrankungen und Fachgebiete mit ein. Anhand Kriterien wie Reputation, Qualifikation und Wissenschaft erstellte Focus-Gesundheit gemeinsam mit dem Rechercheinstitut FactField (Hubert Burda Media) eine Rangliste, die Patient*innen auf der Suche nach geeigneten Spezialist*innen für die verschiedensten medizinischen Behandlungen eine Orientierungshilfe und Informationsübersicht liefern soll.
Die aus dem RKU aufgeführten Universitätsmediziner mit ihren Fachgebieten:
Prof. Dr. Timo Zippelius, Leiter der Sektion Wirbelsäule (RKU)
- Chronische Schmerzen
- Wirbelsäulenchirurgie
Prof. Dr. Hayrettin Tumani, Oberarzt und Leiter – MS-Sprechstunde/entzündliche ZNS-Erkrankungen (RKU)
- Multiple Sklerose
Prof. Dr. Jan Kassubek, Leitender Oberarzt der Klinik für Neurologie (RKU)
- Parkinson
Prof. Dr. Heiko Reichel, Ärztlicher Direktor der Orthopädischen Klinik (RKU)
- Hüftchirurgie
- Kniechirurgie
Prof. Dr. Thomas Kappe, Leitender Oberarzt und Sektionsleiter Sportorthopädie, Schulter- und kniegelenkerhaltende Chirurgie der Orthopädischen Klinik (RKU)
- Kniechirurgie
- Schulterchirurgie
Digitales strahlenarmes Röntgensystem im RKU im Einsatz
Genauere Diagnosen, verbesserte Arbeitsabläufe und höhere Patientensicherheit: Im RKU ist ein neues digitales Röntgensystem im Einsatz.

Das innovative System YSIO X.pree von Siemens ermöglicht den Medizinisch-technischen Radiologie Assistenten (MTRA) die Patienten für das Röntgenbild präziser zu positionieren und zu überwachen. „Das ist besonders relevant, wenn sich der Patient zwischen der Lagerung und dem Zeitpunkt der Strahlenauslösung bewegt“, sagt Jennifer Arnold, Bereichsleitung Röntgen im RKU. Fehlaufnahmen könnten so vermieden werden.
Der Einsatz von künstlicher Intelligenz in den radiologischen Geräten ermöglicht eine automatisierte Anpassung der Bildgebung. Diese Technologie erkennt die Lage und die ungefähre Körperdicke des Patienten und passt die notwendigen Parameter automatisch an.
Gleichzeitig liefert das neue System eine bessere Bildqualität und weniger Strahlenbelastung für die Patienten, insbesondere bei Aufnahmen von Kindern. Die schicke Meeres-Optik in den neu renovierten Räumen trägt zudem zu einer beruhigenden Atmosphäre im Röntgen bei und sorgt für ein entspanntes Arbeitsumfeld.
Die Arbeitsprozesse der MTRA werden optimiert und die Abläufe und Untersuchungen verkürzt – für die Mitarbeiter der Radiologie ein ergonomischeres und effizienteres Arbeiten.
Stroke Unit des RKU erneut als überregionale Schlaganfall-Einheit zertifiziert
Die Stroke Unit am RKU ist wieder nach dem Qualitätsstandard der Deutschen Schlaganfall-Gesellschaft und der Stiftung Deutsche Schlaganfall-Hilfe als überregionale Stroke Unit (mit 11 Betten) für weitere drei Jahre zertifiziert worden.

Der Schlaganfall kommt für die meisten Patienten aus heiterem Himmel und kann sie aus ihrem normalen Leben innerhalb von Sekunden in die Abhängigkeit und Pflegebedürftigkeit reißen. Er zählt in Deutschland zusammen mit Herz- und Krebserkrankungen zu den häufigsten Todesursachen und gilt als häufigste Ursache einer bleibenden Behinderung.
Eine schnelle Behandlung auf einer speziellen Schlaganfallstation (Stroke Unit) erhöht die Überlebenschance und kann das Ausmaß einer möglichen Behinderung deutlich vermindern.
In der Stroke Unit der Neurologischen Universitätsklinik am RKU werden Betroffene in dieser Situation exzellent und auf medizinisch höchstem Niveau versorgt. Die Stroke Unit des RKU wurde jetzt erneut von der Deutschen Schlaganfall-Gesellschaft (DSG) und der Stiftung Deutsche Schlaganfall-Hilfe bestätigt, in Form des Zertifikates „Überregionale Stroke Unit“.
Zu den Voraussetzungen für eine Zertifizierung als Stroke Unit mit überregionalem Versorgungsauftrag gehört, unter vielen anderen Anforderungen wie beispielsweise die personelle oder apparative Ausstattung, eine jährliche Fallzahl größer 450. Diese Anforderung wird am RKU mit jährlich über 1200 stationär behandelten Patienten mit Schlaganfall weit übertroffen.
Aufgrund der hohen Patientenzahl und des unmittelbaren Zugriffes als Universitätsklinik auf neueste Forschungsergebnisse und Studien besteht eine besondere Expertise in der Behandlung von Schlaganfällen.
„Jede Minute zählt, der Schlaganfall ist immer ein Notfall“, sagt die Leiterin der Stroke Unit am RKU, Oberärztin Dr. Susanne Müller. In der Akutphase sollte er idealerweise auf einer Neurologischen Stroke Unit behandelt werden. „Im RKU geschieht dies interdisziplinär auf höchstem Niveau.“
In der Diagnostik und Therapie des Schlaganfalles wurden in den letzten Jahren enorme Fortschritte erzielt: So ist es möglich, fast alle Gefäßverschlüsse wieder zu eröffnen und auch Patienten mit sehr schweren Schlaganfällen das Leben zu retten.
Durch die Verbindung von schneller Diagnostik, rascher und gezielter Intervention und der engen Verknüpfung von Akuttherapie und Rehabilitation erhalten die betroffenen Patienten eine gute Perspektive, wieder in das normale Leben zurückkehren zu können.
Dazu tragen im RKU die verschiedenen interdisziplinären Schnittstellen in der Schlaganfallbehandlung bei, wie die Neuroradiologische Abteilung, die Pflege, Ergotherapie, Logopädie und Physiotherapie sowie wie der Sozialdienst.
Geschäftsführer Sadık Taştan dankte allen Beteiligten für die gemeinsam erbrachte Leistung. „Die erneute Zertifizierung spiegelt die hervorragende Versorgungsqualität der Schlaganfallbehandlung im RKU wider“, so Taştan.
Die Stroke Unit am RKU wurde 1999, also vor 25 Jahren, mit dem Ziel eröffnet, Patienten mit akutem Schlaganfall einer raschen Akuttherapie, Diagnostik sowie zur Einleitung der geeigneten vorbeugenden Maßnahmen zuzuführen. 2016 wurde eine neue Notaufnahme eröffnet.
Sie ermöglicht neben modernster Technik auch kürzere Wege und bietet Patienten, Angehörigen und Personal eine angenehme Umgebung mit kurzen Wegen und Ruhezonen.
Sponsoring für Spitzensport
Spitzensport trifft Hochleistungsmedizin und Spitzenrehabilitation: Die RKU – Universitäts- und Rehabilitationskliniken Ulm unterstützen künftig die Turnabteilung des TSV Pfuhl.

Das RKU engagiert sich als Sponsor des Neu-Ulmer Vereins und tritt visuell als Partner des Sports in mehreren Bereichen auf: Mit einem großen Werbebanner, welches in der Trainingshalle des TSV Pfuhl auf die neue Kooperation hinweist; ebenso erscheint das RKU auf den Saisonshirts der Turner.
Der Kontakt zum Verein kam über Dr. Tuğrul Koçak zustande, Oberarzt an der Orthopädischen Universitätsklinik am RKU, ehemaliger Turner und noch bei den dortigen Alt-Herren aktiv.
Als größte Sportlergruppe hat die Turnabteilung des TSV Pfuhl eine lange Tradition. Der Verein bietet neben dem Breitensportangebot von Gymnastik über Mutter-Kind-Turnen auch Geräteturnen und wird in der nächsten Saison wieder mit mehreren Athleten im Leistungs- und Spitzensport antreten, die in der 1. Bundesliga turnen.
„Wir freuen uns, den Verein und den turnerischen Spitzensport in Pfuhl mit unserem Beitrag zu unterstützen“, sagte RKU-Geschäftsführer Sadık Taştan bei der Übergabe des Werbebanners an Michael Wolfgang, Abteilungsleiter Turnen beim TSV Pfuhl. Schon seit vielen Jahren vertrauten Turnerinnen und Turner des TSV Pfuhl bei medizinischen Fragen dem RKU, ergänzt Michael Wolfgang, wodurch die Zusammenarbeit über das Sponsoring hinausgehe.
Abdurrahman Aydın gibt seine Träume nicht auf
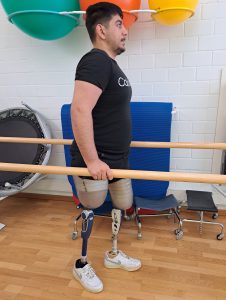 Bei dem schweren Erdbeben in der Türkei 2023 verlor Abdurrahman Aydın beide Beine. Seinen Lebenswillen und sein großes Hobby, das Tauchen, gibt der 19-Jährige aber nicht auf. Im RKU in Ulm wird der junge Mann aus Südanatolien derzeit kostenlos behandelt. Eine weitere Operation und Therapiemaßnahmen im Zentrum für Integrierte Rehabilitation des RKU sollen ihm helfen, sein weiteres Leben bestmöglich zu gestalten.
Bei dem schweren Erdbeben in der Türkei 2023 verlor Abdurrahman Aydın beide Beine. Seinen Lebenswillen und sein großes Hobby, das Tauchen, gibt der 19-Jährige aber nicht auf. Im RKU in Ulm wird der junge Mann aus Südanatolien derzeit kostenlos behandelt. Eine weitere Operation und Therapiemaßnahmen im Zentrum für Integrierte Rehabilitation des RKU sollen ihm helfen, sein weiteres Leben bestmöglich zu gestalten.
Am 6. Februar 2023 erschütterte ein schweres Erdbeben der Stärke 7,7 die Stadt Kahramanmaraş im Südosten der Türkei, 100 Kilometer von der syrischen Grenze entfernt. Der damals 18-jährige Abdurrahman Aydın und seine Mutter wurden in ihrem Haus verschüttet. 15 Stunden saßen sie in den Trümmern fest, bis sie schließlich befreit wurden.
Abdurrahman Aydın kam in ein Krankenhaus, drei Tage später wurden ihm beide Beine amputiert. Seine Mutter konnte trotz ärztlicher Intervention nicht gerettet werden. Heute lebt der junge Mann mit seinem Vater und seiner Schwester, die das Erdbeben im Haus ihrer Großmutter überlebte, in der Hauptstadt Ankara.
Ins RKU nach Ulm kam Abdurrahman Aydın schließlich Ende März 2024. Der Kontakt kam über Prof. Hayrettin Tumani, Oberarzt an der Neurologischen Klinik am RKU, zustande. Er stammt ebenfalls gebürtig aus der Erdbebenregion Hattay und hatte Kontakt zu einem ehrenamtlichen Helfer aus Aalen. Durch ihn erhielt Prof. Tumani wiederum Kontakt zu einem Verein für Körperbehinderte und erfuhr so von Abdurahmans Geschichte.Mittlerweile wurde der 19-jährige junge Mann erfolgreich im RKU operiert und auf seine neuen, qualitativ hochwertigen Prothesen vorbereitet. Mit denen wird er wieder gehen können und ein Stück Freiheit zurückgewinnen.
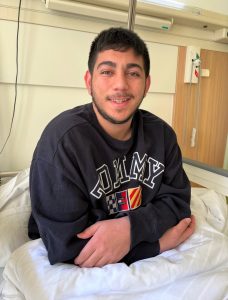 Nach der OP geht es Abdurrahman Aydın gut, er absolviert ein straffes Programm im Zentrum für Integrierte Rehabilitation am RKU unter Leitung von Dr. Rainer Eckhardt. Über die ganzheitliche und fürsorgliche Behandlung dort, die aufgrund des großartigen Engagement vieler RKU-Mitarbeiter so gut verläuft, ist Aydin dankbar. Die Kosten für die Operation und den Therapieaufenthalt im Krankenhaus hat das RKU übernommen.
Nach der OP geht es Abdurrahman Aydın gut, er absolviert ein straffes Programm im Zentrum für Integrierte Rehabilitation am RKU unter Leitung von Dr. Rainer Eckhardt. Über die ganzheitliche und fürsorgliche Behandlung dort, die aufgrund des großartigen Engagement vieler RKU-Mitarbeiter so gut verläuft, ist Aydin dankbar. Die Kosten für die Operation und den Therapieaufenthalt im Krankenhaus hat das RKU übernommen.
Seinen großen Traum, das Tauchen und Schwimmen, mit dem er im Alter von 15 Jahren begann, gibt der junge Mann nicht auf. Auch sein Trauma, das er durch das Erdbeben erlitten hat, möchte er damit lindern. „Ich hatte vor dem Erdbeben Ziele und werde diese nicht verlieren“, wird Aydin in einer türkischen Zeitung zitiert, die über ihn berichtete. Auch ohne Beine möchte er eine Universität besuchen und studieren, später vielleicht Elektroingenieur werden. Mit der Unterstützung des RKU kann ihm das in Zukunft gelingen.
Spendenaufruf:
Für ein selbstbestimmtes und unabhängiges Leben benötigt Abdurrahman Aydin moderne Prothesen. Hierbei ist er auf großzügige Unterstützung angewiesen. Jede Spende trägt dazu bei, Abdurrahmans Traum von einer besseren Zukunft wahr werden zu lassen. Gemeinsam können wir dazu beitragen, dass er wieder auf eigenen Beinen stehen kann – im wahrsten Sinne des Wortes.
Spenden können auf das folgende Konto des RKU überwiesen werden:
Kontoinhaber: RKU – Universitäts- und Rehabilitationskliniken Ulm gGmbH
IBAN: DE91 6305 0000 0000 0022 11 SWIFT BIC: SOLADES1ULM
Verwendungszweck: Prothesenspende für Abdurrahman Aydın
 Das Team RKU war am Sonntag erneut beim weltweit größten Benefiz-Lauf „Wings for Life World Run“ in München am Start. Unter dem Motto „Laufen für die, die nicht laufen können“, waren 12.000 Teilnehmerinnen und Teilnehmer* im Olympiapark München, mit der offiziellen App über 30.000 in Deutschland zeitgleich unterwegs. Die Startgelder in Höhe von 3237 Euro fließen komplett in die Rückenmarksforschung.
Das Team RKU war am Sonntag erneut beim weltweit größten Benefiz-Lauf „Wings for Life World Run“ in München am Start. Unter dem Motto „Laufen für die, die nicht laufen können“, waren 12.000 Teilnehmerinnen und Teilnehmer* im Olympiapark München, mit der offiziellen App über 30.000 in Deutschland zeitgleich unterwegs. Die Startgelder in Höhe von 3237 Euro fließen komplett in die Rückenmarksforschung.
„Laufen für alle, die es selbst nicht können“ heißt das Motto des weltweit größten Benefiz-Laufs „Wings for Life World Run“. Weltweit gingen am Sonntag um 13 Uhr über 265.000 Menschen gleichzeitig gemeinsam für ein Ziel an den Start: Die Heilung der Querschnittlähmung. Vor Ort war auch wieder ein 50-köpfiges Lauf-Team des RKU, darunter RKU-Geschäftsführer Sadik Taştan, Pflegedirektorin Helene Maucher und Dr. Yorck-Bernhard Kalke, Leiter des Querschnittgelähmtenzentrums am RKU, sowie Mitarbeiter und auch viele Rollstuhlfahrer, die schon einmal Patient im Querschnittgelähmtenzentrum des RKU waren.
Für die Teilnehmer ging es weniger um eine gute Zeit, sondern um den Spaß, gemeinsam zu laufen und mit dem Rollstuhl zu fahren. Die Ziellinie kam dabei von hinten immer näher: Das so genannte Catcher Car fuhr 30 Minuten nach dem Startschuss los und holte die Läufer und Rollstuhlfahrer nach und nach ein. Für die Rückkehr ins Olympiastadion wurden Shuttle-Busse eingesetzt.
Alle Startgelder des Laufs fließen in die Rückenmarksforschung und helfen, diese voranzutreiben. Insgesamt hat das Team RKU eine passable Strecke von 582 Kilometern zurückgelegt und mit den vom RKU übernommenen Startgeldern 3237 Euro für den guten Zweck gespendet.
Experten informieren über Schlaganfall und Diabetes
 Ulm, 22. April 2024. Gesundheitsrisiken kennen, Symptome deuten – Aufklärung kann Leben retten. Das RKU engagiert sich aktiv für die Kampagne „Herzenssache Lebenszeit“. Am Dienstag, 23. April 2024, von 10 bis 16 Uhr, kommt dazu wieder ein roter Infobus auf den Hans-und-Sophie-Scholl-Platz in Ulm. Ärzte und Experten, unter anderem aus dem RKU Ulm, stehen für Fragen rund ums Thema Herz-Kreislauf-Erkrankungen wie Schlaganfall- und Diabetesprävention zur Verfügung.
Ulm, 22. April 2024. Gesundheitsrisiken kennen, Symptome deuten – Aufklärung kann Leben retten. Das RKU engagiert sich aktiv für die Kampagne „Herzenssache Lebenszeit“. Am Dienstag, 23. April 2024, von 10 bis 16 Uhr, kommt dazu wieder ein roter Infobus auf den Hans-und-Sophie-Scholl-Platz in Ulm. Ärzte und Experten, unter anderem aus dem RKU Ulm, stehen für Fragen rund ums Thema Herz-Kreislauf-Erkrankungen wie Schlaganfall- und Diabetesprävention zur Verfügung.
Der signalrote Infobus der von Boehringer Ingelheim ins Leben gerufenen Aufklärungsinitiative „Herzenssache Lebenszeit“ hält am Dienstag, 23. April 2024, auch in Ulm. Interessierte haben hier die Möglichkeit, im direkten Gespräch offene Fragen zu klären und ihr persönliches Risiko für Diabetes oder Herz-Kreislauf-Erkrankungen wie einen Schlaganfall testen zu lassen. Hierfür werden beispielsweise Blutdruck, Blutzucker- und Cholesterinwerte gemessen. Informationsmaterialien sorgen für zusätzliche Aufklärung über Risikofaktoren, darunter Vorhofflimmern, eine häufig zu spät diagnostizierte Herzrhythmusstörung.
„Durch unsere Beratung der Menschen vor Ort möchten wir zur Aufklärung beitragen und dadurch Herz-Kreislauf-Erkrankungen wie Schlaganfälle verhindern“, sagt Dr. Susanne Müller, Oberärztin an der Neurologischen Universitätsklinik am RKU. Sie ist Regionalbeauftragte der Stiftung Deutsche Schlaganfall-Hilfe.
Neben den Experten aus dem RKU und der Herzklinik Ulm informieren auch Experten des Endokrinologikums Ulm unter der Leitung von Prof. Dr. Werner Kern zum Thema Diabetes. Prof. Kern ist Initiator der Veranstaltung in Ulm.
Rund 270.000 Menschen erleiden jährlich einen Schlaganfall. Neben dem Alter, Vorhofflimmern und dem familiären Risiko spielen einige Faktoren eine Rolle, die selbst beeinflusst werden können. So zum Beispiel Übergewicht, Bluthochdruck und Diabetes.
Herzinsuffizienz, auch Herzschwäche genannt, ist eine häufig auftretende Folgestörung vieler Erkrankungen des Herzens, bei der das vom Herzen geförderte Blutvolumen zur Sicherstellung seines Bedarfes nicht ausreicht. Sie kann rasch zum Tode mit vorheriger schwerer Leistungsminderung führen. Weltweit haben circa 26 Millionen Menschen eine Herzinsuffizienz.
Eine Diabeteserkrankung bei einem Patienten im Alter von 60 Jahren kann die Lebenserwartung im Vergleich zu einem Menschen ohne Diabetes um bis zu sechs Jahre verkürzen. Diabetes und ein Herzinfarkt oder Schlaganfall in der Historie bei einem Patienten im Alter von 60 Jahren kann die Lebensdauer sogar um bis zu 12 Jahre im Vergleich zu jemandem ohne diese Erkrankungen verkürzen.
Vor dem Hintergrund einer ansteigenden Tendenz der Erkrankungszahlen als auch dem erheblichen Risiko für Folgeerkrankungen ist leicht erkennbar, dass eine gezielte Aufklärung über die Zusammenhänge zwischen Diabetes und der kardiovaskulären Erkrankungen wie Schlaganfall, Vorhofflimmern, Herzinfarkt oder Herzinsuffizienz notwendig ist.
Der Infobus tourt in Kooperation mit Boehringer Ingelheim und der Stiftung Deutsche Schlaganfallhilfe durch ganz Deutschland.
Weitere Stationen im Internet unter:
https://www.herzenssache-lebenszeit.de/info-tour
Das gemeinsame Malen als Leidenschaft
 Viele verschiedene Künstler – und doch jeder einzigartig: Die Künstlergruppe „einzigARTig“ aus den Landkreisen Günzburg und Dillingen hat sich zusammengefunden und geht seit vielen Jahren einer Leidenschaft nach: der Freude am gemeinsamen Malen und Experimentieren. Ab 12. April 2024 stellen sie ihre Werke im RKU aus.
Viele verschiedene Künstler – und doch jeder einzigartig: Die Künstlergruppe „einzigARTig“ aus den Landkreisen Günzburg und Dillingen hat sich zusammengefunden und geht seit vielen Jahren einer Leidenschaft nach: der Freude am gemeinsamen Malen und Experimentieren. Ab 12. April 2024 stellen sie ihre Werke im RKU aus.
Vier Künstlerinnen und ein Künstler gehören der Gruppe an: Angelika Haschler, Sabine Jager, Tatjana Dietzmann, Evelyn Söll sowie Günther Flor. So unterschiedlich sie selbst sind, so unterschiedlich sind auch ihre fertigen Bilder. Die große Bandbreite moderner Acrylmalerei zeigen sie in verschiedenen Techniken, wie z. B. pinseln, spachteln, schütten, kratzen, wischen oder collagieren. Jede Farbe, jeder Bildträger und jede Grundierung haben einen individuellen Charakter und beeinflussen sich gegenseitig. Vollendet werden die Kunstwerke schließlich durch gewollte und gezielte Ergänzungen des Ganzen.
Die Künstlergruppe „einzigARTig“ hat bereits bei mehreren Einzel- und Gruppenausstellungen ihre Bilder präsentiert. Ab Freitag, 12. April 2024, sind die einzigartigen Werke auch im Therapieflur des RKU (Untergeschoss) zu bestaunen.
Erneute Auszeichnung
27 Ärztinnen und Ärzte von RKU und Uniklinikum Ulm
Sie gehören zu den Top-Mediziner*innen in Deutschland: In der „Stern-Ärzteliste 2024“ werden 27 Ärzt*innen des Universitätsklinikums Ulm (UKU) und der RKU-Universitäts-und Rehabilitationskliniken Ulm in insgesamt 30 verschiedenen Fachbereichen ausgezeichnet.
Das Magazin Stern ermittelt jährlich gemeinsam mit dem unabhängigen Rechercheunternehmen Munich Inquire Media (MINQ) die ausgezeichneten Ärzt*innen. Die Auswahlkriterien umfassen Fachexpertise, Engagement in Fachgesellschaften, Veröffentlichungen, Fallzahlen und Patientenbewertungen. Überdies werden Befugnisse zur Weiterbildung sowie Zertifikate als Qualitätsindikatoren gewertet.
Aus dem RKU wurden in Ihren Fachgebieten ausgezeichnet:
Orthopädie
- Hüftchirurgie & Knieendoprothetik
Prof. Dr. Heiko Reichel
Ärztlicher Direktor für Orthopädie
Neurologie
- Parkinson
Prof. Dr. Jan Kassubek
Leitender Oberarzt für Neurologie - Multiple Sklerose
Prof. Dr. Hayrettin Tumani
Oberarzt für Neurologie
Radiologie
- Interventionelle Radiologie
PD Dr. med. Kornelia Kreiser
Chefärztin in der Abteilung für Radiologie und Neuroradiologie
Anästhesiefortbildung Tutorium Compact
Nach dreijähriger Pause fand im RKU erstmals wieder das Tutorium Compact statt. Bei der Fortbildung lernten die Teilnehmer in Theorie und Praxis alles rund um die periphere Regionalanästhesie – also wie man Patienten genau in der Körperregion betäubt, an der eine Operation ansteht.
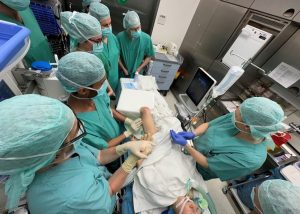 Das regionale Verfahren ist oft schonender als eine Vollnarkose, da nur Nerven oder Nervengruppen betäubt werden müssen. Die Patienten behalten bei der Operation das Bewusstsein oder bekommen nur einen Dämmerschlaf. Im RKU waren zu diesem Kurs Teilnehmer aus acht verschiedenen Kliniken zu Gast – und durchweg zufrieden. Sie konnten nach einem theoretischen Grundlagenteil das erlernte Wissen am nächsten Tag im Operationssaal in der Praxis anwenden und üben. Darüber hinaus gab es einen regen kollegialen Erfahrungsaustausch aller Beteiligten.
Das regionale Verfahren ist oft schonender als eine Vollnarkose, da nur Nerven oder Nervengruppen betäubt werden müssen. Die Patienten behalten bei der Operation das Bewusstsein oder bekommen nur einen Dämmerschlaf. Im RKU waren zu diesem Kurs Teilnehmer aus acht verschiedenen Kliniken zu Gast – und durchweg zufrieden. Sie konnten nach einem theoretischen Grundlagenteil das erlernte Wissen am nächsten Tag im Operationssaal in der Praxis anwenden und üben. Darüber hinaus gab es einen regen kollegialen Erfahrungsaustausch aller Beteiligten.
„Wir freuen uns über die gute Resonanz des Tutoriums“, sagt Dr. Jörg Winckelmann, Chefarzt Anästhesie im RKU. „Das Tutorium Compact soll künftig wieder fester Bestandteil in der Abteilung Anästhesie im RKU werden und regelmäßig stattfinden.“ Darüber hinaus wünsche man sich auch, dass die Methoden der regionalen Anästhesie langfristig weiter Verbreitung finden.
Eine Projektgruppe sorgt für mehr Sensibilisierung und Aufklärung

Ein Delir ist ein häufig auftretendes, komplexes Krankheitsbild bei stationären Patient*innen – oftmals wird es jedoch nicht als solches erkannt. Um dem entgegenzuwirken und für die Erkrankung ein stärkeres Bewusstsein bei den Mitarbeitenden zu schaffen, wurde am Universitätsklinikum Ulm (UKU) 2023 eine eigene Projektgruppe ins Leben gerufen, an der das RKU beteiligt ist. Anlässlich des World Delirium Awareness Days am 13. März veranstaltete diese ein Symposium für alle Interessierten.
Als „Delir” wird im Allgemeinen eine plötzlich auftretende, akute Wesensänderung im Rahmen einer schweren Akuterkrankung bezeichnet. Die Krankheit tritt bei stationären Patient*innen in der Klinik sowie in Pflegeeinrichtungen sehr häufig auf. „Das Erscheinungsbild eines Delirs ist vielfältig, es reicht von Apathie und Schläfrigkeit bis hin zu Unruhe, Aggressivität und Halluzinationen, erklärt Dr. Lena Schulte-Kemna, Oberärztin an der Klinik für Innere Medizin I am UKU.
Zudem bestehen häufig Störungen der Orientierung und des Gedächtnisses. Unterschiedliche Ursachen können dabei ein Delir auslösen, darunter Infektionen, Operationen oder eine intensivmedizinische Behandlung. Besonders häufig sind außerdem ältere Menschen (> 65 Jahre) sowie Personen mit einer Demenz betroffen, prinzipiell kann jeder Mensch in jeder Lebensphase ein Delir entwickeln.
Obwohl das Delir kein seltenes Krankheitsbild ist, werden die Symptome oftmals nicht schnell genug mit der Erkrankung in Verbindung gebracht. Unentdeckt und unbehandelt kann ein Delir u.a. den Krankenhausaufenthalt verlängern, das Demenzrisiko erhöhen und sich generell lebensbedrohlich auswirken. Deshalb ist es wichtig, bereits früh Risikopatient*innen zu identifizieren und vorbeugende Maßnahmen einzuleiten.
Aus diesem Grund wurde im vergangenen Jahr am Universitätsklinikum Ulm die Projektgruppe Delir gegründet. Diese ist ein Zusammenschluss von ärztlichen und pflegerischen Mitarbeitenden des UKU, der RKU – Universitäts- und Rehabilitationskliniken Ulm gGmbH und der Agaplesion Bethesda Klinik Ulm. Organisatorische Unterstützung erhält die Gruppe von Mitarbeitenden des Qualitätsmanagements.
Ziel des Leuchtturmprojekts ist es, bei allen an der Krankenversorgung Mitwirkenden (Pflege, Ärztinnen und Ärzte, Physiotherapie u.v.a.) die Vorbeugung, Erkennung und Behandlung von Patient*innen mit einem Delir nachhaltig zu verbessern. „Es ist mir und der gesamten Projektgruppe ein großes Anliegen, bei allen Berufsgruppen ein stärkeres Bewusstsein für das häufig zu wenig beachtete, komplexe Krankheitsbild Delir zu entwickeln und darüber hinaus die möglichen Präventionsmaßnahmen und Behandlungsmöglichkeiten zu etablieren und verlässlich durchzuführen”, verdeutlicht Prof. Dr. Eberhard Barth, Oberarzt an der Klinik für Anästhesiologie und Intensivmedizin am UKU, der an der Entstehung des Projekts maßgeblich beteiligt ist.
Die Basis für die Vernetzung der verschiedenen Fachabteilungen innerhalb des UKU – in enger Kooperation mit dem RKU und der Agaplesion Bethesda Klinik Ulm – wurde mit der Gründung der Projektgruppe bereits geschaffen. In weiteren Schritten sollen sukzessiv auch ambulante Leitungserbringer, wie niedergelassene Ärztinnen und Ärzte, ambulante Pflegedienste sowie Pflegeheime, in das Projekt eingebunden werden. So kann die Versorgung der Patient*innen an der Schnittstelle zwischen dem stationären und ambulanten Bereich optimiert werden.
„Im Laufe dieses Jahres möchten wir zudem Lehrgänge und Intensivseminare für alle Mitarbeitenden in der Patientenversorgung anbieten und durchführen, um diese für die Betreuung von Delir-Patientinnen und -patienten bestmöglich zu qualifizieren. Denn nur durch die enge Zusammenarbeit aller Berufsgruppen und mit Hilfe aktueller Behandlungspfade können wir eine effektive Risikoreduktion sowie die Verbesserung von Behandlungsergebnissen bei unseren Patientinnen und Patienten erreichen“, so Dr. Margarete Reiter, Pflegedienstleitung am UKU und ebenfalls an dem Leuchtturmprojekt beteiligt.
Darüber hinaus veranstaltete die Projektgruppe anlässlich des World Delirium Awareness Days am 13. März erstmals in diesem Jahr ein Symposium für das Fach- und Laienpublikum am Universitätsklinikum Ulm, um über das Krankheitsbild aufzuklären.
In verschiedenen Vorträgen informierten die Referent*innen die rund 100 Anwesenden zu Themen wie Delir auf der Intensivstation, Delirprävention durch Angehörige oder Delir in der Geriatrie. Darüber hinaus erhielten die Teilnehmenden anhand von (bildlichen sowie audio-visuellen) Fallvorstellungen auch einen direkten Eindruck von dem Krankheitsbild, konnten Fragen stellen und sich untereinander sowie mit den Referent*innen austauschen.
(Quelle: UKU)

Zum 50. Geburtstag von ratiopharm hat der Mutterkonzern Teva 2.000 Euro an die Fördergemeinschaft für das Querschnittgelähmtenzentrum des RKU e. V.(FGQZ) gespendet. Insgesamt gingen 50.000 Euro an zehn gemeinnützige Vereine.
Die Fördergemeinschaft wurde bereits im vergangenen Jahr von Mitarbeiterinnen und Mitarbeitern* nominiert und von einer Teva-Jury ausgewählt. Ein öffentliches Online-Voting hat schließlich über die Höhe der Spendensumme entschieden. Fast 10.000 Menschen aus ganz Deutschland haben sich an diesem Voting beteiligt.
„Wir bedanken uns ganz herzlich bei allen, die abgestimmt haben und natürlich bei ratiopharm für diese tolle Aktion und die Spende“, freute sich Dr. Yorck-Bernhard Kalke, Vorsitzender der FGQZ und Sektionsleiter des Querschnittgelähmtenzentrums am RKU.
„Die FGQZ wurde ja gegründet, um möglichst vielen betroffenen querschnittgelähmten Menschen in Ulm und weit um Ulm herum eine Anlaufstelle zu geben und sie bei der sozialen Rehabilitation und Integration finanziell zu unterstützen.“
Den Spendenscheck für die FGQZ, höchstpersönlich überbracht von Teva-Finanzvorstand Thomas Schlenker und Teva-Kommunikationschef Peter Wunner, nahmen FGQZ-Vorsitzender Dr. Yorck-Bernhard Kalke, Sektionsleiter des Querschnittgelähmtenzentrums am RKU, und Hans-Peter Thomas, Patientenfürsprecher und Peer-Wegbegleiter am RKU, entgegen.
Exzellente Arthroseforschung
Dr. Jana Riegger-Koch, Biologin an der Orthopädischen Universitätsklinik am RKU, hat den Forschungspreis ExzellenziaUlm für exzellente Nachwuchswissenschaftlerinnen der Universität Ulm erhalten. Die Preisübergabe fand im Rahmen des Dies Academicus der Universität Ulm statt.

Dr. Jana Riegger-Koch ist Biologin und leitet seit 2020 eine eigene Nachwuchsgruppe in der Sektion Biochemie der Gelenks- und Bindegewebserkrankungen an der Ulmer Universitätsklinik für Orthopädie. Im Fokus ihrer Forschung steht die Arthrose – die weltweit am häufigsten auftretende Gelenkerkrankung.
Dabei ist die sogenannte posttraumatische Arthrose, die nach Gelenkverletzungen bereits sehr früh und oft bei sportlich aktiven Personen auftreten kann, Riegger-Kochs „Steckenpferd“. Sie versucht, die zugrundeliegenden Prozesse, die zur unwiderruflichen Degeneration des Gelenkknorpels führen, aufzuklären und neue therapeutische Strategien dagegen zu entwickeln.
Die 36-jährige Wissenschaftlerin hat an der Universität Ulm studiert und promoviert und wird durch das Margarete von Wrangell-Programm des Landes bei ihrem Habilitationsvorhaben unterstützt. Der Forschungspreis ExzellenziaUlm ist mit 5000 Euro dotiert.
Text: Universität Ulm
RKU-Pflegefachkraft Simone Hagemann war Finalistin beim Queen Silvia Nursing Award
Mit ihrer pfiffigen Idee von kurzen Pflegevideos hat es Simone Hagemann, Pflegefachkraft im RKU, unter die besten sechs Finalisten beim Queen Silvia Nursing Award 2023 geschafft. Ihre selbst erstellten Kurzvideos ermöglichen Pflegekräften auf Station einen schnellen Überblick in wiederkehrende Pflegemaßnahmen – im Klinikalltag eine nachhaltige Hilfe für neue wie auch erfahrene Pflegefachpersonen. Im Dezember durfte sie ihre Idee in Berlin vorstellen.

Wie lege ich nochmal einen Verband an? Wie lagere ich doch gleich den Patienten richtig? Der Klinikalltag lässt manchmal keine Zeit, sein Basis- oder Fachwissen kurzfristig aufzufrischen. Simone Hagemann, Pflegefachkraft im RKU, hat diese Erfahrung schon öfter gemacht. Zusammen mit rund 50 Kolleginnen und Kollegen aus 15 Nationen arbeitet sie auf einer Station im Querschnittgelähmtenzentrum des RKU und ist dort als Pflegeexpertin für Stoma, Kontinenz und Wunde im Einsatz.
„Ich habe mir überlegt, wie denn jeder das gleiche Wissens-Niveau erreichen kann, bei alltäglichen praktischen Pflegetätigkeiten wie zum Beispiel einen Stumpf zu wickeln“, schildert die 36-Jährige. So entstand die Idee, kurze Videos zu drehen, in dem allgemein praktisch-pflegerische Tätigkeiten, aber auch spezielle Anleitungen für den Querschnitt gezeigt werden.
Mittlerweile hat Simone Hagemann über 70 meist zwei- bis dreiminütige Videos mit dem Handy gedreht, mit einer App bearbeitet und auf einer Online-Plattform gesammelt. Als Statisten sind Kolleginnen und Kollegen von der Querschnitt-Station zu sehen, keine Patienten.
„Die Videos haben wir an die bestehenden Leitlinien angepasst, damit inhaltlich auch alles richtig ist“, erklärt die Pflegefachkraft. Mit jedem weiteren Video habe sie gelernt, wie man etwas bildlich veranschaulicht, es sollte nicht viel Sprache oder Text vorkommen, das Praktische stand im Mittelpunkt. Die QR-Codes, unter denen man die Videos per Handy aufrufen kann, hängen nach Themen sortiert und für alle Kollegen zugänglich an einer Wand im Stationszimmer.
„Die Videos sind einfach gehalten und kommen gut an“, sagt Simone Hagemann, „auch von erfahrenen Kollegen werden sie gerne genutzt. Außerdem sind sie bei der Einarbeitung neuer Kollegen und auf unserer Ausbildungsstation in Gebrauch.“
Schnell sprachen sich die Videos herum. Zwei wissenschaftliche Mitarbeiterinnen aus der Pflegedirektion ermutigten schließlich Simone Hagemann, sich beim Queen Silvia Nursing Award (QSNA) zu bewerben: Jährlich können hierbei Pflegefachkräfte in Deutschland ihre Ideen zur Verbesserung der Pflege und des Gesundheitswesens für ältere und dementiell veränderte Menschen einreichen.
Über 200 Ideen kamen im vergangenen Jahr zusammen, die fünf besten standen bald fest. Simone Hagemann kam durch eine Facebook-Abstimmung unter die besten sechs Finalisten und durfte im Dezember nach Berlin fahren und dort ihre Idee präsentieren. Um den Bezug zum Thema Querschnitt herzustellen, argumentierte Simone Hagemann in ihrer Bewerbung, dass in Querschnittgelähmtenzentren neben überwiegend jungen Menschen mit traumatischen Verletzungen mittlerweile auch zunehmend ältere Menschen mit zusätzlichen Erkrankungen behandelt werden.

„Ich war schon sehr stolz und vor allem meinen Kollegen dankbar, die mich bei den Videos unterstützt haben“, sagt Simone Hagemann im Rückblick. Zum ersten Platz hat es in Berlin letztlich nicht gereicht. Die Videos sind nachhaltig und werden weiterhin im RKU genutzt werden. Andere Kliniken hätten auch schon Interesse an den Videos gezeigt.
„Wir sind immer stolz darauf, wenn Mitarbeiter wie Frau Hagemann mit ihren Ideen dazu beitragen, die Pflege zu verbessern“, freut sich RKU-Geschäftsführer Sadik Taştan. Solch persönliches Engagement sei nicht selbstverständlich, loben auch die RKU-Pflegedirektorinnen Helene Maucher und Catharina Bothner: „Letztendlich geht es darum, die Patientenversorgung zu verbessern und für die Mitarbeiter gute Lernbedingungen zur Verfügung zu stellen, und zwar in dem Moment, in dem sie das Wissen brauchen.“
Die besten Kliniken Deutschlands: RKU und UKU belegen Platz 14
Focus „Klinikliste 2024“ bestätigt erneut ausgezeichnete Patientenversorgung an den RKU – Universitäts- und Rehabilitationskliniken Ulm und dem Universitätsklinikum Ulm
Im aktuellen Ranking des Magazins FOCUS werden RKU – Universitäts- und Rehabilitationskliniken Ulm gemeinsam mit dem Universitätsklinikum Ulm (UKU) deutschlandweit auf Platz 14 gelistet. Insgesamt vergleicht FOCUS deutschlandweit über 1.600 Kliniken. Das größte unabhängige Krankenhaus-Ranking dient damit als Informationsquelle für Patient*innen, deren Angehörige sowie Ärztinnen und Ärzte, um sich in der Vielfalt der Kliniklandschaft besser orientieren zu können.
„Die erstmalige Platzierung in den TOP 15 des FOCUS Rankings freut uns sehr und bestätigt unsere kontinuierlichen Bestrebungen, die Patientenversorgung an UKU und RKU immer weiter zu verbessern. Mein ausdrücklicher Dank gilt allen Mitarbeiterinnen und Mitarbeitern, die dieses sehr gute Ergebnis ermöglicht haben und jeden Tag dazu beitragen, dass wir unseren Patientinnen und Patienten universitärere Spitzenmedizin auf höchstem Niveau bieten können“, sagt Professor Udo X. Kaisers, Leitender Ärztlicher Direktor und Vorstandsvorsitzender des UKU.
Die Platzierung einer Klinik im Ranking der Top-100-Krankenhäuser richtet sich nach der Anzahl seiner Auszeichnungen für Fachabteilungen und danach, wie viele FOCUS-TOP-Mediziner*innen in der Klinik tätig sind. Im aktuellen Ranking listet das Nachrichtenmagazin insgesamt 19 Kliniken an UKU und RKU in 50 von 60 möglichen Behandlungsschwerpunkten als besonders empfehlenswert. Das RKU ist zum wiederholten Mal mit insgesamt sechs ausgezeichneten Bereichen an der Klinik für Neurologie und der Klinik für Orthopädie vertreten. „Wir freuen uns ein weiteres Mal über diese Auszeichnung für eine hervorragende Arbeit innerhalb der Orthopädie und Neurologie“, sagt RKU-Geschäftsführer Sadik Taştan und ergänzt: „Am RKU sind wir stolz darauf, mit unserer universitären Spitzenmedizin zu diesem guten Gesamtergebnis beizutragen.“
Klinikranking
Für das Klinikranking wertet das Rechercheinstitut FactField über 50 verschiedene Quellen aus. So fließen die strukturierten Qualitätsberichte der Krankenhäuser in die Auswertung ein. Darin sind unter anderem Leistungsdaten, Informationen zur technischen Ausstattung sowie über Zertifikate von Fachgesellschaften dokumentiert. Des Weiteren ist dadurch die Teilnahme an Qualitätsinitiativen belegt. Zudem geben verschiedene Spezialist*innen aus jeder Klinik (Qualitätsmanager*innen, Pflegedirektion, Ärztliche Direktor*innen) über umfangreiche Fragebögen eine Selbstauskunft ab. Schließlich fließen die Expertenempfehlungen von mehr als 15.000 niedergelassenen Ärzt*innen, Klinikärzt*innen und anderen Krankenhäusern sowie die Patientenzufriedenheit mit ein. Am Ende der Recherche erhält jede Fachklinik null bis einen Punkt für insgesamt fünf Empfehlungskriterien, die mit unterschiedlicher Gewichtung in den Gesamtscore einfließen. Am stärksten wiegt der Medizin-Score als Maßstab für die medizinische Qualität.
Die FOCUS-Redaktion empfiehlt die folgenden Behandlungsschwerpunkte:
Orthopädische Universitätsklinik, RKU – Universitäts- und Rehabilitationskliniken (Prof. Dr. H. Reichel)
>Hüftchirurgie
>Knochenkrebs
>Sportmedizin & -orthopädie
Neurologische Universitätsklinik, RKU – Universitäts- und Rehabilitationskliniken ( Dr. A. C. Ludolph)
>Demenzen
>Multiple Sklerose
>Parkinson
Ulmer Forscher von Gesellschaft für Deutsche Neurologie ausgezeichnet

Der Ulmer Neurologie-Forscher Prof. Dr. Heiko Braak hat den Ehrenpreis für sein Lebenswerk von der Deutschen Gesellschaft für Neurologie (DGN) erhalten. Beim Kongress in Berlin wurde der 86-Jährige vergangene Woche ausgezeichnet. Prof. Braak hat unter anderem die nach ihm benannten Braak-Stadien definiert, nach denen sich der Krankheitsverlauf neurodegenerativer Erkrankungen anhand typischer Veränderungen im Gehirn einteilen lässt.
Prof. Heiko Braak gilt seit vielen Jahrzehnten national und international als herausragender Experte der Neuroanatomie. Seine systematische Erforschung der Anatomie, Architektonik sowie von Pathologien des menschlichen Nervensystems wird weltweit hochgeschätzt. Wissenschaftlicher Schwerpunkt des Forschers waren von Beginn an neurodegenerative Erkrankungen, insbesondere der Morbus Alzheimer, Morbus Parkinson sowie die Amyotrophe Lateralsklerose (ALS).
Prof. Braaks detaillierte Untersuchungen zum Verlauf, zu den Schäden und deren Verteilungsmustern bei diesen neurodegenerativen Erkrankungen sind heute aktueller denn je. Er zählt zu den meistzitierten Neurowissenschaftlern weltweit.
Mit der Erforschung der Ausbreitungsmechanismen der zerebralen Neurodegeneration bei Alzheimer, Parkinson und ALS hat Prof. Braak Geschichte geschrieben; er ist der Begründer und Namensgeber der international verwendeten Braak-Stadien.
In unermüdlichem Einsatz und mit weitem Methodenspektrum einschließlich selbst entwickelter Techniken erkannte er, dass der Nervenzelluntergang bei diesen Erkrankungen in definierten Ausbreitungswegen langsam, aber stetig fortschreitet und die typischen klinischen Symptome oft erst viele Jahre nach Beginn der Neurodegeneration auftreten. Für die ALS charakterisierte er typische Schädigungsmuster im zentralen Nervensystem und definierte vier neuropathologische Stadien.
„Prof. Braak hat mit seinen Forschungen maßgeblich zum Verständnis dieser Erkrankungen beigetragen und wesentliche Entwicklungsimpulse für künftige Therapieansätze gegeben“, würdigte Prof. Dr. Albert C. Ludolph, Ärztlicher Direktor der Neurologischen Universitätsklinik am RKU, den Wissenschaftler.
Er hatte Prof. Braak, der zunächst als Gastprofessor an der Universitätsklinik für Neurologie arbeitete, angeboten, auch über seinen Ruhestand hinaus weiter in einem seiner Institute zu forschen. Nach wir vor sind der 86-jährige Braak und seine ebenfalls in der Forschung tätige Frau Dr. Kelly Del Tredici-Braak als Senior Scientists für Klinische Neuroanatomie an der Neurologischen Universitätsklinik Ulm tätig.
Gemeinsame Expertise, modernste Technologien

In den meisten Fällen sind es Zufallsbefunde, welche die Patient*innen von PD Dr. Kornelia Kreiser und Prof. Dr. Thomas Kapapa in ihre Neurovaskuläre Sprechstunde führen. Denn das tückische an den dort behandelten neurovaskulären Krankheitsbildern wie z.B. Aneurysmen ist, dass Betroffene diese häufig lange nicht bemerken.
Werden sie doch entdeckt, finden die Chefärztin der Abteilung für Radiologie und Neuroradiologie an den RKU – Universitäts- und Rehabilitationskliniken Ulm und der Leitende Oberarzt in der Klinik für Neurochirurgie am Universitätsklinikum Ulm (UKU) in ihrer Sprechstunde individuelle und auf die jeweilige Person abgestimmte Therapien. Besonders wichtig ist ihnen dabei, das persönliche Risikoprofil und den Umgang der Patient*innen selbst mit ihrer Diagnose zu berücksichtigen.
Neurovaskuläre Erkrankungen betreffen die Blutgefäße von Gehirn und Rückenmark, wobei zum einen akute Formen wie Hirninfarkte oder -blutungen, vorkommen. Die Ursache dafür sind aber auch chronische Formen wie Aneurysmen, Gefäßfisteln und Gefäßmalformationen. Aneurysmen sind bläschenähnliche Ausweitungen der Arterien des Gehirns, die lebensbedrohliche Blutungen auslösen, wenn sie platzen.
In der gemeinsamen interdisziplinären Sprechstunde werden Menschen beraten, die mit einem Zufallsbefund konfrontiert sind oder bereits eine Hirnblutung hatten. „Eine Hirnblutung oder ein Schlaganfall müssen sehr schnell versorgt werden – hier zählt jede Sekunde.
Anders sieht es zum Beispiel bei einem Aneurysma aus, mit dem viele Menschen jahrelang leben – ohne überhaupt zu bemerken, dass etwas nicht stimmt“, erklärt Prof. Thomas Kapapa. „Die neurovaskulären Erkrankungen, die wir behandeln, werden häufig erst bei einer Untersuchung – z.B. einem CT oder MRT – aufgrund eines anderen Problems zufällig entdeckt. Betroffene können dann unsere Sprechstunde aufsuchen, in der wir gemeinsam die verschiedenen Therapien besprechen und entscheiden, ob eine Behandlung notwendig ist und wenn ja, welche die beste Option für die jeweilige Patientin oder den jeweiligen Patienten darstellt“, ergänzt PD Dr. Kornelia Kreiser.
Die Vorteile der gemeinsamen Sprechstunde stehen für sich: denn die Beratung der Patient*innen erfolgt durch zwei ausgewiesene Expert*innen verschiedener Fachrichtungen, die die jeweilige Erkrankung folglich auch aus zwei verschiedenen Blickwinkeln betrachten können. Denn nicht bei allen neurovaskulären Erkrankungen ist eine Operation am Kopf notwendig oder ein Verschluss mittels Katheter über den Gefäßweg sinnvoll.
So führt die Neuroradiologin PD Dr. Kornelia Kreiser endovaskuläre Eingriffe durch, die zu den minimalinvasiven Methoden gehören. Hierbei werden erkrankte Gefäße von innen behandelt, indem ein dünner Katheter am Handgelenk oder an der Leiste in die Arterie eingeführt wird.
Von dort wird der Katheter bis an die erkrankte Stelle im Kopf vorgeschoben, um ein Aneurysma beispielsweise mit kleinen Platinspiralen zu verschließen („Coiling“). „Solche endovaskulären Eingriffe haben den Vorteil, dass sie im Vergleich zu einer offenen Operation weniger belastend sind und ein geringeres Infektionsrisiko bergen, was zu kürzeren Klinikaufenthalten und Regenerationszeiten führt“, betont PD Dr. Kornelia Kreiser.
Kommt eine endovaskuläre Behandlung nicht infrage, übernimmt der Neurochirurg Prof. Thomas Kapapa. Bei einem operativen Eingriff öffnet er minimalinvasiv den Schädel und legt mikrochirurgisch das Blutgefäß frei, an dem sich die erkrankte Stelle befindet. Im Falle eines Aneurysmas wird dieses mit einem kleinen Metall-Clip abgeklemmt. Dieses Verfahren nennt sich deshalb „Clipping“.
Bei der Entscheidung für oder gegen eine bestimmte Behandlung orientieren sich die Expert*innen an drei ausschlaggebenden Stützen: dem persönlichen Risikoprofil, der individuellen Pathologie der Erkrankung und dem Umgang der Patient*innen selbst mit der Diagnose. Beim persönlichen Risikoprofil betrachten die beiden Expert*innen, wie hoch die Wahrscheinlichkeit ist, dass beispielsweise ein Aneurysma platzt. Dies ist etwa bei krankhaft erhöhtem Blutdruck der Fall oder bei bekannter aneurysmatischer Hirnblutung in der Verwandtschaft, was die Dringlichkeit einer Behandlung erhöht.
Auch die individuelle Pathologie, also die Konfiguration, Größe und Verortung der Erkrankung oder Malformation ist entscheidend für die Wahl einer Behandlungsmethode. „Nicht zuletzt ist für uns aber auch wichtig, wie die Patientinnen und Patienten selbst mit dem Befund umgehen. Es gibt Menschen, die sehr gut mit einer solchen Diagnose zurechtkommen. Andere dagegen werden regelrecht aus dem Leben geworfen und können nachts nicht mehr ruhig schlafen. Der Grad der persönlichen Belastung spielt daher auch eine große Rolle bei unserer Entscheidung für den weiteren Beratungs- und Behandlungsverlauf“, sagt Prof. Kapapa.
Ist diese Entscheidung gefallen, erwarten die Patient*innen in den Räumlichkeiten am UKU und RKU modernste technische Geräte. Dazu gehört ein hochmoderner Hybrid-OP-Saal, der Bildgebung und Chirurgie miteinander verbindet. Denn vor allem bei komplexen Operationen ist die bildgebende Kontrolle einer kontrastmittelgestützten Gefäßdarstellung (Angiographie) bereits während der Operation sinnvoll, um beispielsweise ein unvollständig geclipptes Aneurysma zu erkennen.
Außerdem stehen an beiden Standorten, UKU und RKU, sogenannte biplane Angiographie-Anlagen zur Verfügung, die selbst winzigste Gefäßstrukturen hochauflösend darstellen können und so eine sichere und schonende minimalinvasive Behandlung ermöglichen.
(Quelle: Uniklinikum Ulm)
Mit Robotik früh mobil werden in der Phase B
Nach einem Schlaganfall oder einem Schädel-Hirn-Trauma wieder mobil werden: Auf der neuen Station der RKU – Universitäts- und Rehabilitationskliniken Ulm werden Patientinnen und Patienten* zusätzlich mit modernen Robotik-gestützten Therapiekonzepten behandelt und mobilisiert.
Die neurologische Frührehabilitation der Phase B hilft dabei, verlorene Funktionen wiederzuerlangen und bereit zu werden für weitere Rehabilitationsphasen. Mit dem Umbau der neuen Räumlichkeiten wurde 2021 begonnen, in Betrieb genommen wurde die Station, auf der insgesamt 26 Betten Verfügung stehen, im April 2023 – und jetzt offiziell eröffnet.

Mit jährlich über 1300 Schlaganfall-Patienten ist das RKU eines der größten Schlaganfall-Zentren in der Region und trägt das Güte-Siegel einer überregionalen Stroke-Unit. Patienten werden nach einem solchen Ereignis oder einer anderen schweren Erkrankung des zentralen oder peripheren Nervensystems zunächst akutmedizinisch zum Beispiel auf der Stroke-Unit, der Schlaganfall-Einheit des RKU behandelt. Nach dieser ersten Versorgung, der so genannten Phase A, ist eine zeitnah beginnende Rehabilitationsmaßnahme für den Patienten unumgänglich.
Hier setzt die so genannte Phase B der Frührehabilitation an. Sie kombiniert akutmedizinische und rehabilitative Behandlungsansätze und bereitet die Patienten auf die weiterführenden Rehabilitationsmaßnahmen (Phase C und D) vor. Unter anderem soll sie den Bewusstseinszustand, die Kooperationsfähigkeit, Antrieb und Mobilität der Patienten verbessern. Dies beginnt zunächst mit der Herstellung der Wachheit und Wahrnehmung der Patienten und geht weiter mit der schrittweisen Mobilisation und Muskelkräftigung sowie der Verbesserung der Kommunikationsfähigkeit und des Schluckens.
Auf der neuen Station des RKU arbeiten Ärzte, Pflegekräfte und Therapeuten in einem interprofessionellen Team eng zusammen und begleiten den Genesungsprozess der Patienten. Dabei können sie neben neurologischen Behandlungskonzepten wie Bobath, Affolter, Schluck- und Sprechtherapie sowie neuropsychologischer Therapie auch auf moderne Robotik-gestützte Pflege- und Therapiekonzepte zurückgreifen.
Ein Beispiel dafür ist der Vemotion-Roboter: Er wird direkt an das Patientenbett angebracht, der Patient kann darin stufenlos vertikalisiert werden und erhält frühzeitig eine robotergestützte Beinbewegungstherapie.
Ist der Patient schon mobiler, steht ein weiteres Trainingsgerät für die Gangtherapie im freien Raum zur Verfügung: Es ermöglicht Patienten ein sicheres Geh- und Gleichgewichtstraining durchzuführen und entlastet gleichzeitig die Therapeuten, das Körpergewicht und die Körperhaltung der Patienten selbst unterstützen zu müssen.
Insgesamt stehen auf der Station 26 Betten für schwerstkranke Patienten zur Verfügung. Mit dem Umbau der neuen Station P wurde bereits im Jahr 2021 begonnen; im April 2023 wurde die Station in Betrieb genommen. Die Kosten für den Umbau belaufen sich auf rund 5,8 Millionen Euro.
13. Ulmer Veranstaltung zum Tag der Epilepsie
Ich krieg‘ gleich ‘nen Anfall
Plötzliche Zuckungen, Missempfindungen, Ohnmachtsanfälle: Epilepsien gehören zu den häufigsten neurologischen Erkrankungen mit vielfältigen Erscheinungsbildern. Für Interessierte, Betroffene und Angehörige findet am Mittwoch, 18. Oktober 2023 eine kostenlose Informationsveranstaltung zum Thema „Epilepsie – Im Wandel der Zeit“ im Hörsaal der RKU statt.
„Bei einem epileptischen Anfall sind Hirnregionen übermäßig aktiv und geben zu viele Signale ab“, sagt PD Dr. Jan Wagner, Neurologe und Leiter des Epilepsiezentrums in den RKU – Universitäts- und Rehabilitationskliniken Ulm. „Es kann zu Zuckungen einzelner Körperteile kommen, die für die Betroffenen gefährlich werden können.“
Epilepsien treten in jedem Alter auf. Fast 10 Prozent der Menschen erleiden im Verlauf ihres Lebens einen, meist einmaligen, epileptischen Anfall ohne weitere Folgen. Hiervon entwickelt etwa jeder 10. eine Epilepsie, so dass statistisch gesehen ca. 0,5 bis ein Prozent der Bevölkerung unter einer Epilepsie leiden – das betrifft in Deutschland etwa 600.000 Menschen. Zwischen den Anfällen haben die Betroffenen meist keine Beschwerden – mitunter begleitet sie aber die ständige Sorge, einen neuen Anfall zu erleiden.
Die Anfälle können auch als Zeichen von Entzündungen im Gehirn auftreten, beispielsweise bei Infektionen mit Viren oder Bakterien (Meningitis, Enzephalitis) oder bei seltenen Autoimmunkrankheiten des Gehirns, auch nach einem Schlaganfall. Hier ist es wichtig, den Auslöser schnell zu finden und zu behandeln. Diagnostiziert wird eine Epilepsie mittels verschiedener Verfahren, zum Beispiel mit einem EEG, einem Elektroenzephalogramm, das die Hirnströme misst und Auskunft gibt, wie aktiv das Gehirn ist.
„Bei der Therapie von Epilepsien gibt es verschiedene Behandlungsmöglichkeiten“, erklärt PD Dr. Wagner. „Dazu gehören Medikamente, aber auch operative Möglichkeiten oder Stimulationsverfahren, die die Überaktivität der Nervenzellen hemmen sollen.“
Bei einer Informationsveranstaltung am Mittwoch, 18. Oktober 2023, informieren PD Dr. Jan Wagner und sein Team vom Epilepsiezentrum am RKU über neue Entwicklungen im Bereich der Epileptologie. Interessierte können im Anschluss an die Veranstaltung auch die im April 2023 neu eröffnete Epilepsie-Station des RKU besuchen.
Die Veranstaltung beginnt um 17 Uhr im Hörsaal des RKU, Oberer Eselsberg 45, 89081 Ulm. Eintritt, Imbiss und Getränke sind frei.
Vernetzung und Kooperation mit Pflegeschule in Namibia angestoßen

Mit dem Ziel, eine Kooperation anzustoßen, sind Entscheidungsträger der RKU – Universitäts- und Rehabilitationskliniken Ulm gGmbH im Oktober 2022 nach Namibia gereist und haben dort unter anderem eine Pflegeschule besucht. Jetzt erfolgt der Gegenbesuch aus dem südwestafrikanischen Land. Die Delegation aus Windhoek nimmt auch am Pflegemanagementkongress in Neu-Ulm teil.
Im Oktober 2022 war eine Delegation des RKU Ulm unter Führung des Vereins Support Ulm/Neu-Ulm e.V. nach Namibia gereist. Dort besuchten die Gäste das Welwitchia Health Training Centre (WHTC), eine private Hochschule. Gemeinsam mit der damaligen Rektorin Prof. Scholastika Iipinge sahen sich die Besucherinnen und Besucher das Schulhaus an sowie die Trainingsräume, in denen die Studenten praktisch unterrichtet werden. Ziel war es, eine Kooperation des RKU mit der dortigen Pflegeschule dort anzustoßen.
„Neben unserer bereits bestehenden Zusammenarbeit mit einer kroatischen Pflegeschule und einer US-Klinik im Zuge der Magnet4Europe-Studie wollen wir uns weiter vernetzen“, sagt RKU-Pflegedirektorin Helene Maucher. Michaela Hansen, Schulleiterin Gesundheits- und Krankenpflegehilfe an der Pflegefachschule des RKU, ergänzt: „Der gegenseitige Austausch und die Vernetzung mit Namibia würde eine Win-win-Situation für beide Pflegeschulen darstellen.“
Knapp ein Jahr später besucht nun eine vierköpfige Delegation aus Namibia Deutschland. Für die Gäste unter Leitung des neuen WHTC-Rektors Dr. Andreas Mwoombola ist nicht nur der Einblick in ein deutsches Krankenhaus, das hiesige Pflegesystem und die Pflegeausbildung interessant. Im RKU sehen die Gäste unter anderem das Apheresezentrum, die Stroke-Unit und den Querschnitt-Bereich an und werden über die Bereiche Robotik und die digitale Patientenakte im RKU informiert. Ebenso nehmen sie am Pflegemanagementkongress teil, der in Kooperation des RKU mit der Hochschule Neu-Ulm stattfindet.
„Wir versprechen uns durch die Vernetzung mit einer weiteren Pflegeschule nicht nur eine Horizonterweiterung“, sagt Sadik Taştan, Geschäftsführer des RKU. „Auf lange Sicht kann ein Austausch von Multiplikatoren die Pflegeschulen bereichern und noch mehr an Attraktivität gewinnen lassen.“
Der Start zum regelhaften Austausch zwischen Pflegeschülern der beiden Pflegeschulen aus Deutschland und Namibia ist ab 2024 geplant und erfolgt jährlich im gegenseitigen Wechsel.
Über das Welwitchia Health Training Centre (WHTC):
Das Welwitchia Health Training Centre (WHTC) ist eine private Hochschule in Namibia. Sie wurde 2013 gegründet und legt ihren Schwerpunkt auf die Ausbildung im medizinischen Bereich. Studierende und Schüler können dort unter anderem ihren Bachelor in Gesundheitswissenschaften ab-schließen oder eine Ausbildung zur Pflegefachkraft machen.
Die Schule ist direkt an das Lady Pohamba Krankenhaus angeschlossen, eine 2018 eröffnete hochmoderne Privat-Klinik, benannt nach einer ehemaligen namibischen Präsidentengattin. Ein weiterer Standort der Pflegeschule liegt im 400 Kilometer entfernten Walvis Bay, direkt an der Atlantikküste. Insgesamt lernen an den Standorten über 3000 Schüler und Studierende, die Pflegenden übernehmen dabei viele ärztliche Tätigkeiten.
Wie Exzellenzentwicklung in der Pflege und
Gesundheitsversorgung aussehen kann
Ulm, 19. September 2023. Der 5. Ulmer/Neu-Ulmer Pflegemanagementkongress findet von Donnerstag, 21., bis Freitag, 22. September 2023, erstmals in Kooperation mit der Hochschule Neu-Ulm statt. Pflege-Expertinnen und Pflege-Experten* aus aller Welt treffen sich zum Austausch über die neuesten Entwicklungen in der Pflege und Gesundheitsversorgung.
„Von den Besten lernen“ ist auch 2023 das Motto des 5. Pflegemanagementkongresses. Erstmals findet die Veranstaltung, die von den RKU – Universitäts- und Rehabilitationskliniken Ulm sowie der Hochschule Neu-Ulm (HNU) ausgetragen wird, in den Räumlichkeiten der Hochschule Neu-Ulm statt. Nach dem erfolgreichen Start 2015 wird sich der Kongress wieder aktuellen Themen der Pflege und Gesundheitsversorgung widmen: Transformationale Führung, Digitalisierung, Autonomie der Pflege ebenso wie die Ambulantisierung und die Auswirkungen des demographischen Wandels.
Über 60 Referenten und über 300 Teilnehmer haben sich angemeldet. An zehn Marktständen werden Innovationen, Entwicklungen und Best-Practice-Beispiele vorgestellt. Experten der professionellen Pflege in Management, Wissenschaft und Pädagogik berichten zu Innovation und Entwicklung im Gesundheitswesen. Interprofessionelle Teams aus Ärzten, Pflegenden und Therapeuten geben Best-Practice-Beispiele aus ihrem Arbeitsalltag.
Digitalisierung und Automatisierung, verbunden mit Künstlicher Intelligenz, werden teils auch in Partnerschaft zwischen Industrie und Praxis vorgestellt und erste Ergebnisse präsentiert. Nicht zuletzt wird der globale Blick mit Kollegen aus den USA, Afrika und Wissen beispielsweise aus Partnerschaften in der Ausbildung mit Schweden geteilt. Im Fokus steht diesmal auch die Integration von ausländischen Mitarbeitern als Win-win-Situation für Kliniken. Hierzu werden unter anderem Gäste aus Namibia vom Welwitchia Health Training Centre in Windhoek erwartet – mit denen die Kliniken RKU eine Vernetzung anstreben – um einen Einblick in die Pflege und Ausbildung dort zu geben.
Ein zentraler Programmpunkt ist die Exzellenzentwicklung in der Pflege, wobei das Magnetkrankenhaus-Modell fokussiert wird – das weltweit einzige Zertifizierungsprogramm für exzellente Pflege, auf dessen Weg sich die Kliniken RKU befinden. „Magnetkrankenhaus wird man nicht, wenn man ein Zertifikat erreicht“, sagt RKU-Pflegedirektorin Helene Maucher, „sondern nur, wenn die Anstrengungen zu einer exzellenten Patientenversorgung, belegt mit Zahlen Daten Fakten, führt und dadurch intrinsische Motivation durch die sinnstiftende und selbstwirksame Arbeit im interprofessionellen Team entsteht.“
Das Konzept biete, so Maucher, vielen Kliniken aus Deutschland einen Weg zur Weiterentwicklung der Pflege und Gesundheitsversorgung, auch ohne die Zertifizierung anzustreben. Über 50 Referenten werden zu den Themen ihre Best-Practice-Beispiele vorstellen und in Dialog gehen. Einige der Kliniken nehmen an der Magnet4-Europe-Studie teil und stehen in Partnerschaft mit einem amerikanischen Krankenhaus. Zwei Expertinnen den USA werden von der Qualitätsentwicklung in Kliniken mit Blick über den Tellerrand berichten.
Insgesamt sind viele weitere Themen Bausteine der Exzellenzentwicklung, die Lösungen für die aktuellen Herausforderungen im Gesundheitswesen bieten. Hierbei geht es darum, Innovationen in den Pflege-(Alltag) zu integrieren, Potential der Pflege in einem sich wandelnden Gesundheitswesen zu nutzen und ein effizientes, effektives und patientenzentriertes Gesundheitswesen mit zu gestalten. Auch die Steigerung der Arbeitsattraktivität durch Leadership und Technologieunterstützung wird beleuchtet und – ganz aktuell – die angestrebte Pflegekammer Baden-Württemberg thematisiert werden.
„Wir freuen uns, den Kongress als Kooperationspartner in der Hochschule Neu-Ulm auszutragen und die Akademisierung der Pflege – verbunden mit neuen Kompetenzprofilen – als Grundpfeiler einer nachhaltigen Versorgungsqualität gemeinsam zu diskutieren“, sagt Prof. Dr. Sylvia Schafmeister, Dekanin der Fakultät Gesundheitsmanagement an der HNU.
Magazin stern zeichnet Deutschlands beste Kliniken und Fachabteilungen aus
Die RKU – Universitäts- und Rehabilitationskliniken Ulm (RKU) zählen laut der im Juni 2023 erschienenen stern-Klinikliste erneut zu den besten Kliniken Deutschlands. Gemeinsam mit dem Universitätsklinikum Ulm (UKU) landet das RKU im nationalen Top-100-Ranking wie bereits im Jahr zuvor auf Platz 20. Insgesamt wurden beide Kliniken für 27 verschiedene Fachbereiche ausgezeichnet. Für das Ranking wurden mehr als 2.400 deutsche Krankenhäuser und stationäre Einrichtungen untersucht.
In der stern-Klinikliste werden anhand verschiedener Kriterien Deutschlands Kliniken und Fachabteilungen bewertet. Daraus resultieren in diesem Jahr insgesamt 42 gelistete Fachbereiche, mehr als 2.457 Empfehlungen und 100 Top-Kliniken. Wie bereits im Vorjahr erreicht das Universitätsklinikum Ulm gemeinsam mit dem RKU Rang 20 der Top-100-Kliniken.
Mit 27 ausgezeichneten Fachbereichen steigern sich UKU und RKU sogar nochmal im Vergleich zu 2022. Positiv in die Bewertung mit aufgenommen wurde außerdem die Aktion „Saubere Hände“, bei der die Sektion Krankenhaushygiene am UKU das Gold-Zertifikat erhielt, die Teilnahme an der freiwilligen Initiative Qualitätsmedizin (IQM) sowie die hohe Patientenzufriedenheit.
Darüber hinaus wurde das RKU in der Rubrik der ausgezeichneten Kliniken nach Bundesländern als Klinik für die Region Baden-Württemberg empfohlen und für die Bereiche Schulterchirurgie (Klinik für Orthopädie) und Schlaganfall (Klinik für Neurologie) ausgezeichnet.
„Die erneut hervorragende Platzierung freut uns sehr. Nicht nur konnte das Universitätsklinikum Ulm gemeinsam mit dem RKU Platz 20 verteidigen, die Anzahl der bewerteten Fachbereiche stieg im Vergleich zum Vorjahr sogar nochmals weiter an.
Auch die erstmaligen Auszeichnungen in den Bereichen Augenheilkunde, Rhythmologie, Gefäßmedizin sowie Urologie sind besonders zu betonen“, so Professor Dr. Udo X. Kaisers, Leitender Ärztlicher Direktor und Vorstandsvorsitzender des UKU. „Insgesamt belegen diese Auszeichnungen wiederholt die hohe Qualität an UKU und RKU, die nur durch die zahlreichen engagierten Mitarbeitenden und die beispielhafte Zusammenarbeit möglich ist“.
„Anhand der positiven Bewertungen wird deutlich, dass die hohe medizinische Qualität und die insgesamt qualitative Arbeit am vergleichsweise noch relativ jungen Universitätsklinikum Früchte tragen“, sagt Dr. Oliver Mayer, Leiter der Stabsstelle Qualitäts- und Risikomanagement am UKU. „Die Top-20-Platzierung und die ausgezeichneten Fachbereiche bestätigen den hohen Qualitätsstandard in Forschung und Patientenversorgung und spiegeln die erstklassige Arbeit wider“.
Gemeinsam mit dem Rechercheinstitut Munich Inquire Media (MINQ) hat das Magazin stern einen mehrdimensionalen Ansatz gewählt, um die besten unter den mehr als 2.400 untersuchten deutschen Krankenhäusern zu finden. Ausschlaggebend für die Aufnahme in die Klinikbewertung sind neben der Fallzahl an ausgewählten Indikationen und Behandlungen auch zertifizierte Zentren und Empfehlungen aus unterschiedlichen Quellen.
Für das Klinikranking erhob MINQ für jede Klinikliste die Reputation bei Ärzt*innen und recherchierte, welche Krankenhäuser von Patient*innen besonders empfohlen werden. In die Untersuchung flossen unter anderem Informationen über das Leistungsspektrum, die Schwerpunkte und Exzellenz der Fachabteilungen ein. Darüber hinaus wurden mehr als 90 Fachzertifizierungen gewichtet und Merkmale zu Pflegestandards, Qualitätssicherung und Hygiene in die Bewertung mit einbezogen.
RKU und UKU wurden wurden in folgenden Fachbereichen ausgezeichnet:
- Klinik für Neurologie, RKU (Prof. Dr. Albert Ludolph)
o Parkinson
o Alzheimer
o Multiple Sklerose
- Klinik für Orthopädie, RKU (Prof. Dr. Heiko Reichel)
o Endoprothetik
- Klinik für Allgemein- und Viszeralchirurgie (Prof. Dr. Marko Kornmann, komm. Leiter)
o Darmkrebs
- Klinik für Augenheilkunde (Prof. Dr. Armin Wolf)
o Augenheilkunde
- Klinik für Dermatologie und Allergologie (Prof. Dr. Karin Scharffetter-Kochanek)
o Hautkliniken
o Hautkrebs
- Klinik für Frauenheilkunde und Geburtshilfe (Prof. Dr. Wolfgang Janni)
o Brustkrebs
o Risikogeburten
o Beckentumore
o Gynäkologische Operationen
- Klinik für Hals-, Nasen- und Ohrenheilkunde (Prof. Dr. Thomas Hoffmann)
o HNO
- Klinik für Herz-, Thorax- und Gefäßchirurgie (Prof. Dr. Andreas Liebold)
o Herzchirurgie
o Gefäßmedizin
- Klinik für Innere Medizin I (Prof. Dr. Thomas Seufferlein)
o Darmkrebs
- Klinik für Innere Medizin II (Prof. Dr. Wolfgang Rottbauer)
o Interventionelle Kardiologie
o Gefäßmedizin
o Rhythmologie
- Klinik für Innere Medizin III (Prof. Dr. Hartmut Döhner)
o Leukämie
- Klinik für Neurochirurgie (Prof. Dr. Rainer Wirtz)
o Hirntumore
- Klinik für Psychiatrie und Psychotherapie III (Prof. Dr. Manfred Spitzer)
o Depression
- Klinik für Psychosomatische Medizin und Psychotherapie (Prof. Dr. Harald Gündel)
o Psychosomatik
- Klinik für Strahlentherapie und Radioonkologie (Prof. Dr. Thomas Wiegel)
o Strahlentherapie
- Klinik für Unfall-, Hand-, Plastische und Wiederherstellungschirurgie (Prof. Dr. Florian Gebhard)
o Unfallchirurgie
- Klinik für Urologie und Kinderurologie (Prof. Dr. Christian Bolenz)
o Urologie
o Prostatakrebs
Rollstuhlfahrer feiern am Thalfinger See
Das 34. Sommerfest des Querschnittgelähmtenzentrums am RKU Ulm und seiner Fördergemeinschaft (FGQZ Ulm) findet am Donnerstag, 27. Juli 2023, statt. Querschnittgelähmte, ihre Angehörigen und Freunde sowie die Mitglieder der Fördergemeinschaft sind hierzu wieder an den Thalfinger See eingeladen.
 Für die Besucher gibt es auf dem Gelände der Seglergemeinschaft Thalfingen am Donnerstag, 27. Juli 2023, ab 11.30 Uhr Mittagessen und Grillspezialitäten sowie Kaffee und Kuchen im schönen Ambiente des Thalfinger Sees, sowie abends auch kleine Snacks zum Abschluss. Dr. Yorck-Bernhard Kalke, Sektionsleiter des Querschnittgelähmtenzentrums am RKU, freut sich als Vorsitzender der Fördergemeinschaft des Querschnittgelähmtenzentrums Ulm (FGQZ) auf das Fest: „Die Gäste reisen zum Teil von weit her an und freuen sich auf ein unbeschwertes Zusammensein und einen Austausch in entspannter Atmosphäre.“
Für die Besucher gibt es auf dem Gelände der Seglergemeinschaft Thalfingen am Donnerstag, 27. Juli 2023, ab 11.30 Uhr Mittagessen und Grillspezialitäten sowie Kaffee und Kuchen im schönen Ambiente des Thalfinger Sees, sowie abends auch kleine Snacks zum Abschluss. Dr. Yorck-Bernhard Kalke, Sektionsleiter des Querschnittgelähmtenzentrums am RKU, freut sich als Vorsitzender der Fördergemeinschaft des Querschnittgelähmtenzentrums Ulm (FGQZ) auf das Fest: „Die Gäste reisen zum Teil von weit her an und freuen sich auf ein unbeschwertes Zusammensein und einen Austausch in entspannter Atmosphäre.“
Er verweist darauf, dass es keine Veranstaltung in der Region gebe, bei der so viele Rollstuhlfahrer zum Feiern zusammenkämen wie am Thalfinger See. „Bis zu 400 Gäste sind zu den vergangenen Festen gekommen.“ Zusätzlich bietet das Sommerfest ein buntes Unterhaltungsprogramm mit einer Tombola und Versteigerungen. Die Wasserwacht Neu-Ulm sorgt für die nötige Sicherheit der Schwimmer und Bootsfahrer.
„Die Diagnose Querschnittlähmung und ein Leben im Rollstuhl sind ohne Zweifel gravierende und schmerzhafte Erfahrungen für die Betroffenen, die sich auch nicht so ohne weiteres abschütteln lassen“, sagt Dr. Kalke.
„Wir wollen mit dieser Veranstaltung, den Angeboten im RKU und den monatlich stattfindenden Stammtischen der Fördergemeinschaft zeigen, dass mit diesen Verletzungs- und Erkrankungsfolgen nicht das Leben, sondern höchstens ein Kapitel endet – und auch ein Neues beginnt, das mit Freude, Spaß und Mut gemeistert werden kann.“ Dafür seien die vielen Besucher des Sommerfestes am See das beste Beispiel.
Bei schlechtem Wetter entfällt das Fest. Wetter-Hotline: (0731) 177 – 5183.
Infos zur Fördergemeinschaft (FGQZ) unter: www.fgqzulm.de
Neue Kunstausstellung am RKU
Andrea E. Sroka und ihre „96 Stufen bis Kahlo“
Ulm, 26. Juni 2023. Zehn Jahre nach ihrer ersten Ausstellung im RKU kehrt die Ulmer Künstlerin Andrea E. Sroka mit einer neuen Werkschau in ihre alte Wirkungsstätte zurück: „96 Stufen bis Kahlo“, so der Titel der Kunst-Ausstellung, reicht von Frauenpower über Fortschritt bis hin zur mexikanischen Künstlerin Frida Kahlo.
Mit ihrer konzeptionellen Kunst hat Andrea E. Sroka schon internationale renommierte Preise erhalten und unter anderem in europäischen Museen und auf zahlreichen Biennalen ausgestellt. Bei ihrer mittlerweile dritten Ausstellung in den RKU – Universitäts- und Rehabilitationskliniken Ulm zeigt sie Werke in Acryl, Öl auf Leinwand, Metall oder Arbeiten in Mixed Media, die sieben Themen gewidmet sind und dabei über 96 Stufen bis zur Künstlerin Frida Kahlo führen. Dazu zählen Frauenpower, Metropolis, Fortschritt, aber auch der Eiffelturm.
Andrea E. Sroka stammt gebürtig aus Leipzig und ist gelernte Druck- und Mediengestalterin. Sie kam 1985 mit ihrer Familie nach Ulm, wo sie unter anderem über zehn Jahre das Zentrale Terminmanagement im RKU leitete. Seit 2015 betätigt sie sich als freischaffende Künstlerin.
Die Ausstellung von Andrea E. Sroka wird am Freitag, 30. Juni 2023, um 17 Uhr im Untergeschoss des RKU/Therapieflur mit einer kleinen Vernissage eröffnet.
Gegen den Schmerz am RKU
RKU nimmt teil am bundesweiten „Aktionstag gegen den Schmerz“ am 6. Juni 2023

Was tun bei wiederkehrenden Schmerzen? Was sind die Alternativen zu Medikamenten? Und welche Angebote gibt es, wenn der Schmerz chronisch geworden ist? Um über Therapiemöglichkeiten zu informieren, bietet das RKU anlässlich des bundesweiten „Aktionstages gegen den Schmerz“ am 6. Juni 2023 interaktive Angebote und Vorträge für Betroffene und ihre Angehörigen.
Ulm, 01.06.2023 – Etwa 23 Millionen Menschen in Deutschland (28 Prozent) berichten über chronische Schmerzen, 95 Prozent davon über chronische Schmerzen, die nicht durch Tumorerkrankungen bedingt sind. Um diese Patientinnen und Patienten bestmöglich zu behandeln, liegt der Fokus der Universitäts- und Rehabilitationskliniken Ulm auf der multimodalen Schmerztherapie, eine zeitlich und inhaltlich aufeinander abgestimmte Behandlung unterschiedlicher Disziplinen.
Zu den Behandlungsbausteinen zählen neben den medizinischen Verfahren beispielsweise eine psychologische Beratung, Physio- und Ergotherapie, Biofeedback oder auch sportliche Aktivitäten.
Anlässlich des bundesweiten „Aktionstages gegen Schmerz“- ins Leben gerufen durch die Deutsche Schmerzgesellschaft e. V. und ihre Partnerorganisationen – demonstriert das Schmerzexperten-Team der Pflege Betroffenen und Interessierten am 06. Juni 2023 unterschiedliche Ansätze gegen den Schmerz am RKU.
Die Schmerztherapie am RKU gehört mit 16 stationären, intensiv interdisziplinären Plätzen, einem ambulanten Sprechstundenangebot und einem erfahrenen Team aus Ärzten, Therapeuten, Psychologen und Pflegekräften zu den größten multimodalen Schmerzeinheiten in Baden-Württemberg.
„Denn Schmerzen effektiv zu behandeln, heißt nicht nur die Anatomie, Pharmakologie und Neurobiochemie des Schmerzes zu kennen, sondern auch den zu behandelnden Menschen“, erklärt Priv.-Doz. Dr. med. Timo Zippelius, Sektionsleiter Wirbelsäule der Orthopädischen Universitätsklinik am RKU und ausgezeichnet mit dem Focus-Siegel als Top-Mediziner im Bereich chronische Schmerzen und Wirbelsäulenchirurgie.
Durch die enge Anbindung an eine der stärksten rehabilitativen Einrichtungen in Deutschland ist es möglich, Patientinnen und Patienten während des Aufenthalts die bestmögliche Behandlung zukommen zu lassen und zusätzlich eventuelle Rehabilitationsmaßnahmen zur Stabilisierung oder Reintegration ins Berufsleben zu planen und durchzuführen.
Detaillierte Programminformationen zum „Aktionstag gegen den Schmerz“ finden Sie hier.
Team RKU beim Charity-Lauf „Wings for Life World Run“ in München

Beim weltweit größten Benefiz-Lauf „Wings for Life World Run“ in München sind am Sonntag auch 48 Läufer*innen und Rollstuhlfahrer*innen für das Team RKU gestartet – so viele wie noch nie. Alle Startgelder in Höhe von 2531 Euro fließen komplett in die Rückenmarksforschung.
„Laufen für alle, die es selbst nicht können“ heißt das Motto des weltweit größten Benefiz-Laufs „Wings for Life World Run“. Weltweit gingen am Sonntag um 13 Uhr insgesamt 206.000 Menschen gleichzeitig gemeinsam für ein Ziel an den Start: Die Heilung der Querschnittlähmung.
Mit dabei auch das 48-köpfige Laufteam des RKU, das im Münchener Olympiastadion gemeinsam mit 11.000 anderen Läufern und Rollstuhlfahrern startete: Mit RKU-Geschäftsführer Sadik Taştan, Mitarbeitenden und in diesem Jahr auch vielen Rollstuhlfahrern, die schon einmal Patient im Querschnittgelähmtenzentrum des RKU waren.
Für die Teilnehmenden ging es weniger um eine gute Zeit, sondern um den Spaß, gemeinsam zu laufen und mit dem Rollstuhl zu fahren. Die Ziellinie kam dabei von hinten immer näher: Das so genannte Catcher Car startete nach 30 Minuten und holte die Läufer und Rollstuhlfahrer nach und nach ein. Für die Rückkehr ins Olympiastadion wurden Shuttle-Busse eingesetzt.
Alle Startgelder des Laufs fließen in die Rückenmarksforschung und helfen somit, diese voranzutreiben. Insgesamt haben die Teilnehmenden vom Team RKU eine passable Strecke von 358 Kilometern zurückgelegt und mit den vom RKU übernommenen Startgeldern 2531 Euro für den guten Zweck gespendet.
 Pflegefachmann, Physiotherapeut oder Sporttherapeut – beim Boys‘ Day am 27. April können Jungs typische Frauenberufe kennenlernen und im RKU in den Klinikalltag hineinschnuppern.
Pflegefachmann, Physiotherapeut oder Sporttherapeut – beim Boys‘ Day am 27. April können Jungs typische Frauenberufe kennenlernen und im RKU in den Klinikalltag hineinschnuppern.
Der nationale Aktionstag „Girls‘ & Boys‘ Day“ gibt Schülerinnen und Schülern die Möglichkeit, verschiedene Berufe und Studienfächer kennenzulernen. Das besondere Augenmerk des Mädchen- und Jungen-Zukunftstags liegt dabei auf Berufen, in denen das jeweils andere Geschlecht überrepräsentiert ist und die deshalb von den Jugendlichen bei der Berufsorientierung nur selten berücksichtigt werden.
Im RKU bieten wir in diesem Jahr Jungen eine Berufserkundung im pflegerischen und therapeutischen Bereich an:
Pflegefachmann & Physio- und Sporttherapeut ab Klasse 7/8
Eine Anmeldung ist noch bis Donnerstag, 20. April möglich.
Hier könnt ihr euch anmelden.
Patientenveranstaltungen zum Thema Hüft- und Kniegelenkersatz im RKU
Die Orthopädische Universitätsklinik am RKU startet ab April 2023 wieder mit Patientenveranstaltungen zum Thema Gelenkersatz an Hüfte und Knie.
Schmerzen im Hüft- oder Kniegelenk sind keine Seltenheit: Mehr als fünf Prozent der Menschen in Deutschland, die älter als 60 Jahre sind, leiden an Hüftgelenkverschleiß, noch mehr sind von Kniegelenkverschleiß betroffen.
Eine etablierte Methode, um fortgeschrittenen Gelenkverschleiß zu behandeln und den Patienten wieder in die Aktivität des Lebens zurückzuführen, ist der Ersatz der erkrankten Gelenkanteile durch ein künstliches Hüftgelenk.
Zu diesem Thema finden ab April wieder Patientenveranstaltungen im RKU statt, bei denen die Besucher über die verschiedenen Wege zu einem neuen Hüft- oder Kniegelenk informiert werden. Experten zeigen den Weg für ein schmerzfreies Leben auf und beantworten Fragen zur Operation, zur Narkose, dem Aufenthalt und der anschließenden Rehabilitation.
Die erste Patientenveranstaltung „Ich brauche ein neues Hüftgelenk – was nun?“ findet am Donnerstag, 13. April 2023, um 18 Uhr im Hörsaal des RKU statt.
Ein zweiter Termin zum diesem Thema folgt am Donnerstag, 21. September 2023. Weitere Termine zum Thema „Ich brauche ein neues Kniegelenk – was nun?“ sind am Donnerstag, 11. Mai 2023, sowie am 19. Oktober 2023.
Die Veranstaltungen sind kostenlos und finden jeweils um 18 Uhr im Hörsaal des RKU, Oberer Eselsberg 45, 89081 Ulm statt.

Aimee Stingel mit dem eigens für sie an das RKU gebrachte Shetlandpony und Mutter
Sabine Stingel

Aimee Stingel mit Mitpatientin und Initiatorin der Pony-Aktion

Gelungene Überraschungsaktion mit dem Team von Radio7, Mitpatientin Sina Grosser, dem Pferdesportverein Ulm/Neu-Ulm e. V. und Dr. Patricia Lang aus dem behandelnden Ärzteteam am RKU
Pony für kleine Patientin auf dem Klinikgelände des RKU
Ulm, 29. März 2023. Was macht ein Pony an der Klinik? Die kleine Aimee Stingel ist durch eine Erkrankung seit ihrer Geburt in ständiger medizinischer Behandlung. Sie wurde in der Kinderorthopädie des RKU operiert und befindet sich aktuell in stationärer Rehabilitation. Um Ablenkung im Klinik- und Therapiealltag zu schaffen, organisierte eine Mitpatientin eine große Überraschung für den kleinen Pferdefan.
Die siebenjährige Aimee Stingel ist mit einer Hirnschädigung, einer sogenannten infantilen Cerebralparese, auf die Welt gekommen. Diese Erkrankung führt zu bleibenden Störungen des Haltungs- und Bewegungsapparates. Das Hüftgelenk der kleinen Patientin ist zudem fehlgebildet, was letztlich zu einer Ausrenkung führen kann und damit die Gehfähigkeit
erschweren und auch unmöglich machen kann.
In der Kinderorthopädie des RKU wurde Aimees Hüfte operativ korrigiert und ein Becken-Bein-Gips angelegt. Nach Abschluss der Ruhigstellung ist es nun das Ziel, Aimee wieder zu mehr Mobilität zu verhelfen. Dazu ist sie zusammen mit ihrer Mutter zur stationären Rehabilitation im RKU. Hier trainiert sie jeden Tag fleißig, um die Beweglichkeit der Hüften zu verbessern und das Gehen am Kinder-Rollator zu üben.
Um der kleinen Patientin nach ihrer Operation und der anschließenden Behandlungen ein Lächeln ins Gesicht zu zaubern und Abwechslung in den Therapiealltag zu bringen, hat eine Mitpatientin für Aimee eine außergewöhnliche Überraschung geplant: Sie meldete sich beim Radio 7 Morgenteam und schilderte, warum das Mädchen unbedingt überrascht werden muss. Der Ulmer Regionalsender organisierte darauf in Zusammenarbeit mit dem Pferdesportverein Ulm/Neu-Ulm e. V. den Transport eines Ponys ans RKU, direkt zu Aimee Stingel.
Die Freude bei der Siebenjährigen war riesengroß. Streicheln, füttern, Pferden nahe sein – all das hat das Mädchen in den letzten Monaten sehr vermisst.
„Eine solche Überraschung hat noch nie jemand für unsere Tochter organisiert“, sagt Aimees Mutter, Sabine Stingl. „Wir sind sehr gerührt und bedanken uns bei allen Beteiligten und ganz besonders bei der Mitpatientin Sina Grosser, die diese tolle Idee hatte.“ Auch das behandelnde Team im RKU freute sich mit der kleinen Patientin über diesen schönen Abschluss einer langwierigen Behandlung.
Über die Kinderorthopädie am RKU
Sie beschäftigt sich als Spezialgebiet der Orthopädie mit angeborenen und erworbenen Deformitäten und Erkrankungen des Bewegungsapparates bei Kindern und Jugendlichen. Das Leistungsspektrum am RKU umfasst neben speziellen Kindersprechstunden die Sonographie der Säuglingshüfte und im weiteren Verlauf die Behandlung aller orthopädischen Krankheitsbilder bei Kindern.
Erfolgreiche AZAV-Zertifizierung gilt für weitere fünf Jahre
Die Berufliche Bildung am RKU ist erneut nach den Kriterien der AZAV zertifiziert worden und damit für besondere Bildungsmaßnahmen qualifiziert.
Nach einer zweitägigen Begutachtung ist die Berufliche Bildung am RKU erneut zertifiziert worden. Damit darf sie nun für weitere fünf Jahre als AZAV-zertifizierter Bildungsträger am Markt agieren. Die AZAV-Zulassung (Akkreditierungs- und Zulassungsverordnung Arbeitsförderung) ist ein Gütesiegel in der Bildungslandschaft.
Sie garantiert, dass die Bildungsangebote arbeitsmarktorientiert sind und die Durchführung auf individuelle Förderung der beruflichen Qualifikation angelegt ist. Außerdem bescheinigt sie, dass die Lehr- /und Fachkräfte der Bildungseinrichtung entsprechend qualifiziert sind und der Bildungsträger wirtschaftlich und finanziell leistungsfähig ist.
„Die Auditoren waren von dem Engagement der Mitarbeiterinnen und Mitarbeiter sowie der Qualität der Arbeit in unserer Beruflichen Bildung sehr angetan und voll des Lobes“, freut sich Beatrix Stolz, Leiterin der Beruflichen Bildung am RKU.
Das Leistungsspektrum der Beruflichen Bildung am RKU umfasst Angebote im kaufmännischen und gesundheitlich-pflegerischen Bereich. Dabei werden beispielsweise junge Menschen auf ihr Berufsleben vorbereitet, Ausbildungen mit IHK-Abschluss oder staatlicher Anerkennung durchgeführt; Menschen ohne Beschäftigung wird die Rückkehr ins Berufsleben ermöglicht. Damit stärkt die Berufliche Bildung Unternehmen bei der Sicherung ihrer Wettbewerbsfähigkeit.
„Mit der erneuten Zertifizierung wird die langjährige Erfahrung und ständige Weiterentwicklung unserer Leistungen in der Beruflichen Bildung gewürdigt“, sagt Sadik Taştan, Geschäftsführer des RKU. „Ich bedanke mich ausdrücklich bei den Mitarbeiterinnen und Mitarbeitern, die damit einen wichtigen Beitrag in der Bildungslandschaft leisten und die Integration von Arbeitssuchenden in den Arbeitsmarkt verbessern.“

Die STERN-Ärzteliste mit dem Titel „Gute Ärzte für mich“ listet abermals drei Ärzte des RKU
Top-Versorgung im RKU wird durch abermalige Auszeichnung der STERN-Ärzteliste unterstrichen.
Ausgezeichnet wird Prof. Dr. Heiko Reichel, Ärztlicher Direktor der Orthopädischen Universitätsklinik Ulm am RKU, in den Schwerpunkten Knie-Endoprothetik und Hüftchirurgie. Diese Auszeichnung erhalten aus der Neurologischen Universitätsklinik am RKU auch Prof. Dr. Jan Kassubek für das Fachgebiet Parkinson und Prof. Dr. Hayrettin Tumani für das Fachgebiet Multiple Sklerose.
Die Ergebnisse resultieren unter anderem aus persönlichen Interviews mit Ärztinnen und Ärzten sowie auf Daten aus Fachveröffentlichungen und erfolgten in Zusammenarbeit mit dem unabhängigen Rechercheinstitut MINQ, das über mehr als 20 Jahre Erfahrung bei der Erstellung von Listen zu medizinischen Spezialisten und Kliniken verfügt.

Trotz Querschnittlähmung in ein neues, erfülltes Leben
Peer-Wegbegleiter des RKU verhelfen
Querschnitt-Patienten zu neuer Lebensqualität
Ulm, 27. Februar 2023. Querschnittgelähmt – und was kommt dann? Die Peer-Wegbegleiter am RKU zeigen den Patienten neue Zukunftsperspektiven auf und schaffen Impulse und Hoffnung für Neuorientierung.
Pro Jahr erleiden in Deutschland etwa 2.500 Menschen unfall- und erkrankungsbedingt eine bleibende Querschnittlähmung. In der Mehrzahl der Fälle wird die gesamte Lebenskonstruktion der Betroffenen in wirtschaftlicher, beruflicher und besonders auch in sozialer Hinsicht zerstört. Die Querschnittlähmung ist eine der folgenschwersten Verletzungen bzw. Erkrankungen, die ein Mensch erleiden kann. Das Querschnittgelähmtenzentrum Ulm an der Orthopädischen Universitätsklinik des RKU ist eine Spezialeinrichtung für die umfassende medizinische Therapie und lebenslange Nachsorge Querschnittgelähmter. Ebenso wichtig wie die medizinische Versorgung ist die Hilfestellung, in einem neuen Alltag zurechtzukommen.
Als Teil des Teams der Querschnittstationen am RKU fungieren die Peer-Berater vor Ort einmal wöchentlich als Schnittstelle zwischen Patientinnen und Patienten und der Klinik. Das Wort „Peer“ kommt aus dem Englischen und meint ursprünglich eine Adelsschicht, die sich gegenseitig hilft und unterstützt. In der Soziologie sind es Menschen gleichen Alters oder mit den gleichen Lebensumständen.
Die Peers im RKU geben Hilfestellungen bei sozialrechtlichen Fragen wie etwa dem Schwerbehindertenausweis oder praxisnahe Tipps, wie man zum Beispiel Auto zum Erhalt der Mobilität ausbaut, sie teilen Erfahrungen und bieten ihre Unterstützung an. Auch kreative Auszeiten zur Erholung vom Therapiealltag ermöglichen die Peer-Wegbegleiter. Mithilfe unterschiedlichster Mal- und Basteltechniken haben Patienten die Möglichkeit abzuschalten und sich auf das Hier und Jetzt zu konzentrieren. Die sogenannte „Kreative Gruppe“ ist gleichzeitig ein Treffpunkt für Gespräche und den Ausstauch über die Vielzahl an Möglichkeiten, die ein Leben im Rollstuhl bietet – auch wenn dies zunächst unvorstellbar zu sein scheint.
Die Unterstützung der Peer-Berater beschränkt sich nicht nur auf die wöchentliche vor Ort Präsenz auf den Querschnitt-Stationen, sondern erstreckt sich auch weit um Ulm herum. Bei monatlichen Stammtischen wird der Austausch gefördert, auch durch Vorträge alltagsrelevanter Themen Querschnittgelähmter.
Zum Peer-Team am RKU gehören Claudia Beck, Hans-Peter Thomas und Wolfgang Frisch. Alle drei haben selbst erfahren, welche Einschnitte eine plötzliche Querschnittlähmung zur Folge hat. Am längsten ist der 62-jährige Hans-Peter Thomas als Peer tätig. Mit 19 Jahren treten während seines Grundwehrdienstes bei der Bundeswehr immer wieder Schwierigkeiten beim Marschieren auf. Als er öfter zu Boden fällt und kurze Zeit später Blasenprobleme hinzukommen, wird ein Rückenmarkstumor entdeckt. Durch mehrere notwendige Operationen wird aus einer zunächst inkompletten eine komplette Querschnittlähmung. Bereits begonnene Umschulungsmaßnahmen müssen im weiteren Verlauf aufgrund von Spasmen abgebrochen werden. Doch Hans-Peter Thomas gibt nicht auf und betätigt sich im Behindertensport, den er dann auch international betreibt. 2006 gründet er in Zusammenarbeit mit Sektionsleiter Dr. Yorck-Bernhard Kalke die Peer-Wegbegleitung am RKU.
Erweitert wird das Peer-Team durch Wolfgang Frisch. Der heute 44-jährige verunfallt mit 18 Jahren auf der Rückfahrt von der Berufsschule schwer. Einige Operationen, begleitet von starken Schmerzen, liegen seitdem hinter ihm. Ursprünglich sollte er den elterlichen Bauernhof übernehmen. Dies ist nach dem Unfall nicht mehr möglich, mehrere Versuche zur Umschulung schlagen fehl. Seit 2017 übt er nun die Aufgabe des Peer-Wegbegleiters aus, teilt seine Erfahrungen und organisiert gelegentlich sogar Flugreisen für Querschnittgelähmte.
Unterstützung erhält das bestehende Peer-Team durch Claudia Beck. Nach einer Wirbelsäulenoperation erleidet sie eine Verletzung des Rückenmarks auf Höhe des 12. Brustwirbels, seit 2018 ist sie auf den Rollstuhl angewiesen. Ihre Zweit-Reha absolviert Claudia Beck 2019 im RKU mit dem Gedanken, unbedingt wieder laufen zu können. Leben kommt für sie zum damaligen Zeitpunkt nur als Fußgänger infrage, unvorstellbar ist es ihr, mit Rollstuhl jemals wieder ein erfülltes, glückliches und zufriedenes Leben zu haben. Mittlerweile hat sich Claudia Beck in ihrem Alltag bestens eingerichtet. Gartenarbeit, kochen, backen, all das funktioniert prima – nur eben anders. Dieses schöne Gefühl gibt die 55-jährige als Peer-Wegbegleiterin seit 2021 weiter. Als Leitung der „Kreativen Gruppe“ vermittelt sie seit 2022 anderen querschnittgelähmten Patienten nach vorn zu schauen und nicht zurück. Für Sektionsleiter Dr. Yorck-Bernhard Kalke sind die Peer-Berater aus dem RKU nicht mehr wegzudenken.
„Die Peers sind Bestandteil unseres Teams, das sich verpflichtet fühlt, das meiste aus den Patientinnen und Patienten im Hinblick auf Selbstständigkeit und Eigenverantwortlichkeit herauszuholen“, erklärt Dr. Yorck-Bernhard Kalke. „Sie sprechen mit unseren Patienten auf Augenhöhe und verstehen deren Bedürfnisse, Ängste und Nöte allein schon dadurch, da sie es selbst in ihrem Leben durchgemacht haben.“
Tagung mit Eröffnung des Apheresezentrums und der neuen MS-Tagesklinik
Am Samstag, 10. Dezember, findet im RKU eine Tagung anlässlich der Eröffnung des erweiterten Apheresezentrums und der neuen MS-Tagesklinik statt. Nach Vorträgen zu aktuellen Entwicklungen der Immuntherapie bei Multipler Sklerose und anderen Autoimmunerkrankungen können auch das neue Apheresezentrum und die MS-Tagesklinik besichtigt werden.
 Die Multiple Sklerose (MS) ist eine chronisch-entzündliche Erkrankung und betrifft alle Altersgruppen und Geschlechter, wobei sie insbesondere bei jüngeren Menschen im Alter zwischen 20 und 30 Jahren beginnt. Nach Schätzungen leiden in Deutschland ca. 250.000 Menschen an MS, rund zwei Drittel davon sind Frauen. Die Ursachen sind weiterhin nicht ganz eindeutig. „Die MS ist aufgrund der Frühdiagnose und den vielfältigen Therapieoptionen in den meisten Fällen inzwischen gut kontrollierbar“, sagt Prof. Dr. Hayrettin Tumani, Leiter der MS-Tagesklinik an der Neurologischen Universitätsklinik Ulm am RKU. „Ein Verfahren, das Linderung schaffen kann, indem krankheitstreibende Bestandteile aus dem Blut der Patienten eliminiert werden, ist die sogenannte Apheresetherapie oder umgangssprachlich Blutwäsche.“
Die Multiple Sklerose (MS) ist eine chronisch-entzündliche Erkrankung und betrifft alle Altersgruppen und Geschlechter, wobei sie insbesondere bei jüngeren Menschen im Alter zwischen 20 und 30 Jahren beginnt. Nach Schätzungen leiden in Deutschland ca. 250.000 Menschen an MS, rund zwei Drittel davon sind Frauen. Die Ursachen sind weiterhin nicht ganz eindeutig. „Die MS ist aufgrund der Frühdiagnose und den vielfältigen Therapieoptionen in den meisten Fällen inzwischen gut kontrollierbar“, sagt Prof. Dr. Hayrettin Tumani, Leiter der MS-Tagesklinik an der Neurologischen Universitätsklinik Ulm am RKU. „Ein Verfahren, das Linderung schaffen kann, indem krankheitstreibende Bestandteile aus dem Blut der Patienten eliminiert werden, ist die sogenannte Apheresetherapie oder umgangssprachlich Blutwäsche.“
Eine weitere seltene neurologische Erkrankung, die im Apheresezentrum am RKU behandelt wird, ist die chronisch inflammatorische demyelinisierende Polyneuropathie, kurz CIDP. Hierbei leiden die Patienten unter schleichend oder schubförmig fortschreitenden motorischen Ausfallerscheinungen in den Extremitäten. Oft kommen Missempfindungen und Schmerzen hinzu. Auch hier können nach derzeitigem Stand der Wissenschaft neben der Gabe von Cortison in Tablettenform und der Gabe von Immunglobulinen über die Vene Verfahren der Blutwäsche dazu beitragen, dass die Erkrankung nicht weiter fortschreitet und Beschwerden verbessert werden. „Alle Therapien zielen auf eine Veränderung des Immunsystems und auf die Eliminierung oder Verminderung der schädlichen Auto-Antikörper ab und haben sich über viele Jahre in der Behandlung der CIDP bewährt“, erläutert Prof. Dr. Johannes Dorst, der das
Apheresezentrum gemeinsam mit Prof. Tumani leitet.
Am Samstag, 10. Dezember 2022, findet nun anlässlich der Eröffnung des neuen Apheresezentrums und der MS-Tagesklinik ein Symposium zum Thema „Neue Immuntherapien bei Multipler Sklerose und CIDP“ satt, mit anschließender Besichtigung des Areals. Eingeladen sind Ärzte*innen, Pflegefachkräfte, Patienten*innen und deren Angehörige sowie alle Interessierten.
Wann? Samstag, 10.12.2022, 09.30 Uhr bis ca. 13.30 Uhr
Wo? RKU – Universitäts- und Rehabilitationskliniken Ulm
Oberer Eselsberg 45, 89081 Ulm I Hörsaal
Nach mehr als zehn Jahren als Geschäftsführer der RKU – Universitäts- und Rehabilitationskliniken Ulm verlässt Matthias Gruber (r.) die Klinik am Oberen Eselsberg zum 31. Januar 2023. Sein Nachfolger ist Sadık Taştan (l.), der bei der Sana Kliniken AG seit über zehn Jahren in der Unternehmensführung tätig ist.

„Sadık Taştan ist ein erfahrener Klinikmanager, der die Geschäftsführung des RKU nach dem Weggang von Matthias Gruber wieder komplettieren wird“, sagt Prof. Dr. Udo X. Kaisers, Vorstandsvorsitzender und Leitender Ärztlicher Direktor des Universitätsklinikums Ulm. „Wir sind uns sicher, dass er die Klinik gemeinsam mit den hochqualifizierten Teams des RKU weiter stärken und fortentwickeln wird. Auf die Zusammenarbeit auf Gesellschafterebene und in der Geschäftsführung freue ich mich und wünsche Herrn Taştan bereits jetzt viel Erfolg.“
Der 40-Jährige Taştan studierte in Oslo und Berlin Betriebswirtschaftslehre mit dem Schwerpunkt Management im Gesundheitswesen. Seit 2011 trägt er Managementverantwortung und übernahm 2015 die Geschäftsführung des Sana-Herzzentrums Cottbus. Zuletzt verantwortete er als Geschäftsführer die Sana Kliniken Niederlausitz, wo er viele richtungsweisende Entscheidungen für den Ausbau des medizinischen Spektrums schaffen konnte. Zum 1. Februar 2023 übernimmt er nun im Rahmen des Sana Management-Vertrags die Verantwortung in der Klinik am Oberen Eselsberg. „Ich freue mich auf meine neue Aufgabe in Ulm und darauf, das klinische Leistungsangebot des RKU in enger Zusammenarbeit mit dem Universitätsklinikum weiterzuentwickeln. Das RKU verfügt über ein ausgezeichnetes medizinisches Leistungsspektrum und ist ein wichtiger Teil der Universitätsmedizin Ulm“, betont der künftige RKU-Geschäftsführer Sadık Taştan. „Dank der geschaffenen Voraussetzungen haben wir die Chance, die Medizinstrategie für den Universitätsmedizinstandort Ulm gemeinsam mit dem UKU gesamthaft zu gestalten. Die vielen Vorteile dank der Koordination und Zusammenarbeit zwischen RKU und UKU werde ich gemeinsam mit den Mitarbeiterinnen und Mitarbeitern weiter hervorheben, um die Verbesserung der Gesundheits- und Notfallversorgung in Ulm und Umgebung zu sichern“.
Der scheidende RKU-Geschäftsführer Matthias Gruber verlässt das Unternehmen auf eigenen Wunsch und wird sich neuen beruflichen Herausforderungen stellen. Seit 2012 hat er zahlreiche Projekte im RKU umgesetzt und in die Infrastruktur der Klinik und damit die medizinische Qualität investiert. Projekte waren unter anderem der Neubau des Klinikhotels Recover mit 51 Betten, der schrittweise Ausbau des Querschnittgelähmtenzentrums mit mittlerweile 57 Betten, die Erweiterung der Neuroradiologie und zuletzt 26 zusätzliche Betten für die neurologische Frührehabilitation der Phase B, die im kommenden Jahr eröffnet wird. In Grubers Zeit fällt auch die Eröffnung der neuen Notaufnahme für Schlaganfallpatient*innen und die Realisierung eines vollausgestatteten Hybrid-OP für interventionelle Eingriffe. Neben den Investitionen in die Infrastruktur wurde 2015 auch eine neue Pflegeschule gegründet, um dem Fachkräftemangel entgegenzuwirken, sowie internationale Kooperationen angestoßen. Mit Einführung der digitalen Pflegeakte konnten Pflegekräfte spürbar entlastet werden. Das RKU hat in den letzten Jahren alle wesentlichen wirtschaftlichen Kennzahlen verbessern können und auch in der Zeit der Pandemie immer schwarze Zahlen geschrieben. Sadık Taştan übernimmt somit ein wirtschaftlich stabiles Unternehmen.
„Matthias Gruber verlässt das RKU nach mehr als zehn Jahren Innovation und Wachstum. Für sein langjähriges und sehr erfolgreiches Engagement sowie die konstruktive Zusammenarbeit möchten wir ihm ausdrücklich danken. Für seine berufliche Zukunft wünschen wir ihm alles Gute“, sagt Prof. Dr. Udo X. Kaisers.
Die Sana Kliniken AG begleiten die Universitäts- und Rehabilitationsklinik Ulm nach der Übertragung der Gesellschaftsanteile an das Universitätsklinikum Ulm im Dezember 2021 im Rahmen eines Managementvertrages und stellen einen der zwei Geschäftsführer des RKU.
RKU und Häussler planen längerfristiges Engagement in Namibia
Kooperationen anstoßen und bestehende Hilfsprojekte fortsetzen – mit diesem Ziel reiste im Oktober eine Delegation unter Führung des Vereins Support Ulm/Neu-Ulm e.V. mit Entscheidungsträgern der Kliniken RKU Ulm sowie der Häussler Technische Orthopädie GmbH nach Namibia.
In der Hauptstadt Windhoek und in Walvis Bay verschafften sich die Besucher nach Empfängen im Gesundheitsministerium und im State House in verschiedenen medizinischen Einrichtungen und Pflegeschulen einen ersten Eindruck und nahmen mit den Menschen vor Ort Kontakt auf. Bereits laufende Schulprojekte in Namibia sollen weiter gefördert werden.

Das Welwitchia Health Training Centre (WHTC) ist eine private Hochschule in Namibia. Sie wurde 2013 gegründet und legt ihren Schwerpunkt auf die Ausbildung im medizinischen Bereich. Studierende und Schüler können dort unter anderem ihren Bachelor in Gesundheitswissenschaften abschließen oder eine Ausbildung zur Pflegefachkraft machen. Die Schule ist direkt an das Lady Pohamba Krankenhaus angeschlossen, eine 2018 eröffnete hochmoderne Privat-Klinik, benannt nach einer ehemaligen namibischen Präsidentengattin.
Für die Mitarbeiter dort ist es eine Ehre, in dem Krankenhaus zu arbeiten. Sie tragen ihre Qualifikationen sichtbar für alle an den Schulterklappen ihrer Berufskleidung, die ein wenig militärischen Uniformen ähnelt. Ein weiterer Standort der Pflegeschule liegt im 400 Kilometer entfernten Walvis Bay, direkt an der Atlantikküste.
Insgesamt lernen an den Standorten über 3000 Schüler und Studierende, die Pflegenden übernehmen dabei viele ärztliche Tätigkeiten. Mit Rektorin Scholastika Iipinge sahen sich die deutschen Besucher das Schulhaus an und die Trainingsräume, in denen die Studenten praktisch unterrichtet werden. Michaela Hansen, Leiterin der Pflegeschule im RKU, und Pflegedirektorin Helene Maucher wollen nun eine Kooperation mit der Pflegeschule in die Wege leiten.
Neben der bereits bestehenden Zusammenarbeit mit einer kroatischen Pflegeschule und einer US-Klinik im Zuge der Magnet4Europe-Studie will sich die Klinik weiter vernetzen. „Dies bringt dem RKU nicht nur einen Wettbewerbsvorteil ein“, sagt RKU-Geschäftsführer Matthias Gruber. „Durch die gegenseitige Hospitation können sowohl Lehrkräfte als auch Schüler die landeseigenen Systeme innerhalb der Pflege kennenlernen.“ Für die namibischen Besucher wären im RKU besonders die Bereiche Robotik, die Stroke-Unit, die digitale Patientenakte sowie der gesamte Rehabilitationsbereich interessant.
Auf einem großen Campus in der namibischen Hauptstadt Windhoek ist die Medizinische Hochschule der Universität von Namibia (UNAM) ansässig. Auch hier ist eine Zusammenarbeit beabsichtigt. Ziel wäre es, alle zwei Jahre eine Hospitation für Pflegeschüler zu ermöglichen. Nach dem Besuch in Namibia sollen die geknüpften Kontakte weiter ausgebaut werden und erste Schritte auf dem Weg zu Kooperationsverträgen ausgehandelt werden. Möglich wird dies durch das Engagement und die bereits bestehenden Kontakte des gemeinnützigen Vereins Support Ulm e.V., der in Namibia bereits mehrere Projekte unterstützt.
Prothetische Versorgung von Patienten mit Beinverlusten
Eine prothetische Versorgung von Patienten, die in Folge eines Traumas oder aufgrund von Stoffwechsel-, Gefäß- oder Tumorerkrankungen hier bei Extremitäten verloren haben, erfolgt in Namibia nur durch wenige Einrichtungen. Die Häussler Technische Orthopädie GmbH in Ulm, welche 1916 während des ersten Weltkrieges gegründet wurde und sich in den letzten 106 Jahren zu einem modernen und ganzheitlichen Gesundheitsdienstleister und Marktführer in der Region Ulm und im Alb-Donau-Kreis entwickelt hat, möchte in Namibia zur Verbesserung der Patientenversorgung ihre Expertise im Bereich Forschung und Entwicklung einbringen und strebt eine Zusammenarbeit mit dem Orthopädiezentrum E. Döman in Windhoek an.
Moderne Technologien, die in Kooperation mit der Technischen Hochschule Ulm erfolgreich entwickelt und eingesetzt wurden, sollen in Namibia etabliert werden. Wie Häussler-Geschäftsführer Hans-Peter Dahlmann mitteilt, wird bei der Herstellung individueller Hilfsmittel verstärkt auf digitale Fertigungsverfahren gesetzt.
Die betreffenden Körperregionen der Patienten werden nicht länger mit Gips abgeformt, sondern über spezielle 3D-Scantechniken digital erfasst. So entsteht ein digitaler Körperabdruck, der anschließend am PC weiterverarbeitet werden kann. Auf der virtuellen Körperoberfläche können dann individuelle Hilfsmittel konstruiert werden, die im Anschluss über unterschiedliche 3D-Druckverfahren hergestellt werden. Auf diese Weise eröffnen sich vielfältige neue Möglichkeiten bei der Hilfsmittelgestaltung sowie der individuellen Anpassung an die Bedürfnisse der Patienten.
Mit dem Betreiber des Orthopädiezentrums Windhoek E. Döman wurden die Grundlagen für eine zukünftige Zusammenarbeit erörtert. Hierbei stehen neben dem Aufbau der technischen Infrastruktur auch die Implementierung der Ausbildung und die Unterstützung sowohl vor Ort als auch webbasiert im Vordergrund. Vor Ort konnte Dr. Rainer Eckhardt, Ärztlicher Direktor des Zentrums für Integrierte Rehabilitation am RKU, auch eine prothetische Versorgung bei einem Patienten mit begleiten.
Laufende Hilfsprojekte
Auch bereits bestehende Projekte von Support Ulm e.V. wurden im Rahmen der Namibia-Reise besucht, so etwa die Schule in Windhoek für sehbehinderte Kinder mit Albinismus und anderen Einschränkungen. Bei Albinismus, einer angeborenen Stoffwechselerkrankung, fehlt teilweise bis zu vollständig der Farbstoff Melanin. Dieses Pigment ist nicht nur für Haut und Haare, sondern auch für die Netzhaut und Iris der Augen notwendig. Helle Haut-, Haar- und Augenfarben sind daher die sichtbaren Folgen. Da das Melanin eine Schutzfunktion gegen UV-Strahlung besitzt, entsteht eine größere Empfindlichkeit gegenüber Sonnenlicht.
Nicht selten werden Betroffene sozial ausgegrenzt. Beim Besuch der Schule wurde die deutsche Delegation Zeuge, wie eine junge Mutter mit einem Baby, das mit Albinismus zur Welt kam, in der dortigen Selbsthilfegruppe der Schule Rat suchte. Sorgenvoll teilte Dr. Peter Störmer, der Vorsitzende der Hilfsorganisation SINASRA mit, dass gerade jetzt zu Beginn des afrikanischen Sommers kaum noch Sonnenschutzcreme zur Verfügung steht. Ohne ausreichenden Sonnenschutz besteht bei Albinismuspatienten ein extrem erhöhtes Hautkrebsrisiko. Noch vor Ort konnte Support-Ulm-Vorsitzender Prof. Heinz Maier eine großzügige Sonnenschutzcreme-Spende zusagen.
Ein Hilfsprojekt, das schon längere Zeit von Support Ulm e.V. unterstützt wird, ist die 1979 gegründete J.P. Brandt Primary School. Rund 260 Kinder im Alter von sechs bis 14 Jahren lernen hier am Rand der Namib-Wüste, rund 50 Kilometer von der nächsten größeren Siedlung Walvis Bay entfernt. Aufgrund der teils erheblichen Entfernungen zwischen Wohnort und Schule ist eine Unterbringung im angegliederten Internat unabdingbar.
Wer die siebenstufige Grundschule abschließt, hat im späteren Leben bessere Chancen: die weiterführende Schule zu besuchen, vielleicht einen Beruf zu lernen und nicht in die Arbeitslosigkeit abzudriften, die Quote liegt in Namibia bei über 40 Prozent. Eine angemessene Bildung ist überlebensnotwendig.
Damit die Kinder auch weiterhin im Internat lernen können, ist die Schule auf Unterstützung angewiesen. Support Ulm e.V., das seit 2008 schwerpunktmäßig Hilfsprojekte in Namibia fördert, konnte 2021 mit Spenden Schlafräume, Duschen und Toiletten neu bauen bzw. sanieren lassen. Damit stehen den Kindern auch unter Pandemiegesichtspunkten genügend Schlafstätten zur Verfügung. Dennoch besteht weiterhin viel Sanierungsbedarf an der Schule.
Auch das RKU, das als Institution Mitglied bei Support Ulm ist, hat 2020 statt einer Weihnachtsfeier ein Schulbuchprojekt für eine Primary School in Namibia über den Verein finanziell initiiert. Seit vielen Jahren hilft das RKU – ebenso wie das Sanitätshaus Häussler – auch mit medizinischen Hilfsgütern wie Krankenbetten und Rollstühlen aus. Vor Ort konnte Prof. Heinz Maier weitere Spendengelder für die Sanierung der Schule und die Ausstattung einer Bibliothek in Aussicht stellen. Er gab den Schülern mit auf den Weg, dass sie nicht für die Schule, sondern fürs Leben lernen. Den Besuchern aus Deutschland bleibt vor allem die dankbare und unverfälschte Fröhlichkeit der Kinder in Erinnerung.
Über die Kooperation von Support Ulm e.V. mit Namibia:
Der Ulmer/Neu-Ulmer Verein Support e.V. hat über die letzten 13 Jahre eine enge Zusammenarbeit mit der namibischen Regierung, vor allem mit den namibischen Gesundheitsbehörden aufgebaut. Dieses Engagement kam initial im Zuge einer großvolumigen Investition des Ulmer Familienunternehmens Schwenk Zement GmbH in Nordnamibia zustande. Auf Basis von langfristigen Verträgen hat Support e.V. mittlerweile zahlreiche Projekte zur Verbesserung der medizinischen Versorgung der Bevölkerung und zur Unterstützung des Bildungssystems mit einem Gesamtvolumen von rund 60 Millionen Namibia Dollar (3,36 Millionen Euro) erfolgreich realisiert.
Der Verein, der auch in zahlreichen anderen Ländern tätig ist, hat sich entschlossen neben den derzeit laufenden Aktivitäten neue Projekte ins Leben zu rufen. Als Kooperationspartner erklärten sich die Universitäts- und Rehabilitationskliniken Ulm (RKU) und die Häussler Technische Orthopädie GmbH zur Mitwirkung bereit.
Erweitertes Therapieangebot für Patienten mit neurologischen Autoimmunerkrankungen am RKU
Nach mehrjähriger Bauphase wurde das erweiterte Apheresezentrum am RKU in Betrieb genommen: Patienten mit neurologischen Autoimmunerkrankungen werden hier nun in einem modernisierten und vergrößerten Areal nach dem neuesten Stand von Medizin und Technik therapiert.
In der Neurologie spielen Autoimmunerkrankungen im klinischen Alltag und in der Forschung neben neurodegenerativen Erkrankungen wie Parkinson oder Demenz sowie neurovaskulären Erkrankungen mit dem Schlaganfall eine herausragende Rolle. Dabei geht es nicht nur um Entzündungen von Gehirn und Rückenmark, sondern auch von peripheren Nerven und Muskulatur.
 Ein Beispiel ist die Multiple Sklerose (MS), eine immunvermittelte chronisch entzündliche Erkrankung des Zentralnervensystems, welche die häufigste Ursache für eine bleibende Behinderung im jungen Erwachsenenalter ist. Unbehandelt kommt es bei mindestens der Hälfte aller Betroffenen nach durchschnittlich zehn Jahren zu einer schleichenden Zunahme der Beschwerden wie Taubheitsgefühlen, starker Müdigkeit, Gang-, Gleichgewichts- oder Sehstörungen.
Ein Beispiel ist die Multiple Sklerose (MS), eine immunvermittelte chronisch entzündliche Erkrankung des Zentralnervensystems, welche die häufigste Ursache für eine bleibende Behinderung im jungen Erwachsenenalter ist. Unbehandelt kommt es bei mindestens der Hälfte aller Betroffenen nach durchschnittlich zehn Jahren zu einer schleichenden Zunahme der Beschwerden wie Taubheitsgefühlen, starker Müdigkeit, Gang-, Gleichgewichts- oder Sehstörungen.
„Ein Verfahren, das Linderung schaffen kann, indem krankheitstreibende Bestandteile aus dem Blut der Patienten eliminiert werden, ist die sogenannte Apheresetherapie oder umgangssprachlich Blutwäsche“, erklärt Prof. Dr. Hayrettin Tumani, Leiter der MS-Tagesklinik am RKU. „In einer der bisher größten aus der eigenen Klinik stammenden Studie zu den Aphereseverfahren bei Multipler Sklerose konnte die Wirksamkeit und gute Verträglichkeit von verschiedenen Apheresemethoden gezeigt werden.“
Im RKU wurde das bestehende Apheresezentrum in einer mehrjährigen Bauphase und einem Investitionsvolumen von ca. 2,2 Millionen Euro vergrößert und modernisiert. Insgesamt stehen in dem großzügigen Areal 10 Behandlungsplätze, ausgestattet mit modernster Technik, Überwachungsmonitoren, Sauerstoff und Wärmetherapiegeräten, zur Verfügung. Ein Team aus Ärzten und speziell ausgebildeten Pflegefachkräften, das zukünftig noch aufgestockt werden soll, kümmert sich hier um die Patienten.
Eine weitere seltene neurologische Erkrankung, die am zweithäufigsten im Apheresezentrum am RKU behandelt wird, ist die chronisch inflammatorische demyelinisierende Polyneuropathie, kurz CIDP. Hierbei leiden die Patienten unter schleichend oder schubförmig fortschreitenden motorischen Ausfallerscheinungen in den Extremitäten. Häufig kommen sensible Defizite, Missempfindungen und Schmerzen hinzu. Auch hier können nach derzeitigem Stand der Wissenschaft neben der Gabe von Cortison in Tablettenform und der Gabe von Immunglobulinen über die Vene Verfahren der Blutwäsche dazu beitragen, das weitere Fortschreiten der Erkrankung zu verhindern sowie Beschwerden zu verbessern.
„Alle Therapien zielen auf eine Veränderung des Immunsystems und insbesondere auf die Eliminierung beziehungsweise Verminderung der schädlichen Auto-Antikörper ab und haben sich über viele Jahre in der Behandlung der CIDP bewährt“, erläutert Prof. Dr. Johannes Dorst, der das Apheresezentrum gemeinsam mit Prof. Tumani leitet.
Da die – für die Patienten schmerzfreien – Therapien während einer Zeitspanne von zwei bis fünf Stunden angewandt werden, war es für Helmut Lehner, Pflegerische Leitung des Apheresezentrums, bei den Baumaßnahmen sehr wichtig, einen freundlichen Behandlungsraum mit Tageslicht und genügend Platz für die Privatsphäre der Patienten zu schaffen. Von Anfang an war er bei der Planung und Konzeption des Um- und Erweiterungsbaus maßgeblich beteiligt.
Während der Therapie können die Patienten essen und trinken, dürfen ihr Handy, einen Laptop oder ein Buch mitbringen. Das neue Apheresezentrum bietet außerdem einen großen Fernseher und Musik zur Entspannung an. Zur Sicherheit werden die gesamte Zeit über die Vitalwerte der Patienten auf modernen Monitoren überwacht. „Unser erfahrenes Pflegepersonal begleitet jeden einzelnen Patienten individuell während der kompletten Therapie“, so Lehner.
SAVE THE DATE
Am Samstag, 10. Dezember 2022, findet anlässlich der Eröffnung des neuen Apheresezentrums und der MS-Tagesklinik ein Symposium mit anschließender Besichtigung des Areals statt.
Herzlich willkommen sind Ärzte*innen, Pflegefachkräfte, Patienten*innen und deren Angehörige sowie alle Interessierten.
Wann? Samstag, 10.12.2022, 09.30 Uhr bis ca. 13.30 Uhr
Wo? RKU – Universitäts- und Rehabilitationskliniken Ulm
Oberer Eselsberg 45, 89081 Ulm I Hörsaal
Informationsveranstaltung im Stadthaus Ulm
 Rund 270.000 Menschen erleiden jährlich einen Schlaganfall, eine der häufigsten Hirngefäßkrankheiten. Über die Vorsorge und Behandlung des Schlaganfalls sowie die anschließende Rehabilitation informieren Ärzte und Therapeuten des RKU und des Uniklinikums Ulm am Samstag, 1. Oktober 2022, von 9 bis 12 Uhr, bei einer Informationsveranstaltung im Stadthaus Ulm.
Rund 270.000 Menschen erleiden jährlich einen Schlaganfall, eine der häufigsten Hirngefäßkrankheiten. Über die Vorsorge und Behandlung des Schlaganfalls sowie die anschließende Rehabilitation informieren Ärzte und Therapeuten des RKU und des Uniklinikums Ulm am Samstag, 1. Oktober 2022, von 9 bis 12 Uhr, bei einer Informationsveranstaltung im Stadthaus Ulm.
Erkrankungen der Hirngefäße können als Blutung oder Mangeldurchblutung des Gehirns auftreten. Am bekanntesten ist hier der akute Schlaganfall, bei dem es aufgrund einer Durchblutungsstörung zu einem plötzlichen Ausfall bestimmter Hirnregionen kommt. Der Schlaganfall stellt die häufigste Ursache bleibender Behinderungen dar und steht in der Statistik der Todesursachen auf den vordersten Rängen. „Erste Anzeichen sind etwa Seh- und Sprachstörungen, Taubheitsgefühle, Schwindel oder sehr starke Kopfschmerzen“, sagt Dr. Katharina Althaus, Oberärztin an der Neurologischen Universitätsklinik Ulm am RKU und Leiterin der Schlaganfall-Einheit (Stroke Unit). Wie man einen Schlaganfall erkennt, welche Behandlungsmöglichkeiten es gibt und auch, wie eine Rehabilitation und die Therapie danach ablaufen, darüber informieren Ärzte und Therapeuten bei der Informationsveranstaltung „Schlaganfall verstehen, erkennen und behandeln“ am Samstag, 1. Oktober 2022, von 9 bis 12 Uhr im Ulmer Stadthaus. Die Veranstaltung ist kostenlos.
„Heute ist es möglich, Schlaganfälle und deren Folgen weit besser und effektiver zu behandeln als noch vor Jahren“, sagt Prof. Dr. Albert C. Ludolph, Ärztlicher Direktor der Neurologischen Universitätsklinik Ulm am RKU, und nennt als Beispiel die so genannte Lyse-Therapie (Thrombolyse). Dabei werden verschlossene Gefäße mit Hilfe von Medikamenten wieder geöffnet. Je schneller behandelt wird und je mehr Nervenzellen gerettet werden können, desto besser, denn es gilt der Leitsatz: „Time is brain“. Auch die Neuroradiologie spielt bei der akuten Schlaganfallbehandlung zunehmend eine wichtige Rolle. Mittels kleiner Katheter können dabei minimalinvasiv Blutgerinnsel entfernt werden. Diese so genannten Thrombektomien werden bei der Schlaganfallbehandlung auch im RKU und deutschlandweit seit einigen Jahren angewandt.
Lernen vom amerikanischen Zwillingspartner
Die Qualität der Pflege steht im Focus, wenn vom 26. bis 29. September 2022 eine Delegation der Partnerklinik Billings aus den USA im Rahmen der Magnet4Europe-Studie das RKU besucht. Grundgedanke des Austauschs ist das gegenseitige Lernen voneinander.

Das RKU hat sich auf den Weg gemacht, als das erste Magnetkrankenhaus Deutschlands zertifiziert zu werden. Magnet® ist das weltweit einzige Zertifizierungsprogramm für Qualität in der Pflege. In diesem Rahmen nimmt die Klinik auch an der Magnet4Europe-Studie teil:
Dabei arbeiten deutsche Kliniken in engem Austausch mit bereits zertifizierten Magnetkrankenhäusern aus den USA, den so genannten „Twinning Partnership Kliniken“, auf exzellentem Niveau zusammen, erarbeiten Lösungsansätze, um die Qualität der Pflege zu verbessern, die Patientensicherheit zu erhöhen und die Mitarbeiterzufriedenheit zu steigern.
Bereits im Februar hat eine Delegation des RKU gemeinsam mit Pflegedirektorin Helene Maucher und Geschäftsführer Matthias Gruber den Zwillings-Partner Billings Clinic in Montana besucht und dort Einblicke in die amerikanische Unternehmenskultur erhalten.
Ebenso erlebte die Delegation das Arbeitsmodell der Shared Governance, also der geteilten Führung, und konnte viele leicht realisierbare Ideen zur Verbesserung der Patientensicherheit und Mitarbeitermotivation mit nach Ulm bringen.
Nun steht der Gegenbesuch der amerikanischen Zwillingsklinik an: Vom 26. bis 29. September 2022 besucht eine 14-köpfige Delegation der Billings Clinic das RKU in Ulm, darunter Pflegedirektorin Laurie Smith, Pflegefachkräfte aus den Bereichen Onkologie und Intensivpflege, wissenschaftliche Mitarbeiter, IT-Spezialisten und Physiotherapeuten.
Grundgedanke des Austauschs wird erneut das gegenseitige Lernen voneinander sein. „Wir freuen uns, unseren amerikanischen Besuchern das RKU vorstellen zu dürfen“, sagt Pflegedirektorin Helene Maucher, „und erwarten einen spannenden Austausch mit unserem Twinning Partner.“ In Workshops und bei Stationsbesuchen werden die amerikanischen Besucher das RKU kennen lernen und hier die enge und erfolgreiche Verzahnung von Akutklinik und Rehabilitation erleben.
Über das Magnetkrankenhaus:
Das RKU strebt seit einigen Jahren die Zertifizierung an, erstes Magnetkrankenhaus in Deutschland nach amerikanischem Vorbild zu werden. Magnet® ist das weltweit einzige Zertifizierungsprogramm für Qualität in der Pflege. Damit behauptet sich das RKU im Wettbewerb um Pflegefachpersonen. Die Pflege als größte Berufsgruppe im RKU ist maßgeblich am Gelingen des gesamten Versorgungsprozesses beteiligt. Ihre Kompetenz, Eigenständigkeit und fachliche Expertise in der interprofessionellen Zusammenarbeit auf den Stationen sind für das RKU unersetzbar und stehen für Exzellenz in der Pflege. Deshalb setzt sich das RKU dafür ein, strukturelle Rahmenbedingungen zu fördern, die die berufsgruppen- und hierarchieübergreifende Zusammenarbeit in der Patientenversorgung stärken.
Jahrzehntelange Forschung zeigt, dass die Implementierung des Magnet®-Konzepts die Arbeitsumgebungen und -bedingungen, die Personalzufriedenheit und Patientenergebnisse in Krankenhäusern verbessert. Magnet-Einrichtungen leben eine Kultur, die sich in Interprofessionalität, Selbstbestimmung der Pflege, Innovationen, ausgezeichneter Behandlungsqualität sowie einem beispiellosen Ruf mit einer anziehenden Wirkung auf Personal und neuen Interessenten wiederspiegelt.
Das Magnet-Modell baut dabei auf drei Säulen auf: die schrittweise Akademisierung des Personals, eine evidenzbasierte Pflege mit verbesserten Patientenoutcomes, z. B. weniger Stürzen und Druckgeschwürden, sowie einer Pflege auf Augenhöhe, bei der Mitarbeiter in Entscheidungsprozesse involviert werden.
Neues Handbike-Trainingsgerät für Querschnittgelähmte

Das RKU bekommt ein neues, fest installiertes Handbike zur Nutzung für die Patienten des Querschnittgelähmtenzentrums. Die offizielle Übergabe findet am Montag, 26. September 2022, um 16.00 Uhr im RKU statt.
Querschnittgelähmte Patienten im RKU können bald auf einem neuen Handbike im Aufenthaltsbereich „Lichthof“ trainieren. Möglich wurde dies durch die Initiative der national und international erfolgreichen Handbikegruppe der gemeinnützigen Fördergemeinschaft für das Querschnittgelähmtenzentrum Ulm, die das fest installierte Handbike zur Nutzung für die Patienten angeschafft hat. Handbikes werden allein durch die Kraft der Arme angetrieben und sind vergleichbar mit einem Fahrrad oder Liegerad.
Mit dem Handbike können querschnittgelähmte Patienten auch außerhalb der Therapiezeiten selbständig trainieren. Gleichzeitig wird ihnen so früh wie möglich, also bereits während der Spezialtherapie einer akuten Querschnittlähmung, die sportliche Möglichkeit des Handbikefahrens für das Leben nach dem Krankenhausaufenthalt nahegebracht. Sie erfahren auf diese Weise Spaß an der Bewegung und die Faszination des Sports.
Um den Umstieg vom Rollstuhl in das Handbike zu erleichtern, wurde ein spezielles Podest angefertigt. Unterstützung vor Ort bekommen die Patienten von erfahrenen RKU-Peer-Wegbegleitern, die selbst im Rollstuhl sitzen, sowie von den Sport- und Physiotherapeuten des Zentrums für Integrierte Rehabilitation am RKU.
Dr. Yorck-Bernhard Kalke, Leiter des Querschnittgelähmtenzentrums an der Orthopädischen Universitätsklinik Ulm am RKU und Vorsitzender der Fördergemeinschaft, hat das Handbike-Projekt von Anfang an unterstützt: „Die Patienten können durch regelmäßiges Training fitter und somit selbständiger werden, Lebensqualität gewinnen und nebenbei Kontakte zu anderen Betroffenen, insbesondere innerhalb der Handbikegruppe, knüpfen.“
Das Handbike-Projekt im RKU wurde dank folgender Sponsoren und Unterstützer realisiert: Sanitätshaus Häußler, Firma Sopur, Aktion 100.000 und Ulmer helft und Mitglieder der FGQZ Ulm.
European Championships 2022

In München kämpfen vom 11. bis 21. August 2022 Europas beste Athletinnen und Athleten um die begehrten Medaillen der European Championships. Der Ärztliche Direktor des Zentrums für Integrierte Rehabilitation am RKU, Dr. med. Rainer Eckhardt, betreut als Mannschaftsarzt die deutschen Turnerinnen und kennt deren Erfolgsrezept.
Während die deutschen Turnerinnen erfolgreich ihr sportliches Können präsentieren ist er an ihrer Seite: Dr. Rainer Eckhardt, Ärztlicher Direktor im Zentrum für Integrierte Rehabilitation am RKU, betreut die Sportlerinnen als Mannschaftsarzt seit vielen Jahren. „Für mich ist das eine große Ehre und auch eine besondere Verantwortung“, sagt Eckhardt, der früher selbst aktiv in der Bundesliga geturnt hat. Neben der sportmedizinischen und orthopädischen Versorgung ist ihm während der Wettkämpfe insbesondere auch der Schutz der Athletinnen vor einer Ansteckung in Bezug zur Corona-Pandemie wichtig: „Keine der Turnerinnen hat sich während der Veranstaltung angesteckt, so dass alle ihre volle Leistungsfähigkeit abrufen und hervorragende Ergebnisse erzielen konnten.“
So zum Beispiel die 14-jährige Stuttgarterin Helen Kevric, die bei den Juniorinnen als erste deutsche Turnerin überhaupt den Titel im Mehrkampf gewinnt und einen historischen Sieg feiern kann. Auch das Seniorinnen-Team mit Elisabeth Seitz, Kim Bui, Emma Malewski, Sarah Voss und Pauline Schäfer-Betz ist erfolgreich und erlangt in der Teamwertung die Bronzemedaille.
Mit den European Championships 2022 empfängt München die größte Sportveranstaltung seit den Olympischen Sommerspielen 1972. Die Spitzensportler messen sich in den Disziplinen Beachvolleyball, Kanu-Rennsport, Klettern, Leichtathletik, Radsport, Rudern, Tischtennis, Triathlon und Turnen.
Fördergemeinschaft feiert Jubiläums-Stammtisch

Am Dienstag, 16. August 2022, findet der 150. Stammtisch der gemeinnützigen Fördergemeinschaft des Querschnittgelähmtenzentrums (FGQZ) am RKU statt. Der Jubiläums-Stammtisch beginnt um 19 Uhr im Rasthof Seligweiler. Als Stargast wird Samuel Koch erwartet.
Sich treffen, austauschen, miteinander Zeit verbringen: Für viele Querschnittgelähmte und deren Angehörige ist der Stammtisch der FGQZ mittlerweile eine Art Heimat und fester Bestandteil des Alltags geworden, bei dem auch Freundschaften fürs Leben geschlossen wurden.
Zum Jubiläums-Stammtisch am Dienstag, 16. August 2022, um 19 Uhr im Rasthof Seligweiler, wird Samuel Koch als Redner und Interviewpartner zum Thema „Steh auf Mensch“ erwartet. Der querschnittgelähmte Schauspieler wird unter anderem sein neues Buch vorstellen.
„Unser Stammtisch findet jeden dritten Dienstag im Monat statt und wird immer besser besucht“, freut sich Dr. Yorck-Bernhard Kalke, Sektionsleiter des Querschnittgelähmtenzentrums am RKU und Erster Vorsitzender des gemeinnützigen Vereins. Vor 21 Jahren gegründet, zählt der Verein mittlerweile fast 500 Mitglieder, die sich regelmäßig bei den Stammtischen oder auch wie jüngst zum Sommerfest am Thalfinger See treffen.
Gegründet wurde die Fördergemeinschaft für das Querschnittgelähmtenzentrum Ulm e. V., um möglichst vielen Betroffenen in Ulm und weit um Ulm herum eine Anlaufstelle zu geben, wenn es in Zeiten immer knapper werdender finanzieller Ressourcen darum geht, im Einzelfall zu helfen und die soziale Rehabilitation und Integration von Betroffenen zu unterstützen.
Pro Jahr erleiden in Deutschland etwa 2.500 Menschen unfall- und erkrankungsbedingt eine bleibende Querschnittlähmung. In der großen Mehrzahl der Fälle wird die gesamte Lebenskonstruktion der Betroffenen in wirtschaftlicher, beruflicher und besonders auch in sozialer Hinsicht zerstört.
„Die Diagnose Querschnitt und ein Leben im Rollstuhl sind ohne Zweifel gravierende und schmerzhafte Erfahrungen für die Betroffenen, die sich auch nicht so ohne weiteres abschütteln lassen“, sagt Dr. Kalke. „Mit den monatlich stattfindenden Stammtischen der Fördergemeinschaft zeigen wir, dass mit diesen Verletzungs- und Erkrankungsfolgen nicht das Leben, sondern höchstens ein Kapitel endet – und auch ein Neues beginnt, das mit Freude, Spaß und Mut gemeistert werden kann.“
Weitere Infos im Internet unter www.fgqz.de
Magazin „stern“ listet Fachbereiche im RKU
In der erstmals erschienenen Sonderausgabe des „stern“-Magazins „Gute Kliniken für mich“ wird das RKU in den beiden Fachbereichen Orthopädie und Neurologie ausgezeichnet.
Die Neurologische Universitätsklinik am RKU (Ärztlicher Direktor: Prof. Dr. Dr. Albert Ludolph) wurde gerankt für die Bereiche Parkinson, Alzheimer und Multiple Sklerose; die Orthopädische Universitätsklinik am RKU (Ärztlicher Direktor: Prof. Dr. Heiko Reichel) erhielt ihre Auszeichnung für Endoprothetik.
Für das Ranking wurden mehr als 2400 deutsche Krankenhäuser und stationäre Einrichtungen untersucht. Gemeinsam mit dem Rechercheinstitut Munich Inquire Media (MINQ) hat das Magazin einen mehrdimensionalen Ansatz gewählt, um die besten unter den mehr als 2.400 untersuchten deutschen Krankenhäusern zu finden.
Ausschlaggebend für die Aufnahme in die Klinikbewertung sind neben der Fallzahl an ausgewählten Indikationen und Behandlungen auch zertifizierte Zentren und Empfehlungen aus unterschiedlichen Quellen. Für das Klinikranking erhob MINQ für jede Klinikliste die Reputation bei Ärzten und recherchierte, welche Krankenhäuser von Patienten besonders empfohlen werden.
In die Untersuchung flossen unter anderem Informationen über das Leistungsspektrum, die Schwerpunkte und Exzellenz der Fachabteilungen ein. Darüber hinaus wurden mehr als 90 Fachzertifizierungen gewichtet und Merkmale zu Pflegestandards, zur Qualitätssicherung und Hygiene in die Bewertung mit einbezogen.
Sommerfest der Fördergemeinschaft FGQZ und des RKU-Querschnitt-Teams
Nach zwei Jahren pandemiebedingter Pause findet das 33. Sommerfest des Querschnittgelähmtenzentrums am RKU Ulm und seiner Fördergemeinschaft (FGQZ) statt. Am Donnerstag, 21. Juli 2022, sind zu diesem Fest wieder Querschnittgelähmte, ihre Angehörigen und Freunde an den Thalfinger See eingeladen.
 Auf dem Gelände der Seglergemeinschaft Thalfingen gibt es für die Besucher am Donnerstag, 21. Juli 2022, ab 11.30 Uhr Mittagessen und Grillspezialitäten sowie Kaffee und Kuchen im schönen Ambiente des Thalfinger Sees, abends auch kleine Snacks zum Abschluss.
Auf dem Gelände der Seglergemeinschaft Thalfingen gibt es für die Besucher am Donnerstag, 21. Juli 2022, ab 11.30 Uhr Mittagessen und Grillspezialitäten sowie Kaffee und Kuchen im schönen Ambiente des Thalfinger Sees, abends auch kleine Snacks zum Abschluss.
Dr. Yorck-Bernhard Kalke, Sektionsleiter des Querschnittgelähmtenzentrums am RKU, freut sich als Vorstand der Fördergemeinschaft des Querschnittgelähmtenzentrums Ulm (FGQZ), das Fest nach zwei Jahren coronabedinger Pause endlich wieder auszutragen.
„Für Patienten und Angehörige ist das Fest am See jedes Jahr wieder eine schöne Gelegenheit zum unbeschwerten Zusammensein und zum Austausch in entspannter Atmosphäre.“ Kalke verweist darauf, dass es keine Veranstaltung in der Region gebe, bei der so viele Rollstuhlfahrer zum Feiern zusammenkämen wie am Thalfinger See.
„Bis zu 400 Gäste sind in bei den vergangenen Fest gekommen.“ Zusätzlich bietet das Sommerfest ein buntes Unterhaltungsprogramm mit einer Tombola. Die Wasserwacht Neu-Ulm sorgt an dem Fest für die Sicherheit der Schwimmer und Bootsfahrer.
„Die Diagnose Querschnitt und ein Leben im Rollstuhl sind ohne Zweifel gravierende und schmerzhafte Erfahrungen für die Betroffenen, die sich auch nicht so ohne weiteres ab-schütteln lassen“, sagt Dr. Kalke.
„Wir wollen mit dieser Veranstaltung, den Angeboten im RKU und den monatlich stattfindenden Stammtischen der Fördergemeinschaft zeigen, dass mit diesen Verletzungs- und Erkrankungsfolgen nicht das Leben, sondern höchstens ein Kapitel endet – und auch ein Neues beginnt, das mit Freude, Spaß und Mut gemeistert werden kann.“ Dafür seien die vielen Besucher des Sommerfestes am See das beste Beispiel.
Anmeldung und weitere Informationen bei Frau Merz, Sekretariat Querschnittgelähmten-zentrum am RKU Ulm, Telefon (0731) 177-5183, beim Patientenfürsprecher des RKU, Hans-Peter Thomas, selbst Rollstuhlfahrer, (0160) 1676770, oder im Internet unter www.fgqzulm.de.
Bei schlechtem Wetter entfällt das Fest. Wetter Hotline: 0731 – 177 – 5183.
Am Dienstag, 16. August 2022, wird der 150. Stammtisch der Fördergemeinschaft in Seligweiler stattfinden. Hierzu wird als Stargast Samuel Koch erwartet.
Weiterentwicklung der Zusammenarbeit von UKU und RKU
Aufsichtsrat spricht sich für Prüfung möglicher Handlungsoptionen aus
Die Weiterentwicklung der Zusammenarbeit von Universitätsklinikum Ulm und den Universitäts- und Rehabilitationskliniken Ulm (RKU) wird schon seit längerer Zeit regelmäßig im Aufsichtsrat des Universitätsklinikums thematisiert. Aktuelle Entwicklungen und geänderte Rahmenbedingungen führen dazu, dass früher als erwartet über eine stärkere Integration des RKU in das UKU nachgedacht werden muss.
Vor diesem Hintergrund hat sich der Aufsichtsrat des Universitätsklinikums in seiner Sitzung am Mittwoch, 13.07. für eine Prüfung der möglichen Handlungsoptionen ausgesprochen. Beschlüsse wurden nicht gefasst, vielmehr soll nun die Prüfung unterschiedlicher Handlungs- und Gestaltungsoptionen beginnen.
Aus gegebenem Anlass möchten wir darauf hinweisen, dass von einer „Zerschlagung“ des RKU keine Rede sein kann. Das UKU steht bezüglich der Weiterentwicklung der Zusammenarbeit von UKU und RKU in vertrauensvollem Austausch mit dem RKU-Betriebsrat, der die Interessen der RKU-Beschäftigten vertritt.
Die enorme Restkraft der Pia Noi Schmid
Ulm, 11.07.2022. Pia Noi Schmid ist schon seit ihrer Kindheit eine leidenschaftliche Künstlerin. Das Zeichnen und Malen ist das größte Hobby der jungen Frau, die an SMA erkrankt ist und im Rollstuhl sitzt. Es schenkt ihr in ihrem aufregenden und fordernden Alltag Ruhe. Im RKU stellt sie von Juli bis September ihre Bilder aus.

Pia Noi Schmid ist eigentlich eine ganz normale 21-jährige Studentin mit den Interessen, wie sie auch andere Studierende in ihrem Alter haben. In ihrer Freizeit malt und zeichnet sie leidenschaftlich gerne, schon seit ihrer Kindheit. Und Pia leidet an SMA, Spinaler Muskelatrophie, Typ 2. Die neurodegenerative Krankheit führt zu Muskelschwund, seit ihrem 3. Lebensjahr sitzt Pia im Rollstuhl. Ihren Lebensmut und Optimismus lässt sich die junge Frau dadurch nicht nehmen.
Im RKU, wo sie im Juli 2022 ein mehrwöchiges Praktikum im Rahmen ihres Psychologiestudiums absolviert, stellt sie im Erdgeschoss ihre vielfältigen Bilder aus. „Enorme Restkraft – Volume 4“ ist bereits die fünfte Kunstausstellung der 21-Jährigen. Zu sehen sind Werke verschiedenster Stile; sei es nun lustig und bunt oder ruhiger in schwarz-weiß. Umgesetzt sind diese sehr detailreich mit Markern, Wasserfarben, digitalen Utensilien, Bleistift oder einfachen Filzstiften.
 „Ich hoffe, dass meine Kunst, die durch meine Restkraft entsteht, andere inspiriert, sie zum Lachen oder Nachdenken bringt. Zudem gehe ich sogar davon aus, dass einiges meiner Restkraft meinem Hobby zu verschulden ist. Malen und Zeichnen als Training, könnte man behaupten“, sagt die junge Künstlerin. Bewusst hat sie die Ausstellung „Restkraft“ genannt, in Anlehnung an ihre Muskelerkrankung, die es ihr schleichend schwerer macht, Pinsel und Zeichenstift zu führen.
„Ich hoffe, dass meine Kunst, die durch meine Restkraft entsteht, andere inspiriert, sie zum Lachen oder Nachdenken bringt. Zudem gehe ich sogar davon aus, dass einiges meiner Restkraft meinem Hobby zu verschulden ist. Malen und Zeichnen als Training, könnte man behaupten“, sagt die junge Künstlerin. Bewusst hat sie die Ausstellung „Restkraft“ genannt, in Anlehnung an ihre Muskelerkrankung, die es ihr schleichend schwerer macht, Pinsel und Zeichenstift zu führen.
Dennoch bleibt Pia Noi Schmid zuversichtlich. „Die SMA ist nur ein Teil von mir. Tatsächlich bin ich Mensch wie jeder andere, daran ändert die SMA nichts“.
Aufgrund ihrer eingeschränkten Kraft hat die Künstlerin nur einen kleinen Arbeitsradius und ihre Zeichnungen sind im Original meist auf eine DIN-A5-Seite beschränkt. Damit die Zeichnungen auch in großen Räumen zur Geltung kommen, werden sie für Ausstellungen groß gedruckt. Dasselbe gilt auch für den Fall, wenn man die eigenen vier Wände mit den Werken der Künstlerin bestücken möchte.
Neben ihrer künstlerischen Tätigkeit ist die Psychologiestudentin an der Uni Ulm auch Sprecherin für Themen wie Inklusion oder selbstbestimmtes Leben mit Behinderung.
„Durch meine Behinderung komme ich mit sehr vielen Menschen in Kontakt, außerdem bin ich von Natur aus eine beobachtende Person, weshalb Psychologie für mich ein passendes Studienfach ist.“
Um ihren Alltag zu meistern, bedarf es eines oder mehrerer Assistenten, die Pia begleiten und unterstützen – egal, ob an der Uni in Vorlesungen, bei Treffen mit Freunden, beim Zeichnen oder bei der Pflege. „Man hilft mir bei jeglichen Dingen, die jemand anderes in meinem Alter eigentlich auch macht.“
German Doctors – Hilfe, die bleibt
Ärztlicher Einsatz in Kenia

Ulm, 14.06.2022. Für sechs Wochen reiste Dr. Dagmar Dodier, Fachärztin an den RKU – Universitäts- und Rehabilitationskliniken Ulm, nach Kenia, um als „German Doctor“ dort medizinische Hilfe zu leisten, wo sauberes Wasser Luxus ist.
Athi River ist eine kenianische Stadt südlich von Nairobi. In den umliegenden Slums des Projektstandortes der German Doctors e.V., einer international tätigen Nichtregierungsorganisation, leben etwa 70.000 Menschen in ärmsten Bedingungen. Notdürftig bauen die Bewohner ihre Häuser aus Wellblech und Lehm; wer über Strom und einen Kühlschrank verfügt, darf sich glücklich schätzen. Es gibt kein Abwassersystem und die sanitäre Situation ist mangelhaft.
Vor allem die Wasserversorgung ist problematisch, sauberes Wasser im Slum nicht frei verfügbar. Ein Ort, an dem jedes medizinische Hilfsangebot ein Segen ist. Für Dr. Dagmar Dodier ist es ihr erster ehrenamtlicher Einsatz für die German Doctors. Die Fachärztin reiste im April 2022 für sechs Wochen nach Kenia und arbeitete in einem Team aus vier Ärztinnen und Ärzten gemeinsam mit lokalen Mitarbeiterinnen und Mitarbeitern in der Ambulanz „Fanaka Medical Center“.
„Neben der Unterstützung in der medizinischen Grundversorgung der Bevölkerung ist das Ziel der Projekteinsätze immer, auch das medizinische Fachpersonal vor Ort zu stärken, um die Struktur im Land langfristig zu verbessern und die Einrichtungen später einmal komplett in einheimische Hände geben zu können“, so Dodier.
Die Ambulanz bietet die dringend notwendige basismedizinische Versorgung, denn abgesehen von den privaten Krankenhäusern, deren Gebühren die finanziellen Mittel der Slumbewohner bei weitem übersteigen, gibt es in der näheren Umgebung kaum Zugang zu Gesundheitsdiensten.
Nach den Erfahrungen von Dr. Dodier wird der Einsatz der German Doctors vor Ort sehr gut angenommen und akzeptiert. Die Medizin an der Basis ohne technische Untersuchungs- und Behandlungsmittel erlebte sie persönlich als Herausforderung und Bereicherung zugleich. „Man arbeitet mit dem, was man ursprünglich gelernt hat; mit Händen, Ohren und Stethoskop.“ Dass bei starkem Regen durch das laute Trommeln auf die Dächer jedoch kaum Untersuchungen möglich waren oder es oft an einfachen Hilfsmitteln wie einem Paar Krücken scheiterte, frustrierte die Ärztin.
Trotzdem kann sie einen Hilfseinsatz generell jedem Mediziner weiterempfehlen. „Aus medizinischer Sicht habe ich viel über Krankheiten gelernt, die man in Deutschland nicht so oft sieht, wie Malaria, Tuberkulose oder HIV. Auch die Themen Ernährung, Schwangerschaft oder Abtreibung spielen dort eine ganz andere Rolle. Hinzu kommen die kulturellen Hürden, die man zu meistern lernt.“
Vorausgegangen war dem Auslandseinsatz ein halbes Jahr mit Vorbereitungskursen und Seminaren. Weitere Einsatzorte der German Doctors neben Kenia sind die Philippinen, Indien und Bangladesch.
Orthopäden und Neurologen des RKU als Top-Mediziner ausgezeichnet
 Ulm, 13. Juni 2022. Ärzte des RKU sind in der jüngst erschienenen Ärzteliste 2022 des Focus Magazin Gesundheit wieder als Top-Mediziner Deutschlands gerankt: Die Orthopäden Prof. Dr. Heiko Reichel und Prof. Dr. Thomas Kappe sowie die Neurologen Prof. Dr. Jan Kassubek und Prof. Dr. Hayrettin Tumani werden als „Deutschlands Top-Ärzte“ empfohlen.
Ulm, 13. Juni 2022. Ärzte des RKU sind in der jüngst erschienenen Ärzteliste 2022 des Focus Magazin Gesundheit wieder als Top-Mediziner Deutschlands gerankt: Die Orthopäden Prof. Dr. Heiko Reichel und Prof. Dr. Thomas Kappe sowie die Neurologen Prof. Dr. Jan Kassubek und Prof. Dr. Hayrettin Tumani werden als „Deutschlands Top-Ärzte“ empfohlen.
Zum wiederholten Mal ausgezeichnet wird Prof. Dr. Heiko Reichel, Ärztlicher Direktor der Orthopädischen Universitätsklinik Ulm am RKU, für seine herausragende Kompetenz in den Schwerpunkten Hüftchirurgie und Kniechirurgie. Erneut gelistet ist auch Orthopäde Prof. Dr. Thomas Kappe, Leitender Oberarzt an der Orthopädischen Universitätsklinik Ulm am RKU, für den Schwerpunkt Schulterchirurgie.
Zu Deutschlands Top-Medizinern zählen für die Redaktion von Focus Gesundheit auch Prof. Dr. Jan Kassubek, Leitender Oberarzt an der Neurologischen Universitätsklinik Ulm am RKU, für das Fachgebiet Parkinson sowie Prof. Dr. Hayrettin Tumani, Oberarzt an der Neurologischen Universitätsklinik Ulm am RKU für das Fachgebiet Multiple Sklerose.
Die Focus-Ärzteliste basiert auf einer Erhebung des Rechercheinstituts FactField. In die Empfehlung fließen Informationen zu Behandlungsleistung, Reputation, Qualifikation, wissenschaftlichem Engagement und Serviceangeboten ein, die sich aus einer großen Ärztebefragung und öffentlich verfügbaren Daten ergeben.
RKU-Team startet mit tausenden Menschen weltweit für die Rückenmarksforschung
Laufen für den guten Zweck

Ein 38-köpfiges RKU-Team aus Mitarbeitern und Patienten wird beim diesjährigen Wings for Life World Run am 8. Mai 2022 für den guten Zweck an den Start gehen und rollen – bei dem globalen Event bewältigen Läufer und Rollstuhlfahrer gemeinsam Kilometer, um für die Rückenmarksforschung Spenden zu sammeln.
Als gemeinnützige Stiftung fördert Wings for Life weltweit aussichtsreiche Forschungsprojekte und klinische Studien mit dem großen Ziel der Heilung von Querschnittlähmung ein Stück näher zu kommen. Dazu trägt bei dem jährlich stattfindenden Wings for Life World Run jeder Teilnehmer bei, denn 100 Prozent der Startgelder fließen in die Rückenmarksforschung.
Tausende Menschen starten an diesem Tag weltweit zur selben Zeit und laufen beziehungsweise rollen so lange, bis sie von dem sogenannten „Catcher Car“ eingeholt werden. Ein Teil des RKU-Teams wird dazu extra nach München fahren, um an dem dortigen Flagship-Run teilzunehmen. Hier startet die Gruppe am Fuße der Alpen gemeinsam mit vielen anderen aus dem Olympiapark hinaus in den Nordwesten über die Landkreise Dachau und Fürstenfeldbruck.
Alternativ können die Sportbegeisterten auch auf individueller Strecke über eine App an dem Run teilnehmen und werden von einem virtuellen Catcher Car verfolgt.
„Der Wings for Life Run ist für unsere Mitarbeiter und Patienten jedes Jahr auf Neue ein wunderbares Erlebnis“, freut sich Dr. Yorck-Bernhard Kalke, Sektionsleiter des Querschnittgelähmtenzentrums am RKU, der selbst zum wiederholten Mal daran teilnehmen wird. „Gleichzeitig hebt es die Bedeutung der Rückenmarksforschung hervor und macht weltweit auf die Wichtigkeit dieser aufmerksam.“
Das Querschnittgelähmtenzentrum der Orthopädischen Universitätsklinik Ulm am RKU hat 59 Betten für diejenigen, die nicht laufen können, und nimmt jedes Jahr mehr als 200 Patienten mit unfall- und erkrankungsbedingter Querschnittlähmung auf.
Am 21. Juli 2022 wird das Sommerfest des Querschnittgelähmtenzentrums Ulm am Thalfinger See mit mehr als 400 Teil-nehmern stattfinden und am 16. August 2022 der 150. Stammtisch der Fördergemeinschaft für das Querschnittgelähmtenzentrum Ulm in Seligweiler mit Samuel Koch als Stargast (www.fgqz.de).
RKU-Pflegeschülerinnen und -schüler habe ihre Ausbildung erfolgreich abgeschlossen
Mit dem Examen in der Tasche in den Pflegeberuf starten

In den Pflegeschulen der RKU – Universitäts- und Rehabilitationskli-niken Ulm haben 34 Schülerinnen und Schüler ihre Ausbildung abgeschlossen und starten nun als Pflegefachkräfte oder Pflegehelfer ins Berufsleben.
Die Freude und Erleichterung über die letzte abgeschlossene Prüfung steht den Auszubildenden ins Gesicht geschrieben – stolz halten sie noch am selben Tag ihre Urkunden in den Händen. Die examinierten Gesundheits- und Krankenpfleger haben eine dreijährige Ausbildung mit theoretischen und praktischen Lerninhalten abgeschlossen. Die Krankenpflegehelfer haben innerhalb eines Jahres vielfältige Einblicke in den Pflegeberuf erhalten. Alle freuen sich nun darauf, voller Taten-drang auf den Stationen durchzustarten. Auch, wenn „das Lernen jetzt erst richtig anfängt“, so Michaela Hansen, Leiterin der Berufsfachschulen Pflege am RKU, die bei den Examensfeiern für alle ihre Schützlinge persönliche und emotionale Worte findet. Insbesondere vor dem Hintergrund der Corona-Pandemie hat der Schulalltag allen Beteiligten viel Flexibilität und Übung abverlangt.
Auch die RKU-Pflegedirektorinnen Helene Maucher und Catharina Bothner freuen sich über die Nachwuchskräfte: „Unsere Absolventen sind mit der Ausbildung zur Pflegefachkraft für einen anspruchsvollen Beruf gewappnet, der ihnen viele Per-spektiven und einen zukunftssicheren Arbeitsplatz bietet sowie die Möglichkeit, sich weiter zu qualifizieren.“
Mit der Ausbildung stehen den Absolventen neben der Übernahme im RKU auch viele Fort- und Weiterbildungsmöglichkeiten offen, bei entsprechenden Vorausset-zungen bis hin zum Studium. Ausbildungsbeginn ist jährlich im April und Oktober.
Sachspenden für die medizinische Versorgung

Das RKU unterstützt die Spendenaktion des Deutsch-Ukrainischen Freundeskreises der Orthopäden und Traumatologen e.V. mit OP-Instrumenten und Implantaten. Seit fast 25 Jahren bestehen enge fachliche und freundschaftliche Verbindungen des Freundeskreises mit dem Universitätsklinikum Dnipro in der Ukraine, verbunden mit gegenseitigen Vortragsreisen, Hospitationen und Lehroperationen. Nun hat der Verein zu einer Geld- und Sachspendenaktion aufgerufen, um den ukrainischen Freunden Hilfe zu leisten.
Vor Kurzem erhielt Dr. med. Dr. h.c. Michael Gabel, Präsident des Vereins, die Bitte um Hilfe aus Dnipro, der viertgrößten Stadt der Ukraine. Der Präsident des Freundeskreises auf ukrainischer Seite, Prof. Dr. Alexander Loskutov, schrieb von der großen Not bei der Patientenversorgung und bat um Verbandsstoffe, Antibiotika, Medikamente und vor allem chirurgisches Material für den OP.
Dank der großen Hilfsbereitschaft von Schulklassen, privaten Spendern bis hin zu Firmen kamen in wenigen Tagen 35.000 € an Geldspenden und 120.000 € Gegenwert an Sachspenden zusammen.
Auch die die RKU – Universitäts- und Rehabilitationskliniken Ulm gGmbH folgten dem Aufruf und unterstützten die Aktion mit einer umfangreichen Spende an OP-Instrumenten und Implantaten.
Insgesamt kamen ein großes Volumen an Verbrauchsgütern, Wundauflagen und Medikamenten zusammen, dazu noch schwergewichtige chirurgische Instrumente. Unterstützung gab es auch vom Rotary Club Stuttgart Solitude und Rotary Club Dnipro City mit Spenden einerseits und zur Koordination des Transports über die Grenze andererseits.
In Stuttgart startete am 21. März ein Lastwagen aus der Ukraine, um die Spenden, verbunden mit den herzlichsten Wünschen an die ukrainischen Patienten zu überbringen. Bereits drei Tage später konnten die Hilfsgüter und Sachspenden in Dnipro in der Ukraine in Empfang genommen werden.
Auszeichnung für Forschungsarbeiten zur ALS

Für ihre Forschungsarbeiten zur neuromuskulären Erkrankung ALS hat PD Dr. Angela Rosenbohm, Oberärztin an der Neurologischen Universitätsklinik am RKU, den Felix-Jerusalem-Preis der Deutschen Gesellschaft für Muskelkranke e.V. (DGM) erhalten. Sie teilt sich den Preis mit zwei Kollegen aus Düsseldorf und Halle. Die Verleihung fand im Rahmen eines Kongresses in Würzburg statt.
PD Dr. Rosenbohm erhielt den mit 7500 Euro dotierten 1. Preis der Stiftung für eine Studie, die zeigt, wie sich körperliche Arbeit auf die Entstehung und den Krankheitsverlauf bei der Amyotrophen Lateralsklerose (ALS) auswirkt. Personen, die im Beruf körperliche Arbeit verrichten, erkranken demnach häufiger an ALS als Personen mit leichter körperlicher Tätigkeit.
In der Studie wurde ein plötzlicher Abfall der körperlichen Betätigung erstmals als ALS-Frühsymptom identifiziert und gezeigt, dass moderate Bewegung nach Krankheitsbeginn die durchschnittliche Überlebensdauer deutlich erhöht. Demgegenüber zeigt sich ein etwa 14 Monate kürzeres Überleben, wenn ALS-Patienten sich kaum bewegen oder übermäßig viel Sport treiben.
Die Symptome der ALS, bei der die so genannten Motoneurone zugrunde gehen, reichen von Lähmungserscheinungen über den Verlust der Sprache bis zum Gefühl, im eigenen Körper gefangen zu sein. Trotz neuer therapeutischer Ansätze ist die relativ seltene Erkrankung weiterhin unheilbar und führt etwa zwei bis fünf Jahre nach der Diagnose zum Tod.
Bei ihrer Forschung konnte PD Dr. Rosenbohm auf das umfangreiche ALS-Register Schwaben zurückgreifen, in dem seit 2010 alle diagnostizierten Fälle der Region erfasst und mittlerweile über 2500 Patientendaten verwaltet werden.
Der Felix-Jerusalem-Preis soll der Förderung der Forschung auf dem Gebiet der neuromuskulären Erkrankungen, insbesondere der Amyotrophen Lateralsklerose im deutschsprachigen Raum dienen. Besonders gewürdigt werden dabei Arbeiten, die sich mit den Ursachen und der Entwicklung der Amyotrophen Lateralsklerose sowie mit neuen diagnostischen Methoden bei dieser Erkrankung befassen.
5000 Euro für die Fördergemeinschaft
Die Fördergemeinschaft für das Querschnittgelähmtenzentrum des RKU (FGQZ Ulm) hat bei der mittlerweile 51. „Aktion 100.000 / Ulmer helft“ wieder eine Spende, dieses Mal in Höhe von 5000 Euro erhalten. Viele Firmen und Privatpersonen unterstützen jährlich bei dieser Spendenaktion hilfsbedürftige Menschen und sozial karitative Vereine.

Dr. Yorck-Bernhard Kalke, Vorsitzender der Fördergemeinschaft und Leiter des Querschnittgelähmtenzentrums an der Orthopädischen Universitätsklinik am RKU, freute sich ausdrücklich über die hohe Spende. Die Fördergemeinschaft sei gegründet worden, um möglichst vielen Querschnittgelähmten in Ulm und weit um Ulm herum eine Anlaufstelle zu geben, an die sie sich wenden können und um Unterstützung bitten können.
Etwa 2500 Menschen erleiden jedes Jahr unfall- oder krankheitsbedingt eine bleibende Querschnittlähmung. „Wirtschaftlich, beruflich und sozial bedeutet das für viele eine totale Veränderung ihres Lebens“, so Dr. Kalke. „Die Spenden für unseren gemeinnützigen Verein helfen Betroffenen bei der sozialen Rehabilitation und Integration in ein weitgehend normales Leben.“
2021 ist die Fördergemeinschaft 20 Jahre alt geworden, pandemiebedingt fanden keine Feierlichkeiten statt. Das Jubiläum soll nun am 16. August 2022 mit dem 150. Stammtisch für Querschnittgelähmte, Angehörige und Interessierte in Seligweiler nachgefeiert werden, als Stargast hat Samuel Koch bereits zugesagt. Der fast 500 Mitglieder zählende Verein will auch sein Sommerfest, das ebenfalls pandemiebedingt die letzten beiden Jahre ausfallen musste, in diesem Jahr am 21. Juli 2022 am Thalfinger See wieder feiern.
Mitglied in der Fördergemeinschaft kann übrigens jeder werden. Die Mitgliedsgebühr beträgt 30 Euro jährlich. Mehr Infos im Internet unter: www.fgqzulm.de
Ein offenes Ohr für Patienten und Mitarbeiter
Daniela Jäkle folgt RKU Klinikpfarrer Günter Bohnet nach, der in den Ruhestand verabschiedet wurde.

BU: Die Klinikseelsorgerinnen Daniela Jäkle (l.) und Jutta Schnitzler sind ein gutes Team
Foto: RKU
Nachfolgerin in der evangelischen Seelsorge an den RKU – Universitäts- und Rehabilitationskliniken Ulm wird Daniela Jäkle, die das Team mit ihrer katholischen Kollegin Jutta Schnitzler wieder komplett macht. 16 Jahre lang war sie zuvor gemeinsam mit ihrem Mann als Gemeindepfarrerin in Heidenheim tätig. Die studierte Theologin und Diakoniewissenschaftlerin lernte den Klinikalltag bereits während eines einjährigen Aufenthaltes in Frankreich, in einem Krankenhaus westlich von Paris kennen und hat Erfahrungen in der Notfallseelsorge.
Beide Seelsorgerinnen sind sich einig: Wir sind über alle Konfessionen hinweg für die Patienten und Mitarbeiter im Haus da und bieten jedem der es möchte ein offenes Ohr in schwierigen Situationen und Lebenslagen.
RKU nun 100-prozentige Tochter des Uniklinikums Ulm
Nach Abschluss der laufenden Prüfverfahren und erfolgter Zustimmung der zuständigen Behörden gehen am 30. November 2021 die bisherigen Anteile der Sana Kliniken AG an das Uniklinikum Ulm (UKU) über, das damit alleiniger Gesellschafter des RKU wird.

Bereits im März hatten sich Uniklinikum und Sana Kliniken AG auf die vollständige Übertragung der Gesellschaftsanteile an das UKU verständigt.
Das RKU wird ab diesem Zeitpunkt als eine 100-prozentige Tochter des UKU fortgeführt. Die Sana Kliniken AG wird im Rahmen eines Managementvertrags weiterhin das RKU begleiten und mit dem bisherigen Geschäftsführer Matthias Gruber für weitere Jahre eine größtmögliche Stabilität und Kontinuität anstreben.
Die Mitteilung des Uniklinikums Ulm zum Gesellschafterwechsel finden Sie hier:
PI_2021_12_01_Uniklinikum jetzt alleiniger Gesellschafter des RKU
Risikofaktor schwere körperliche Arbeit – Aktivitätsniveau als Einflussgröße und Frühsymptom identifiziert
(Von: Pressestelle Uni Ulm)
Wer im Beruf körperlich schwere Arbeit verrichtet, erkrankt offenbar häufiger an Amyotropher Lateralsklerose (ALS) als zum Beispiel Büroangestellte.
Zu diesem Ergebnis kommen Wissenschaftlerinnen und Wissenschaftler der Ulmer Universitätsmedizin. Insgesamt scheint das Aktivitätsniveau Einfluss auf Krankheitsentstehung und -verlauf zu haben: Die Forschenden aus Neurologie und Epidemiologie haben einen plötzlichen Abfall der körperlichen Betätigung erstmals als ALS-Frühsymptom identifiziert und gezeigt, dass moderate Bewegung nach Krankheitsbeginn die durchschnittliche Überlebensdauer erhöht. Nun ist die Studie, die auf dem umfangreichen ALS-Register Schwaben basiert, online in „Neurology“ erschienen.


Haben körperlich shchwer arbeitende Steinmetze, Holzfäller oder Spitzensportler ein erhöhtes Risiko, an Amyotropher Lateralsklerose zu erkranken? Und kann physische Aktivität den Krankheitsverlauf beeinflussen? Diese Forschungsfragen waren Ausgangspunkt einer umfangreichen Studie der Ulmer Universitätsmedizin, in der die gesamte Lebensspanne der Teilnehmenden betrachtet wird. „Bereits seit den 1960-er Jahren wird schwere körperliche Arbeit als ALS-Risikofaktor diskutiert. Auslöser waren die Erkrankungen des prominenten US-Baseballspielers Lou Gehrig und einiger italienischer Fußballspieler an Amyotropher Lateralsklerose“, erklärt Professor Albert Ludolph, Ärztlicher Direktor der Ulmer Universitätsklinik für Neurologie (RKU).
Bei der ALS (2-3 Fälle pro 100 000 Personen/Jahr) gehen die so genannten Motoneurone zugrunde. Symptome reichen von Lähmungserscheinungen über den Verlust der Sprache bis zum Gefühl, im eigenen Körper gefangen zu sein. Trotz neuer therapeutischer Ansätze ist die relativ seltene Erkrankung weiterhin unheilbar und führt etwa zwei bis fünf Jahre nach der Diagnose zum Tod. Die Studienlage, ob körperlich schwere Arbeit Krankheitsentstehung und -verlauf beeinflusst, ist bisher uneindeutig.
Daher haben Ulmer Forschende aus Neurologie und Epidemiologie diesen Zusammenhang sowie den Einfluss der körperlichen Gesamtaktivität in einer groß angelegten Studie zu überprüft. Die Basis bildet das ALS-Register Schwaben, in dem seit 2010 alle neu diagnostizierten Fälle der Region erfasst sind. Für die aktuelle Studie haben 393 ALS-Erkrankten sowie 791 gesunde Kontrollpersonen in standardisierten Interviews Auskunft über Dauer und Art ihrer Aktivitäten in verschiedenen Lebensphasen gegeben (mit 20, 30, 40, 50 und 60 Jahren). Dabei wurden sie gebeten, physische Belastungen bei der Arbeit und in der Freizeit einzuteilen: Zum einen in „schweißtreibende Aktivitäten“ wie intensiven Sport oder die Arbeit eines Landwirts, Bauarbeiters oder Steinmetz. Und zum anderen in leichte Anstrengungen wie Bürotätigkeiten oder Radfahren. Aus diesen Angaben berechneten die Forschenden den „MET-Wert“, also die Energie-Aufwendung bezogen auf Stunden pro Woche (1 MET= Sauerstoffverbrauch von 3,5 ml/kg/min).
„Mit diesen umfangreichen Daten von Betroffenen und aus der gesunden Kontrollgruppe erhoffen wir uns Aufschluss über schwere körperliche Arbeit als möglichen ALS-Risikofaktor. Außerdem untersuchen wir den Einfluss der physischen Aktivität auf den Krankheitsverlauf“, resümiert Erstautorin PD Dr. Angela Rosenbohm, Oberärztin und Wissenschaftlerin an der Ulmer Universitätsklinik für Neurologie.
Die Ergebnisse der statistischen Auswertung haben unmittelbare klinische Relevanz:
Offenbar hängt die körperliche Gesamtaktivität der Studienteilnehmenden nicht mit einem erhöhten ALS-Risiko zusammen. Erkrankte und Kontrollgruppe gaben auf die Lebensspanne bezogen ein vergleichbares Belastungsniveau an. Bei den ALS-Patientinnen und -Patienten zeigte sich allerdings rund 5 Jahre vor der Diagnose ein signifikanter Aktivitäts-Abfall. Die Forschenden vermuten, dass bereits vor Symptombeginn subklinische Verschlechterungen oder krankheitsbezogene Veränderungen des Stoffwechsels sowie des Lebensstils eintreten. Insgesamt zeigt der Vergleich mit der gesunden Kontrollgruppe, dass schwere körperliche Arbeit mit einem fast doppelt so hohen ALS-Risiko assoziiert ist. Bewegung in der Freizeit hat offenbar keine vergleichbar negativen Auswirkungen. „Allerdings könnten auch andere noch unbekannte Belastungen am Arbeitsplatz das Erkrankungsrisiko beeinflussen“, erläutert Professorin Gabriele Nagel vom Institut für Epidemiologie und Medizinische Biometrie der Universität Ulm.
Weiterhin hängt die mittlere Überlebensdauer nach der Diagnose offenbar mit dem Aktivitätsniveau zusammen: Die kürzeste Überlebensspanne mit 15,4 Monaten hatten inaktive ALS-Erkrankte. Aber auch die körperlich agilste Gruppe verstarb bereits nach durchschnittlich 19,3 Monaten. Bei einem moderaten Betätigungslevel von 10,5 MET/h pro Woche – das entspricht etwa zwei Stunden Fahrrad fahren in diesem Zeitraum – war die mittlere Überlebensdauer mit 29,8 Monaten am höchsten.
„Mit dem Aktivitäts-Abfall etwa 5 Jahre vor der Diagnose haben wir vor allem erstmals ein stoffwechselassoziiertes Frühsymptom der ALS entdeckt. Außerdem konnten wir zeigen, dass körperliche Aktivität auch nach Symptombeginn die Überlebensdauer beeinflusst “, betont Dr. Angela Rosenbohm. Die möglichen Auswirkungen krankheitsbedingter Veränderungen des Stoffwechsels oder des Lebensstils auf das Aktivitätsniveau müssen in künftigen Forschungsvorhaben genauer untersucht werden. Aber schon jetzt zeigt die Studie ALS-Patientinnen und -patienten Chancen auf, wie sie den Krankheitsverlauf ohne Medikamente selbst beeinflussen können: „Auch nach Symptombeginn würden wir zu moderater Bewegung raten“, bekräftigt Seniorautor Professor Ludolph.
Die aktuelle Studie hat mehrere Vorteile: Zum einen bietet das umfangreiche ALS-Register Schwaben eine einmalige Datengrundlage – und zum anderen sorgt die Umrechnung der körperlichen Gesamtaktivitäten in METs für eine größere
Vergleichbarkeit. Die Erinnerung der Studienteilnehmer an teilweise weit zurückliegende Aktivitäten, könnte hingegen eine Einschränkung sein.
Zum ALS-Register Schwaben
Die nun veröffentlichte Studie beruht auf dem ALS-Register Schwaben. Darin sind alle neu diagnostizierten Fälle in der Region erfasst. Ziel des Registers, das ein Gebiet mit 8,4 Millionen Einwohnerinnen und Einwohnern abdeckt, ist die Bestimmung der ALS-Inzidenz sowie möglicher Risikofaktoren. Hierfür umfasst das Register eine Kontrollgruppe, die den ALS-Patientinnen und -Patienten in Alter und Geschlecht entspricht. So sollen Verhaltensweisen identifiziert werden, die Krankheitsentstehung und -verlauf beeinflussen können. Daher werden Informationen zu chronischen Erkrankungen, zur Einnahme von Medikamenten sowie zu Lebensstilfaktoren wie Bewegung oder Rauchen erhoben.
Das ALS-Register Schwaben und die nun veröffentlichte Studie werden von der Deutschen Forschungsgemeinschaft (DFG) unterstützt.
www.uni-ulm.de/med/epidemiologie-biometrie/forschung/register/als-register/
Life Course of Physical Activity and Risk and Prognosis of Amyotrophic Lateral Sclerosis in a German ALS Registry. Angela Rosenbohm, Raphael Peter, Johannes Dorst, Jan Kassubek, Dietrich Rothenbacher, Gabriele Nagel, Albert C Ludolph, The ALS Registry Swabia Study Group. Neurology Oct 2021, 10.1212/WNL.0000000000012829; DOI: 10.1212/WNL.0000000000012829
Focus-Ranking: Orthopädie und Neurologie als Top-Kliniken

Das RKU ist mit seiner Orthopädie und seiner Neurologie in der aktuellen FOCUS-Klinikliste wieder als TOP-Klinik in mehreren Bereichen aufgeführt.
Die Orthopädische Universitätsklinik unter dem Ärztlichen Direktor Prof. Dr. Heiko Reichel wird von der Focus-Redaktion empfohlen für die Bereiche Hüftchirurgie, Knochenkrebs und Sportmedizin/-orthopädie; die Neurologische Universitätsklinik unter dem Ärztlichen Direktor Prof. Dr. Albert C. Ludolph ist zum wiederholten Male für die Bereiche Demenzen, Multiple Sklerose sowie Parkinson gelistet.
Für die Bewertung des Klinikrankings hat das Rechercheinstitut FactField über 50 verschiedene Quellen ausgewertet, unter anderem gingen fach- und abteilungsspezifische Fallzahlen ein, Umfragen in Krankenhäusern und unter Ärzten, Angaben aus dem Qualitätsmanagement und Zertifikate einschlägiger Fachgesellschaften.
Nach dem Abschluss geht es gleich weiter mit der Karriere in der Pflege
Absolventinnen und Absolventen haben ihre dreijährige Ausbildung als Pflegefachkraft im RKU abgeschlossen. Bei einer kleinen Abschiedsfeier gab es für die examinierten Pflegekräfte Zeugnisse. Alle Absolventen bleiben dem RKU als Pflegenachwuchskräfte erhalten.

Die Pflegeschule des RKU bot im Oktober 2018 erstmals die dreijährige Ausbildung in der Gesundheits- und Krankenpflege an. Die jungen Männer und Frauen, die jetzt ihren Abschluss in der Tasche haben, waren sozusagen Pioniere im RKU. In den drei Ausbildungsjahren lernten die zukünftigen Pflegefachkräfte in Theorie und Praxis das Zusammenspiel von Hightech-Medizin in den unterschiedlichsten Abteilungen auf den Stationen kennen, welche persönlichen Bedürfnisse die Gesundheitsförderung der Patienten erfordern und dass die Pflege viel Einfühlungsvermögen, Beobachtungsgabe, Organisationstalent, Kreativität und Fachwissen benötigt.
Auch in Zeiten von Covid-19 und während des Lockdowns wurden die theoretischen Lerninhalte in der Pflegeschule unter besonderen Voraussetzungen vermittelt: Mit Videokonferenzen, Materialbereitstellung über das Internet und gemeinsamem Arbeiten. „Der Schulalltag hat während der Corona-Pandemie allen Beteiligten Flexibilität und Übung abverlangt“, resümiert Michaela Hansen, Leiterin der Berufsfachschulen Pflege am RKU, „und wurde von Lehren wie Schülern aber durchweg positiv wahrgenommen und gemeistert.“
Mit ihrem Abschluss als examinierte Pflegefachkräfte in der Tasche bleiben alle Absolventen dem RKU treu und starten in ihrer bisherigen Ausbildungsstätte auch ins Berufsleben. „Unsere Absolventen sind mit der Ausbildung zur Pflegefachkraft für einen anspruchsvollen Beruf gewappnet, der Ihnen viele Perspektiven und einen zukunftssicheren Arbeitsplatz bietet sowie die Möglichkeit, sich weiter zu qualifizieren“, freuen sich auch die RKU-Pflegedirektorinnen Helene Maucher und Catharina Bothner.
So geht es für drei der Absolventen im RKU gleich weiter mit der Karriereplanung in der Pflege: Bei einem so genannten Onboarding-Programm lernen sie unter anderem Grundlagen der Beatmung und setzen sich mit der Patientenüberwachung und Patientenversorgung im High Care Bereich auseinander.
Das RKU steuert mit seiner 2015 gegründeten Pflegeschule dem Fachkräftemangel in der Pflege entgegen. Die Pflegeschule im RKU läuft erfolgreich und bietet neben der dreijährigen Ausbildung zur Pflegefachkraft auch die einjährige Ausbildung in der Gesundheits- und Krankenpflegehilfe an. „Unser Ziel ist es, den Pflegenachwuchs in unseren Pflegeschulen selbst zu generieren und damit dem Fachkräftemangel maximal zu begegnen“, so RKU-Geschäftsführer Matthias Gruber.
Am 1. Oktober 2021 startet wieder ein neuer Ausbildungsgang für die dreijährige Pflegeausbildung. Der Unterricht findet im wochenweisen Rhythmus abwechselnd mit zwei Wochen Praxis statt. Auf die Azubis kommen 2100 Unterrichtsstunden in Theorie und 2500 Stunden in der Praxis zu. Mit der Ausbildung als Pflegefachkraft stehen den Nachwuchskräften neben der Übernahme im RKU auch viele Fort- und Weiterbildungsmöglichkeiten offen, bei entsprechenden Voraussetzungen bis hin zum Studium.
Die Schlaganfalleinheit der Neurologischen Universitätsklinik Ulm am RKU erhält höchste EU-Zertifizierungsstufe
Höchste Zertifizierung für Stroke Unit am RKU
Die Stroke Unit der Neurologischen Universitätsklinik Ulm am RKU ist nun mit der höchsten Zertifizierungsstufe im europäischen Raum, dem Stroke-Center-Siegel der European Stroke Organisation (ESO), ausgezeichnet worden.

In Deutschland erleiden ca. 270.000 Menschen pro Jahr einen Schlaganfall. Die Betroffenen benötigen innerhalb weniger Stunden eine Therapie in spezialisierten Kliniken (sog. Stroke Units), um die Folgeschäden so gering wie möglich zu halten. „Die Folgen eines Schlaganfalls hängen unter anderem erheblich davon ab, wie schnell und professionell die Patienten behandelt werden“, sagt Dr. Katharina Althaus, zuständige Oberärztin der Stroke Unit der Neurologischen Universitätsklinik Ulm am RKU. „Die Behandlung auf einer spezialisierten Schlaganfalleinheit ist hier von enormer Bedeutung für den weiteren Verlauf. Gerade auch in Zeiten der Corona-Pandemie ist es wichtig, dass die Patienten schnell notärztliche Hilfe suchen. Nur so kann eine unverzügliche und bestmögliche Versorgung auch weiterhin gewährleistet werden.“
In der Universitätsklinik für Neurologie am RKU werden Schlaganfallpatienten exzellent und auf medizinisch höchstem Niveau versorgt. Die Stroke Unit ist zertifiziert als „Überregionale Stroke Unit“ von der Deutschen Schlaganfall-Gesellschaft (DSG) und der Stiftung Deutsche Schlaganfall-Hilfe. Damit wird bescheinigt, dass in allen Abläufen der Patientenversorgung systematische und nachvollziehbare Qualitätsstandards angewendet werden. Voraussetzungen für eine solche Auszeichnung sind unter anderem eine sehr gute personelle und apparative Ausstattung sowie eine hohe Fallzahl (pro Jahr). Neben den mobilen Überwachungsbetten gibt es ein Team aus speziell geschulten Fachärzten, Pflegepersonal und Therapeuten.
Hinzu kommt nun das Stroke-Center-Siegel der europäischen Schlaganfallorganisation ESO, die höchste Zertifizierungsstufe für die Behandlung von Schlaganfallpatienten auf europäischer Ebene. Deutschlandweit erfüllen bisher nur wenige Kliniken die strengen Qualitätskriterien der Europäischen Schlaganfallorganisation.
„Wir sind stolz darauf, dass wir die Zertifizierung nicht nur deutschlandweit durch die Deutsche Schlaganfallgesellschaft, sondern auch auf europäischer Ebene, durch die europäische Schlaganfallorganisation ESO, erlangt haben“, sagt Prof. Dr. Albert C. Ludolph, Ärztlicher Direktor der Neurologischen Universitätsklinik Ulm am RKU.
Jährlich werden im RKU über 4.000 Patienten, mit steigender Tendenz, notfallmäßig versorgt. Bei neurologischen Notfällen wie dem Schlaganfall ist neben der Qualität der Versorgung vor allem eines enorm wichtig: die Zeitspanne zwischen dem Auftreten der ersten Symptome und dem Therapiebeginn. Verursacht werden Hirninfarkte durch Blutgerinnsel, die entweder aufgrund von lokalen Engstellen oder Verletzungen der Gefäßwand an hirnversorgenden Arterien entstehen oder aus anderen Körperregionen wie zum Beispiel dem Herzen über den Blutstrom verschleppt werden. Es kommt zu einem Gefäßverschluss, sodass die Sauerstoffzufuhr des Hirns unterbrochen wird und die Nervenzellen absterben. Neben der Möglichkeit einer intravenösen Lysethe-rapie, bei der ein Medikament das Blutgerinnsel auflösen kann, können Blutgefäße auch mittels einer Angiographie-Anlage wieder geöffnet werden. Hierfür steht im RKU das Team um PD Dr. Kornelia Kreiser, Chefärztin der Neuroradiologie, bereit. Bei Patienten mit lebensgefährlichen Gefäßerkrankungen wird ein kleiner Katheter in die verschlossenen Gefäße eingeführt, mit einem winzigen Ballon aufgeweitet und das Blutgerinnsel von innen verschlossen und herausgezogen.
Je früher hier eine Therapie eingeleitet wird, desto größer ist die Wahrscheinlichkeit, dass die Betroffenen keine Langzeitschäden davontragen.
Als Mannschaftsarzt bei den etwas anderen Olympischen Spiele
Dr. Rainer Eckhardt, Ärztlicher Direktor des Zentrums für Integrierte Rehabilitation am RKU, ist als Mannschaftsarzt der deutschen Turner bei den Olympischen Spielen in Tokio mit dabei. Für den Orthopäden und Diplom-Sportlehrer sind es die ersten Olympischen Spiele, die er als Mannschaftsarzt betreuen darf. Der erste Eindruck in Japan ist geprägt von strikten Hygienevorkehrungen und der Erleichterung darüber, dass die Spiele mit einem Jahr Verspätung nun endlich stattfinden können.

Für knapp drei Wochen tauscht Dr. Rainer Eckhardt seinen Arztkittel mit dem Trainingsanzug der deutschen Athleten bei Olympia: Der Ärztliche Direktor des Zentrums für Integrierte Rehabilitation am RKU betreut dort als Mannschaftsarzt die deutschen Turner. Er sorgt dafür, dass sowohl das Frauen-Team mit Sarah Voss, Pauline Schäfer-Betz, Kim Bui und Elisabeth Seitz als auch das Männer-Team mit Lucas Dauser, Andreas Toba, Philipp Herder und Nils Dunkel eine optimale sportärztliche Betreuung während der Spiele erhält. „Für mich ist das eine große Ehre und auch eine besondere Verantwortung“, sagt Dr. Rainer Eckhardt, der erstmals für das gesamte Team zuständig ist und bereits seit 1995 die deutschen Turnerinnen betreut.
Die Eröffnungsfeier der um ein Jahr verschobenen Olympischen Spiele am Freitag hat der Ulmer Arzt gemeinsam mit seinen Schützlingen und der Crew vor dem Bildschirm im olympischen Dorf erlebt: Die Turn-Männer waren bereits am Samstag am Start und wollten sich dafür schonen. „Da bleiben wir alle aus Solidarität beieinander“, sagt Dr. Eckhardt.
In Japan war die Turner-Crew schon zehn Tage vor dem eigentlichen Olympia-Start angekommen: Zunächst ging es zum Akklimatisieren nach Joetsu City, 300 Kilometer von Tokio entfernt, wo die Sportler und ihre Betreuer in Quarantäne mussten. „Die Hygieneregeln sind hier sehr strikt und werden permanent überwacht“, sagt Dr. Eckhardt. Bereits am Flughafen wurde den Ankömmlingen eine Gesundheits-App auf das Handy gespielt, täglich würden Sportler und Betreuer auf das Corona-Virus getestet. „Das ist manchmal schon ein irres Procedere“, sagt Dr. Eckhardt. Auch an die Temperaturen von 35 Grad Celsius und das schwülwarmen Klima musste man sich erst einmal gewöhnen.
Im olympischen Dorf können sich die Sportler und Betreuer in ihren Hochhaus-Unterkünften weitgehend frei bewegen, und sind doch isoliert von der Bevölkerung. Ein lockeres Miteinander, wie es von anderen Olympischen Spielen her bekannt ist, gebe es in Tokio nicht. Zu den Wettkämpfen werden die Athleten und Betreuer mit Bussen gefahren. Ausflüge in die Innenstadt sind verboten. Bei den Wettkämpfen spüre man trotz fast leerer Zuschauerränge dennoch den olympischen Geist, so Eckhardt, und man treffe auch mal beim Essen oder draußen andere Athleten aus Ländern, wie man sie sonst nie persönlich zu Gesicht bekäme.

Und so schwärmt Dr. Eckhardt trotz aller Einschränkungen vom besonderen Flair vor Ort: Die Spiele seien sehr gut organisiert und die freiwilligen Helfer durchweg freundlich und hilfsbereit. „Auch die Athleten sind einfach nur dankbar, dass die Spiele nun stattfinden können, wenn auch unter anderen Bedingungen“, sagt Dr. Eckhardt, der früher auch selbst aktiv in der Bundesliga geturnt hat. „Dafür leben die Sportler und haben jahrelang trainiert.“
Ein Begleiter für Patienten und Mitarbeiter
Nach zehn Jahren im RKU und über 20 Jahren im Beruf des Seelsorgers verabschiedet sich Pfarrer Günter Bohnet in den Ruhestand. Für den evangelischen Geistlichen war es ein Geschenk, Begleiter zu sein, nicht nur für Patienten, sondern auch für Mitarbeiter mit all den Herausforderungen und Alltagsgeschichten. Am 15. Juli 2021 wird Pfarrer Bohnet bei einem Gottesdienst im RKU verabschiedet.

Zehn Jahre lang war Pfarrer Günter Bohnet als evangelischer Seelsorger in den Kliniken RKU tätig. Dabei hat der 65-Jährige in den Beruf des Seelsorgers erst spät gefunden: Als studierter Sozialpädagoge arbeitete er in der ersten Hälfte seines Berufslebens mit Kindern und Jugendlichen und war als Referent in der evangelischen kirchlichen Jugendarbeit tätig. Ein Jahr verbrachte er in Israel bei einer Gemeinschaft evangelischer Mönche. „Das war eine ganz wichtige Zeit für mich, diese Situation in Israel vor Ort zu erleben“, erinnert sich Günter Bohnet.
Nach über 20 Jahren Jugendarbeit stellte sich ihm die Frage, wie lange er mit Jugendlichen noch arbeiten wolle. Damals kam eine Anfrage der evangelischen Kirche, ob er nicht als Quereinsteiger ins Pfarramt wechseln wolle. „Für Laien war das in Württemberg damals auch ohne Theologiestudium möglich“, erzählt Bohnet. Doch die Anfrage kam für ihn in einer familiär schwierigen Zeit: Sein Sohn, der mit einem Herzfehler zur Welt gekommen war, war kurz zuvor verstorben. Wie sollte er da Menschen begleiten und als Seelsorger auftreten, wenn er gerade selbst mit Gott haderte?
Günter Bohnet entschied sich in dieser schweren Zeit für die Seelsorge. Schritt für Schritt sei er den Weg damals ins Pfarramt gegangen. „Ich hatte eine gute Gemeinde“, sagt er. „Dass ich Pfarrer geworden bin, ist ein Zeichen dafür, dass der liebe Gott Humor hat.“
2011 wechselte er nach elf Jahren als Gemeindepfarrer in Gerstetten und Beimerstetten ins Krankenhaus – ins RKU nach Ulm. „Für mich war immer wichtig, den Menschen nahe zu sein“, sagt der gebürtige Göppinger. „Das ist die wesentliche Ausdrucksform von Menschlichkeit und Mitmenschlichkeit“. In der Klinik konnte sich Bohnet fortan noch mehr auf den Menschen konzentrieren bei Krankenbesuchen, Gottesdiensten, Gesprächen mit Mitarbeitern und Patienten – zu jeder Tages- und auch Nachtzeit. Als Vertretung wurde Pfarrer Bohnet auch in andere Klinikstandorte gerufen.
Als Seelsorger blieb ihm im Klinikdienst auch mehr Zeit, sich hinzusetzen und auch einmal eine Stunde zuzuhören, sagt Pfarrer Bohnet, während Ärzte und Pflege oft darunter gelitten hätten, dass sie diese Zeit nicht haben. „Das sind letztlich systemgeschuldete Dinge, an denen man nichts ändern kann.“
Die letzten eineinhalb Jahre sei es aufgrund von Corona und Maßnahmen wie Maskenpflicht und Abstandsregeln nicht leicht gewesen, den Menschen wirklich nahe zu kommen. „Die Corona-Zeit hat mich gewissermaßen angefochten, weil alles, was mit Nähe und Vertrauen schaffen zu tun hat, reduziert und unmöglich gemacht wurde“, bedauert Bohnet. „Ich hoffe sehr, dass bald wieder mehr Begegnung möglich sein wird.“
Gerade in der Zeit, als keine Besucher zu ihren Angehörigen ins Krankenhaus kommen durften, sei es wichtig gewesen, als Stellvertreter bei den Kranken zu sein. „Es war eine Beruhigung für Angehörige, dass jemand da ist“, sagt Pfarrer Bohnet. Er erhielt in dieser Zeit auch mehr Anrufe, ob er nach Angehörigen sehen könne. Und im RKU waren auch in der Corona-Zeit die Seelsorger nicht ausgeschlossen und durften zu den Patienten.
Wie wichtig die Seelsorge in einer Klinik ist, beschreibt Bohnet mit einer Anekdote: Einmal habe er eine Stationsleitung gefragt, ob jemand Bedarf habe. Die Stationsleitung habe kurz aufgesehen und gemeint: Ja, alle.
Dass klerikale Ratschläge dabei weniger gefragt sind, als ein vertrauensvolles Gespräch, hat Pfarrer Bohnet bei seinen Besuchen am Krankenbett erlebt. Einmal erklärte ein Patient, er wolle ausdrücklich keinen Pfarrer sehen. Günter Bohnet besuchte den Mann trotzdem – er käme schließlich als Mensch, der sich für ihn und seine Situation interessiere. Das Gespräch mit dem Seelsorger habe dem Patienten letzten Endes gutgetan, berichtet Bohnet lächelnd: „Beim Verlassen des Krankenzimmers meinte der Patient: Sie dürfen gerne wiederkommen.“ Auch viele sterbende Patienten hat Pfarrer Bohnet begleitet. Er erinnert sich an einen älteren Mann, der kein Gespräch mehr wollte. Nur schweigen. „Und dann durfte ich seine Hand halten und wir haben 20 Minuten lang geschwiegen“, sagt Bohnet. Das sei schwer für ihn gewesen. „Es ist schwierig zu sehen, wenn man Menschen leiden sieht und man ihnen nicht so helfen kann, wie man will.“
Die Konfession habe bei seiner Arbeit in den wenigsten Fällen eine Rolle gespielt. Religion habe viel mit Tradition zu tun. Aber in den meisten Fällen wollten die Patienten reden und gehört werden – egal, ob mit einem evangelischen oder katholischen Seelsorger. Mit seiner katholischen Seelsorger-Kollegin habe er auch immer ein sehr enges und freundschaftliches Verhältnis gepflegt. Auch Mitarbeiter haben immer wieder Rat bei Pfarrer Bohnet gesucht, wenn es etwa um hohe Arbeitsbelastung oder Schwierigkeiten am Arbeitsplatz ging. Zu vielen hat der Seelsorger über die Jahre hin ein freundschaftliches Verhältnis aufgebaut.
Mit seiner Entscheidung, Pfarrer und Seelsorger zu werden, ist Günter Bohnet sehr zufrieden. „Ich bin durchaus auch ein kirchenkritischer Mensch“, sagt er, „aber ich habe mich hier immer am richtigen Ort gefühlt.“ Zum 1. August tritt Pfarrer Günter Bohnet in den Ruhestand. Seine Nachfolgerin in der evangelischen Seelsorge im RKU wird ab 1. November 2021 Pfarrerin Daniela Jäkle antreten.
Wie Exzellenzentwicklung in der Pflege und Gesundheitsversorgung aussehen kann

Auch Gunter Czisch, Oberbürgermeister der Stadt Ulm, ließ sich die Gelegenheit nicht nehmen, um diesen „Auswärts-Termin“ wahrzunehmen und die Zuhörerschaft in Ulm willkommen zu heißen. Darunter waren Führungskräfte und Experten im Gesundheitswesen, Pflegewissenschaftler, Pflegepädagogen und Pflegefachkräfte aus unterschiedlichen Sektoren und Ländern.
Die Kapselverletzung von Nationalspieler Thomas Müller, die Patellasehnenreizung von Mats Hummels – Fußballer sind für Knieverletzungen besonders anfällig, wie man gerade wieder bei der Fußball-EM aktuell beobachten kann. Doch wie kommt es zu Sportverletzungen und wie beugt man diesen – auch als Hobbysportler – vor? Darüber gibt Orthopäde Prof. Dr. Thomas Kappe, Leitender Oberarzt und Sektionsleiter Sportorthopädie an der Orthopädischen Universitätsklinik am RKU Auskunft.

Herr Professor Kappe, welche Verletzungen treten beim Fußball am häufigsten auf?
Prof. Dr. Thomas Kappe: Besonders häufig sind das Knieverletzungen. Insbesondere Kreuz- und Seitenbandrisse sowie Meniskusverletzungen treten oft auf. Aber auch im Bereich der Hüft- und Sprunggelenke oder der Schulter gibt es beim Fußball häufig Verletzungen.
Warum gerade das Knie?
Zum einen wird das Kniegelenk beim Fußball, insbesondere beim Spielen mit Stollenschuhen, besonders beansprucht. Zum anderen ist der Kapsel-Band-Apparat aufgrund seines komplexen Aufbaus im Allgemeinen schon verletzungsanfällig. Ferner dienen Ober- und Unterschenkel als lange Hebel, die im Kniegelenk enorme Kräfte einwirken lassen. Die Schutzstrukturen des Kniegelenkes, eben gerade Bänder und Menisken, sind dementsprechend belastet.
Welche Verletzungen können dadurch entstehen?
Zum einen sind es Überlastungsreaktionen dieser Strukturen, die durch die immer wiederkehrenden Be- und Überlastungen oder auch Mikrorisse im Gewebe stetig zunehmen und schließlich in einer Verletzung gipfeln- Bespiel Knorpelschäden am Knie. Zum anderen treten akut Verletzungen auf, beispielsweise bei einem Verdrehtrauma des Kniegelenkes mit Riss des vorderen Kreuzbandes. Der Großteil dieser Verletzungen tritt paradoxerweise ohne Einwirkung des Gegners auf.
Was empfehlen Sie, um sich vor Sportverletzungen bestmöglich zu schützen?
Viel Wert sollte auf die Prävention, also das Vermeiden von Sportverletzungen gelegt werden. Von der FIFA gibt es etwa das Präventionsprogramm „FIFA 11+“, das alle Bundesliga-Vereine und Nationalmannschaften aber auch Amateurmannschaften in ihr Aufwärmprogramm integriert haben. Es dauert 20 Minuten und sollte zwei Tage in der Woche durchgeführt werden. In einer Studie konnte gezeigt werden, dass durch konsequentes Anwenden der Übungen weniger schwere Sportverletzungen bei Fußballern auftreten. Generell gilt aber: nicht unvorbereitet auf den Fußballplatz gehen, sorgfältig aufwärmen und auf eine solide Grundfitness achten. So kann man sich selber am besten vor Verletzungen schützen.
Wenn dann doch mal etwas passiert ist: Was ist bei einer Sportverletzung zu tun?
Bei Sportverletzungen gilt das PECH-Schema: Pause, Eis, Compression (Kompression) und Hochlagern der verletzten Extremität. Ziel ist es, die Schmerzen und die Schwellung schnellstmöglich zu reduzieren. Gerade im Profisport wie bei den Fußballern gilt der Grundsatz: Jede Minute zählt. Bei starken Beschwerden sollte eine ärztliche Vorstellung erfolgen. Die weiterführende Abklärung und Behandlung gehört dann in die Hände von Spezialisten, damit der Sportler möglichst bald wieder auf den Platz zurückkehren kann.
Ein Spezialist für Erkrankungen der Wirbelsäule
Privat-Dozent Dr. Timo Zippelius leitet ab April 2021 die Sektion Wirbelsäule an der Orthopädischen Universitätsklinik Ulm am RKU.

Mehr als 90 Prozent der Bevölkerung erleben mindestens einmal eine Episode mit Rückenschmerzen. In den meisten Fällen sind diese nur von kurzer Dauer und unspezifisch.
Sollten allerdings bestimmte Ursachen der Auslöser sein, gilt es diese ärztlich behandeln zu lassen. Beim Aufspüren der Schmerzursache bedarf es deshalb der Hilfe von Spezialisten wie PD Dr. Timo Zippelius. Der gebürtige Karlsruher war nach seinem Studium in Berlin an der Charité tätig und arbeitete zuletzt an den Waldkliniken Eisenberg/Universitätsklinikum Jena in Thüringen als Oberarzt im Department Wirbelsäule. Er freut sich nun darauf, wieder nach Süddeutschland zurückzukehren.
Als Facharzt für Orthopädie und Unfallchirurgie besitzt er die Zusatzbezeichnung „Spezielle Orthopädische Chirurgie“ und verfügt über einen großen Erfahrungsschatz im Bereich der konservativen und operativen Behandlung von Wirbelsäulenerkrankungen. Zur Expertise des 39-Jährigen gehören komplexe wirbelsäulenchirurgische Maßnahmen wie Korrekturen von Wirbelsäulenverkrümmungen (Skoliosen), degenerative Wirbelsäulenerkrankungen wie Bandscheibenvorfälle und Wirbelkanaleinengungen (Stenosen) sowie die Revisionschirurgie.
„Mit seiner Expertise ergänzt Herr PD Dr. Zippelius hervorragend das bisherige Spektrum der orthopädischen Wirbelsäulenbehandlung im RKU“, sagt Prof. Dr. Heiko Reichel, Ärztlicher Direktor der Orthopädischen Universitätsklinik am RKU. „Durch die enge interdisziplinäre Zusammenarbeit mit Spezialisten aus den Bereichen der Schmerztherapie und dem Querschnittgelähmtenzentrum können wir eine optimale Behandlung bei Wirbelsäulenerkrankungen anbieten.“
PD Dr. Zippelius wird die Wirbelsäulenbehandlung am RKU mit seinen konservativen und operativen Bereichen als Sektionsleiter übernehmen. Den Schwerpunkt will er auf eine vernetzte und interdisziplinäre Einheit des gesamten Spektrums der Wirbelsäulentherapie fokussieren. „Die Teamarbeit ist für die optimale Versorgung unserer Patienten sehr wichtig, deshalb bin ich froh, dass mit Oberärztin Dr. Carolin Melcher und Oberärztin PD Dr. Julia Wölfle-Roos bereits zwei erfahrene Kolleginnen am RKU arbeiten, die den operativen und konservativen Bereich seit Jahren begleiten“, so Zippelius.
Weiterhin verfügt das RKU über eine der größten Schmerzambulanzen in Baden-Württemberg, die das gesamte Spektrum der orthopädischen Behandlung von Patienten mit Rückenleiden anbietet. Von der konservativen Therapie beim Bandscheibenvorfall über minimalinvasive Operationen bis zur multimodalen Schmerztherapie oder Skoliose-Behandlung. Ebenso ist die Zusammenarbeit mit dem Querschnittgelähmtenzentrum am RKU hervorzuheben. Erst vor wenigen Wochen wurde die Abteilung um acht Betten erweitert.
„Neben der klinischen Arbeit spielt auch die Lehre und Forschung eine besondere Rolle“, sagt PD Dr. Zippelius, der sowohl an der Charité Berlin als auch später am Universitätsklinikum Jena auf diesem Gebiet forschte sowie das interdisziplinäre Wahlpflichtfach „Wirbelsäule“ in der Lehre etablieren konnte, um angehende Mediziner für das Fachgebiet zu begeistern.
Kontakt:
Sekretariat: Sabine Bäuerle, Tel.: 0731/177-5110, Fax: 0731/177-1969, E-Mail: sabine.baeuerle@rku.de
Hermann Baur und seine gemalte Welt

Mit einer neuen Ausstellung zu dem Thema „Meine gemalte Welt“ startet der Thalfinger Künstler Hermann Baur im April 2021 im RKU. Die gemalte Welt des Hermann Baur ist bereits seine vierte Ausstellung im RKU und zeigt Bilder, die unter anderem nach seinen Urlaubsreisen in Deutschland, Italien, Frankreich, Kreta, Südafrika und Namibia entstanden sind.
Bei seinen Arbeiten beschäftigt sich Hermann Baur mit der Umsetzung der Eindrücke, die er auf seinen Reisen erlebt hat, im Ausland, aber auch in der schwäbischen und bayerischen Heimat. Dabei gehe es nicht darum, fotografisch genau abzubilden, sondern unter Einbeziehung der Gefühle und Erinnerungen das Bild entstehen zu lassen. „Meine Motive nehme ich aus der Natur: Felswände, Mauern, Steine, Steinplatten, Landschaften, Bäume und Blumen“, sagt der 1939 geborene Künstler. Das Gegenständliche sei meist nur Anlass und Motiv für seine Bilder. Lebendig werden die Bilder durch die Gestaltung mit Strukturmassen, verbunden mit Materialien aus der Natur wie Sand, Champagnerkreide, Marmormehl oder Asche. Seine Ausbildung erfuhr Hermann Baur bei zahlreichen Mal- und Zeichenkursen, er ist unter anderem Mitglied in der Künstlergilde Ulm und beim Kunstverein Senden. Seine Bilder sind ab 12. April 2021 im Therapieflur im Untergeschoss des RKU zu sehen.
Dr. Claudia Wurster forscht an Therapieoptionen bei SMA (Spinaler Muskelatrophie)
Forschungspreis für Neurologin des RKU

Dr. Claudia Wurster, Fachärztin an der Neurologischen Universitätsklinik am RKU, hat den Felix-Jerusalem-Forschungspreis der Deutschen Gesellschaft für Muskelkranke e.V. (DGM) erhalten. Die Auszeichnung teilt sie sich mit zwei Kollegen aus Dresden und Essen für ihre wissenschaftlichen Leistungen, die sich mit der Untersuchung neuer Therapieoptionen bei der Spinalen Muskelatrophie (SMA) beschäftigen. Die Verleihung des mit 7500 Euro dotierten Preises erfolgte im Rahmen des DGM-Online-Kongresses.
Die Spinale Muskelatrophie (SMA) ist eine genetische Erkrankung, bei der es durch einen fortschreitenden Verlust von Nervenzellen zu einer zunehmenden Muskelschwäche kommt. Bei vielen Patienten ist auch die Atemmuskulatur betroffen, so dass die Erkrankung unbehandelt zum Tode führen kann. Seit 2017 stehen neue Medikamente wie Spinraza® zur Verfügung, die den Krankheitsverlauf verändern können.
In entsprechenden klinischen Studien konnte gezeigt werden, dass bei betroffenen Kindern motorische Meilensteine erreicht werden, die zuvor nicht möglich erschienen. Wenngleich sich die Erkrankung in der Regel im Kindes- und Jugendalter manifestiert, sind auch Erwachsene betroffen, die bislang jedoch in wissenschaftlichen Studien zur Wirksamkeit neuer Therapieverfahren unzureichend berücksichtigt worden sind.
Mit den Untersuchungen konnte das Forscherteam um Dr. Claudia Wurster nachweisen, dass selbst bei Erwachsenen mit oftmals entsprechend langem Krankheitsverlauf diese neuen, spezifischen Therapieansätze wirksam sein können. Dies gelang erstmals im Rahmen einer Kooperation mit mehreren Neurologischen Universitätskliniken in ganz Deutschland, die an der Versorgung von Patienten mit SMA beteiligt sind und an der Studie zur Untersuchung der Wirksamkeit des Medikaments Spinraza® bei erwachsenen Patienten mitgewirkt haben. Im RKU kommt dieses Medikament bei der Behandlung der SMA bereits seit 2017 mit großem Erfolg zur Anwendung.
Das neue Kniegelenk vom Roboter
Er fräst millimetergenau, analysiert die individuelle Anatomie des Knies und unterstützt den Operateur bei der optimalen Implantation eines künstlichen Kniegelenkes: Seit Februar ist in der Orthopädischen Universitätsklinik am RKU ein OP-Roboter im Einsatz. Die neue Technik verspricht außergewöhnliche Präzision beim Einsetzen der Implantate und wird im RKU von wissenschaftlichen Studien begleitet.

Ein Bildschirm, eine Hochgeschwindigkeitsfräse, eine Infrarotkamera – das sind die Hauptbestandteile des neuen OP-Robotersystems „Navio“, das seit Februar an der Orthopädischen Universitätsklinik am RKU beim künstlichen Kniegelenkersatz angewendet wird. Ähnlich wie bei einem Navigationsgerät sagt der Roboter dem Arzt, wo es langgeht: Er nimmt das Bewegungsmuster und die Gelenkoberfläche des Knies dreidimensional auf und entwirft eine optimal an den Patienten angepasste Passform der Prothesenteile. „Die Feinjustierung übernimmt allerdings noch immer der Operateur“, sagt Professor Heiko Reichel, Ärztlicher Direktor an der Orthopädischen Universitätsklinik am RKU.
Zunächst legen die Operateure das Knie wie bei einer herkömmlichen Knie-Operation frei. Anschließend werden sternförmige Markierungen am Knochen angebracht, die wie kleine Fangarme mit Sensoren ausgestattet sind. Eine Infrarotkamera misst die Bewegungen, die Bandspannung und die Knochenoberfläche am Knie genau aus und sendet die Informationen an den Roboter, wodurch – anders als bei ähnlichen Systemen – kein präoperatives CT zur optimalen Prothesenplatzierung notwendig ist. „Der Patient ist so einer deutlich geringeren Strahlenbelastung ausgesetzt“, sagt Professor Reichel.
Mittels der aufgenommenen Informationen schlägt der Roboter dem Operateur eine präzise Prothesenplanung vor, die sich an der individuellen Anatomie des Patienten orientiert. Diese Planung kann der Arzt direkt annehmen oder weiter optimieren. „Das letzte Wort hat immer noch der Mensch, nicht die Maschine“, sagt Reichel. Der erfahrene Orthopäde entscheidet, wie die Prothese letztendlich sitzen soll und welches Implantat verwendet wird. Je nach Schädigungsausmaß des Kniegelenkes ist diese Methode sowohl für den teilweisen als auch den kompletten Kniegelenkersatz einsetzbar.
Schließlich kommt das Herzstück des Systems zum Einsatz, eine robotisch gesteuerte Handfräse, die vom Operateur geführt wird. Sie fräst nur dort, wo auch die von Arthrose befallenen Gelenkoberflächen entfernt werden sollen. Und zwar mit einer zehntelmillimetergenauen Präzision, die den optimalen Implantatsitz sicherstellt. Die Kapsel, Sehnen und Bänder des Knies werden dabei zuverlässig geschont.
„Das System ersetzt keinesfalls den erfahrenen Knie-Operateur, sondern baut auf dessen Erfahrung auf“, sagt Professor Reichel, der mit seinem Team jährlich über 400 künstliche Kniegelenke im RKU einsetzt. „Das roboterassistierte Verfahren bringt jedoch das not-wendige Quäntchen mit, um noch präziser arbeiten zu können“, so Reichel. „Außerdem ist das System anwendbar auf alle bewährten Knieprothesensysteme, die am RKU seit Jahren manuell im Einsatz sind“, nennt Reichel einen weiteren Vorteil. Die Roboter-Operationen werden an der Klinik von wissenschaftlichen Studien begleitet. Durch die höhere Präzision wird eine bessere Gelenkfunktion und eine noch höhere Zufriedenheit der Patienten mit dem neuen Knie erwartet.
Die Kliniken RKU haben zum Jahresbeginn eine neue Station mit acht Betten für Patienten mit Querschnittlähmung eröffnet. Mit insgesamt 57 Betten zählt das Querschnittgelähmtenzentrum am RKU Ulm damit zu den wichtigsten Versorgungszentren in Deutschland.

Dr. Yorck-Bernhard Kalke hat als Sektionsleiter das Zentrum seit 25 Jahren maßgeblich mitentwickelt und geprägt: Von anfänglich 24 Betten wurde das Zentrum 2014 auf 49 Betten erweitert. Mit der Eröffnung der neuen Querschnittstation und acht zusätzlichen Betten (zwei Zweibett-Zimmer, vier Einzel-Zimmer) verfügt das Querschnittgelähmtenzentrum nun über 57 Betten. Zudem stehen zwei Betten auf der Intensivstation zur Verfügung.
Die Erweiterung ist auch eine Reaktion auf die enorme Weiterentwicklung der Versorgung von querschnittgelähmten Patienten. „Die Lebenserwartung bei Paraplegikern ist heute uneingeschränkt“, sagt Dr. Kalke. Über 25 Prozent der Patienten werden durch moderne Therapiemaßnahmen wieder gehfähig. Zu dem ärztlichen Team im RKU gehören inzwischen auch kardiologisch-internistische sowie ergänzend neuro-urologische Experten.
Auch die Situation in der Pflege hat sich gewandelt, die Fachkräfte spezialisieren sich zunehmend auf einzelne Bereiche wie etwa Beatmungspflege, Sexualität, Blasen- und Darmmanagement oder Wundpflege. Zum anderen hat sich die Patientenstruktur in den letzten Jahren stark verändert. „Früher hatten wir viele junge, verunfallte Patienten“, so Dr. Kalke, „heute sind es auch mehr krankheitsbedingte Ursachen, die zu einer Querschnittlähmung führen“.
Neben seiner Tätigkeit im RKU ist Dr. Kalke auch Vorsitzender der Fördergemeinschaft für das Querschnittgelähmtenzentrum Ulm (FGQZ) mit fast 500 Mitgliedern und er leitete 2017 als Präsident der DMGP (Deutschsprachige Medizinische Gesellschaft für Paraplegiologie) einen Kongress in Ulm mit mehr als 800 Teilnehmern. „Ich habe ein Team, auf das ich mich unglaublich verlassen kann“, sagt Dr. Kalke.
„Mit der Erweiterung wurde das Querschnittgelähmtenzentrum als echtes Flaggschiff ausgebaut“, freute sich auch RKU-Geschäftsführer Matthias Gruber. Er bedankte sich beim gesamten Querschnitt-Team, insbesondere für das hohe Engagement über den normalen Klinikbetrieb hinaus, wozu auch das jährlich stattfindende Sommerfest am Thalfinger See mit allen Patienten und Ehemaligen gehört sowie die monatlichen Stammtische der Fördergemeinschaft in Seligweiler.
AOK schließt Qualitätsvertrag für Hüftendoprothetik mit RKU
Für erfolgreiche OPs und Patientensicherheit: Nahtlose Betreuung vom Orthopäden bis zur Reha
Die AOK Baden-Württemberg schließt mit den RKU – Universitäts- und Rehabilitationskliniken Ulm ihren ersten Qualitätsvertrag. Versicherte profitieren in der Klinik von besonders hohen Standards bei Hüftimplantationen. Ab dem 1. April 2021 sollen die ersten Patientinnen und Patienten nach dem neuen Konzept behandelt werden, das die AOK Baden-Württemberg gemeinsam mit führenden Operateuren aus der ganzen Republik entwickelt hat.
Ziel des Vertrages ist es, die Qualität der Eingriffe zu steigern und mit den besten Kliniken Standards für die hochwertige Regelversorgung von morgen zu setzen. „Für den Erfolg einer Hüft-OP spielen die Erfahrung der Operateure und die standardisierten Abläufe in den behandelnden Kliniken eine entscheidende Rolle“, sagt Prof. Dr. Heiko Reichel, Ärztlicher Direktor der Orthopädischen Universitätsklinik Ulm am RKU. Dies bestätigten auch Zahlen des WIdO (Wissenschaftliches Institut der AOK): Demnach haben Patienten, die in Kliniken mit weniger als 45 Hüftimplantationen im Jahr behandelt werden, ein um über 30 Prozent erhöhtes Risiko für Komplikationen als jene, die in Kliniken mit mehr als 200 Fällen operiert werden. „Insofern ist der geschlossene Vertrag ein wichtiger Schritt hin zu höherer Behandlungsqualität und mehr Sicherheit für alle Patienten und weg von der leider immer noch weit verbreiteten Gelegenheitschirurgie bei Hüftoperationen“, so Reichel.
Ebenso entscheidend wie die Operation selbst sei für ihren Erfolg auch, was rundherum geschehe. Ganz wichtig sei es, dass die Patientinnen und Patienten auch vor und nach der Operation gut versorgt werden. Fast 60 Prozent der Hüftendoprothetik-Patienten seien über 70 Jahre alt. „Um deren Sicherheit zu erhöhen, schreibt unser Qualitätsvertrag deshalb unter anderem gezielte Maßnahmen zur Reduzierung von Risiken im Zusammenhang mit Operationen und dem Einsatz von Narkosemitteln verpflichtend vor – eine sogenannte Delir-Prävention“, sagt Johannes Bauernfeind, Vorstandsvorsitzender der AOK Baden-Württemberg.
„Wer eine neue Hüfte braucht, wird dann idealerweise in Verbindung mit Facharztvertrag Orthopädie und unserem spezialisierten Rehabilitationskonzept AOK pro Reha von Anfang bis Ende nahtlos betreut – und das mit höchster Qualität.“ Dies suche in Baden-Württemberg und darüber hinaus seines Gleichen.
Erneute Auszeichnung
27 Ärztinnen und Ärzte von Universitätsklinikum Ulm und RKU – Universitäts- und Rehabilitationskliniken Ulm in Stern-Ärzteliste.
Sie gehören zu den Top-Mediziner*innen in Deutschland: In der
.
„Wir freuen uns über die gute Resonanz des Tutoriums“, sagt Dr. Jörg Winckelmann, Chefarzt Anästhesie im RKU. „Das Tutorium Compact soll künftig wieder fester Bestandteil in der Abteilung Anästhesie im RKU werden und regelmäßig stattfinden.“ Darüber hinaus wünsche man sich auch, dass die Methoden der regionalen Anästhesie langfristig weiter Verbreitung finden.
Anästhesiefortbildung Tutorium Compact
Nach dreijähriger Pause fand im RKU erstmals wieder das Tutorium Compact statt. Bei der Fortbildung lernten die Teilnehmer in Theorie und Praxis alles rund um die periphere Regionalanästhesie – also wie man Patienten genau in der Körperregion betäubt, an der eine Operation ansteht.
 Das regionale Verfahren ist oft schonender als eine Vollnarkose, da nur Nerven oder Nervengruppen betäubt werden müssen. Die Patienten behalten bei der Operation das Bewusstsein oder bekommen nur einen Dämmerschlaf. Im RKU waren zu diesem Kurs Teilnehmer aus acht verschiedenen Kliniken zu Gast – und durchweg zufrieden. Sie konnten nach einem theoretischen Grundlagenteil das erlernte Wissen am nächsten Tag im Operationssaal in der Praxis anwenden und üben. Darüber hinaus gab es einen regen kollegialen Erfahrungsaustausch aller Beteiligten.
Das regionale Verfahren ist oft schonender als eine Vollnarkose, da nur Nerven oder Nervengruppen betäubt werden müssen. Die Patienten behalten bei der Operation das Bewusstsein oder bekommen nur einen Dämmerschlaf. Im RKU waren zu diesem Kurs Teilnehmer aus acht verschiedenen Kliniken zu Gast – und durchweg zufrieden. Sie konnten nach einem theoretischen Grundlagenteil das erlernte Wissen am nächsten Tag im Operationssaal in der Praxis anwenden und üben. Darüber hinaus gab es einen regen kollegialen Erfahrungsaustausch aller Beteiligten.
„Wir freuen uns über die gute Resonanz des Tutoriums“, sagt Dr. Jörg Winckelmann, Chefarzt Anästhesie im RKU. „Das Tutorium Compact soll künftig wieder fester Bestandteil in der Abteilung Anästhesie im RKU werden und regelmäßig stattfinden.“ Darüber hinaus wünsche man sich auch, dass die Methoden der regionalen Anästhesie langfristig weiter Verbreitung finden.
Eine Projektgruppe sorgt für mehr Sensibilisierung und Aufklärung

Ein Delir ist ein häufig auftretendes, komplexes Krankheitsbild bei stationären Patient*innen – oftmals wird es jedoch nicht als solches erkannt. Um dem entgegenzuwirken und für die Erkrankung ein stärkeres Bewusstsein bei den Mitarbeitenden zu schaffen, wurde am Universitätsklinikum Ulm (UKU) 2023 eine eigene Projektgruppe ins Leben gerufen, an der das RKU beteiligt ist. Anlässlich des World Delirium Awareness Days am 13. März veranstaltete diese ein Symposium für alle Interessierten.
Als „Delir” wird im Allgemeinen eine plötzlich auftretende, akute Wesensänderung im Rahmen einer schweren Akuterkrankung bezeichnet. Die Krankheit tritt bei stationären Patient*innen in der Klinik sowie in Pflegeeinrichtungen sehr häufig auf. „Das Erscheinungsbild eines Delirs ist vielfältig, es reicht von Apathie und Schläfrigkeit bis hin zu Unruhe, Aggressivität und Halluzinationen, erklärt Dr. Lena Schulte-Kemna, Oberärztin an der Klinik für Innere Medizin I am UKU.
Zudem bestehen häufig Störungen der Orientierung und des Gedächtnisses. Unterschiedliche Ursachen können dabei ein Delir auslösen, darunter Infektionen, Operationen oder eine intensivmedizinische Behandlung. Besonders häufig sind außerdem ältere Menschen (> 65 Jahre) sowie Personen mit einer Demenz betroffen, prinzipiell kann jeder Mensch in jeder Lebensphase ein Delir entwickeln.
Obwohl das Delir kein seltenes Krankheitsbild ist, werden die Symptome oftmals nicht schnell genug mit der Erkrankung in Verbindung gebracht. Unentdeckt und unbehandelt kann ein Delir u.a. den Krankenhausaufenthalt verlängern, das Demenzrisiko erhöhen und sich generell lebensbedrohlich auswirken. Deshalb ist es wichtig, bereits früh Risikopatient*innen zu identifizieren und vorbeugende Maßnahmen einzuleiten.
Aus diesem Grund wurde im vergangenen Jahr am Universitätsklinikum Ulm die Projektgruppe Delir gegründet. Diese ist ein Zusammenschluss von ärztlichen und pflegerischen Mitarbeitenden des UKU, der RKU – Universitäts- und Rehabilitationskliniken Ulm gGmbH und der Agaplesion Bethesda Klinik Ulm. Organisatorische Unterstützung erhält die Gruppe von Mitarbeitenden des Qualitätsmanagements.
Ziel des Leuchtturmprojekts ist es, bei allen an der Krankenversorgung Mitwirkenden (Pflege, Ärztinnen und Ärzte, Physiotherapie u.v.a.) die Vorbeugung, Erkennung und Behandlung von Patient*innen mit einem Delir nachhaltig zu verbessern. „Es ist mir und der gesamten Projektgruppe ein großes Anliegen, bei allen Berufsgruppen ein stärkeres Bewusstsein für das häufig zu wenig beachtete, komplexe Krankheitsbild Delir zu entwickeln und darüber hinaus die möglichen Präventionsmaßnahmen und Behandlungsmöglichkeiten zu etablieren und verlässlich durchzuführen”, verdeutlicht Prof. Dr. Eberhard Barth, Oberarzt an der Klinik für Anästhesiologie und Intensivmedizin am UKU, der an der Entstehung des Projekts maßgeblich beteiligt ist.
Die Basis für die Vernetzung der verschiedenen Fachabteilungen innerhalb des UKU – in enger Kooperation mit dem RKU und der Agaplesion Bethesda Klinik Ulm – wurde mit der Gründung der Projektgruppe bereits geschaffen. In weiteren Schritten sollen sukzessiv auch ambulante Leitungserbringer, wie niedergelassene Ärztinnen und Ärzte, ambulante Pflegedienste sowie Pflegeheime, in das Projekt eingebunden werden. So kann die Versorgung der Patient*innen an der Schnittstelle zwischen dem stationären und ambulanten Bereich optimiert werden.
„Im Laufe dieses Jahres möchten wir zudem Lehrgänge und Intensivseminare für alle Mitarbeitenden in der Patientenversorgung anbieten und durchführen, um diese für die Betreuung von Delir-Patientinnen und -patienten bestmöglich zu qualifizieren. Denn nur durch die enge Zusammenarbeit aller Berufsgruppen und mit Hilfe aktueller Behandlungspfade können wir eine effektive Risikoreduktion sowie die Verbesserung von Behandlungsergebnissen bei unseren Patientinnen und Patienten erreichen“, so Dr. Margarete Reiter, Pflegedienstleitung am UKU und ebenfalls an dem Leuchtturmprojekt beteiligt.
Darüber hinaus veranstaltete die Projektgruppe anlässlich des World Delirium Awareness Days am 13. März erstmals in diesem Jahr ein Symposium für das Fach- und Laienpublikum am Universitätsklinikum Ulm, um über das Krankheitsbild aufzuklären.
In verschiedenen Vorträgen informierten die Referent*innen die rund 100 Anwesenden zu Themen wie Delir auf der Intensivstation, Delirprävention durch Angehörige oder Delir in der Geriatrie. Darüber hinaus erhielten die Teilnehmenden anhand von (bildlichen sowie audio-visuellen) Fallvorstellungen auch einen direkten Eindruck von dem Krankheitsbild, konnten Fragen stellen und sich untereinander sowie mit den Referent*innen austauschen.
(Quelle: UKU)

Zum 50. Geburtstag von ratiopharm hat der Mutterkonzern Teva 2.000 Euro an die Fördergemeinschaft für das Querschnittgelähmtenzentrum des RKU e. V.(FGQZ) gespendet. Insgesamt gingen 50.000 Euro an zehn gemeinnützige Vereine.
Die Fördergemeinschaft wurde bereits im vergangenen Jahr von Mitarbeiterinnen und Mitarbeitern* nominiert und von einer Teva-Jury ausgewählt. Ein öffentliches Online-Voting hat schließlich über die Höhe der Spendensumme entschieden. Fast 10.000 Menschen aus ganz Deutschland haben sich an diesem Voting beteiligt.
„Wir bedanken uns ganz herzlich bei allen, die abgestimmt haben und natürlich bei ratiopharm für diese tolle Aktion und die Spende“, freute sich Dr. Yorck-Bernhard Kalke, Vorsitzender der FGQZ und Sektionsleiter des Querschnittgelähmtenzentrums am RKU.
„Die FGQZ wurde ja gegründet, um möglichst vielen betroffenen querschnittgelähmten Menschen in Ulm und weit um Ulm herum eine Anlaufstelle zu geben und sie bei der sozialen Rehabilitation und Integration finanziell zu unterstützen.“
Den Spendenscheck für die FGQZ, höchstpersönlich überbracht von Teva-Finanzvorstand Thomas Schlenker und Teva-Kommunikationschef Peter Wunner, nahmen FGQZ-Vorsitzender Dr. Yorck-Bernhard Kalke, Sektionsleiter des Querschnittgelähmtenzentrums am RKU, und Hans-Peter Thomas, Patientenfürsprecher und Peer-Wegbegleiter am RKU, entgegen.
Exzellente Arthroseforschung
Dr. Jana Riegger-Koch, Biologin an der Orthopädischen Universitätsklinik am RKU, hat den Forschungspreis ExzellenziaUlm für exzellente Nachwuchswissenschaftlerinnen der Universität Ulm erhalten. Die Preisübergabe fand im Rahmen des Dies Academicus der Universität Ulm statt.

Dr. Jana Riegger-Koch ist Biologin und leitet seit 2020 eine eigene Nachwuchsgruppe in der Sektion Biochemie der Gelenks- und Bindegewebserkrankungen an der Ulmer Universitätsklinik für Orthopädie. Im Fokus ihrer Forschung steht die Arthrose – die weltweit am häufigsten auftretende Gelenkerkrankung.
Dabei ist die sogenannte posttraumatische Arthrose, die nach Gelenkverletzungen bereits sehr früh und oft bei sportlich aktiven Personen auftreten kann, Riegger-Kochs „Steckenpferd“. Sie versucht, die zugrundeliegenden Prozesse, die zur unwiderruflichen Degeneration des Gelenkknorpels führen, aufzuklären und neue therapeutische Strategien dagegen zu entwickeln.
Die 36-jährige Wissenschaftlerin hat an der Universität Ulm studiert und promoviert und wird durch das Margarete von Wrangell-Programm des Landes bei ihrem Habilitationsvorhaben unterstützt. Der Forschungspreis ExzellenziaUlm ist mit 5000 Euro dotiert.
Text: Universität Ulm
RKU-Pflegefachkraft Simone Hagemann war Finalistin beim Queen Silvia Nursing Award
Mit ihrer pfiffigen Idee von kurzen Pflegevideos hat es Simone Hagemann, Pflegefachkraft im RKU, unter die besten sechs Finalisten beim Queen Silvia Nursing Award 2023 geschafft. Ihre selbst erstellten Kurzvideos ermöglichen Pflegekräften auf Station einen schnellen Überblick in wiederkehrende Pflegemaßnahmen – im Klinikalltag eine nachhaltige Hilfe für neue wie auch erfahrene Pflegefachpersonen. Im Dezember durfte sie ihre Idee in Berlin vorstellen.

Wie lege ich nochmal einen Verband an? Wie lagere ich doch gleich den Patienten richtig? Der Klinikalltag lässt manchmal keine Zeit, sein Basis- oder Fachwissen kurzfristig aufzufrischen. Simone Hagemann, Pflegefachkraft im RKU, hat diese Erfahrung schon öfter gemacht. Zusammen mit rund 50 Kolleginnen und Kollegen aus 15 Nationen arbeitet sie auf einer Station im Querschnittgelähmtenzentrum des RKU und ist dort als Pflegeexpertin für Stoma, Kontinenz und Wunde im Einsatz.
„Ich habe mir überlegt, wie denn jeder das gleiche Wissens-Niveau erreichen kann, bei alltäglichen praktischen Pflegetätigkeiten wie zum Beispiel einen Stumpf zu wickeln“, schildert die 36-Jährige. So entstand die Idee, kurze Videos zu drehen, in dem allgemein praktisch-pflegerische Tätigkeiten, aber auch spezielle Anleitungen für den Querschnitt gezeigt werden.
Mittlerweile hat Simone Hagemann über 70 meist zwei- bis dreiminütige Videos mit dem Handy gedreht, mit einer App bearbeitet und auf einer Online-Plattform gesammelt. Als Statisten sind Kolleginnen und Kollegen von der Querschnitt-Station zu sehen, keine Patienten.
„Die Videos haben wir an die bestehenden Leitlinien angepasst, damit inhaltlich auch alles richtig ist“, erklärt die Pflegefachkraft. Mit jedem weiteren Video habe sie gelernt, wie man etwas bildlich veranschaulicht, es sollte nicht viel Sprache oder Text vorkommen, das Praktische stand im Mittelpunkt. Die QR-Codes, unter denen man die Videos per Handy aufrufen kann, hängen nach Themen sortiert und für alle Kollegen zugänglich an einer Wand im Stationszimmer.
„Die Videos sind einfach gehalten und kommen gut an“, sagt Simone Hagemann, „auch von erfahrenen Kollegen werden sie gerne genutzt. Außerdem sind sie bei der Einarbeitung neuer Kollegen und auf unserer Ausbildungsstation in Gebrauch.“
Schnell sprachen sich die Videos herum. Zwei wissenschaftliche Mitarbeiterinnen aus der Pflegedirektion ermutigten schließlich Simone Hagemann, sich beim Queen Silvia Nursing Award (QSNA) zu bewerben: Jährlich können hierbei Pflegefachkräfte in Deutschland ihre Ideen zur Verbesserung der Pflege und des Gesundheitswesens für ältere und dementiell veränderte Menschen einreichen.
Über 200 Ideen kamen im vergangenen Jahr zusammen, die fünf besten standen bald fest. Simone Hagemann kam durch eine Facebook-Abstimmung unter die besten sechs Finalisten und durfte im Dezember nach Berlin fahren und dort ihre Idee präsentieren. Um den Bezug zum Thema Querschnitt herzustellen, argumentierte Simone Hagemann in ihrer Bewerbung, dass in Querschnittgelähmtenzentren neben überwiegend jungen Menschen mit traumatischen Verletzungen mittlerweile auch zunehmend ältere Menschen mit zusätzlichen Erkrankungen behandelt werden.

„Ich war schon sehr stolz und vor allem meinen Kollegen dankbar, die mich bei den Videos unterstützt haben“, sagt Simone Hagemann im Rückblick. Zum ersten Platz hat es in Berlin letztlich nicht gereicht. Die Videos sind nachhaltig und werden weiterhin im RKU genutzt werden. Andere Kliniken hätten auch schon Interesse an den Videos gezeigt.
„Wir sind immer stolz darauf, wenn Mitarbeiter wie Frau Hagemann mit ihren Ideen dazu beitragen, die Pflege zu verbessern“, freut sich RKU-Geschäftsführer Sadik Taştan. Solch persönliches Engagement sei nicht selbstverständlich, loben auch die RKU-Pflegedirektorinnen Helene Maucher und Catharina Bothner: „Letztendlich geht es darum, die Patientenversorgung zu verbessern und für die Mitarbeiter gute Lernbedingungen zur Verfügung zu stellen, und zwar in dem Moment, in dem sie das Wissen brauchen.“
Die besten Kliniken Deutschlands: RKU und UKU belegen Platz 14
Focus „Klinikliste 2024“ bestätigt erneut ausgezeichnete Patientenversorgung an den RKU – Universitäts- und Rehabilitationskliniken Ulm und dem Universitätsklinikum Ulm
Im aktuellen Ranking des Magazins FOCUS werden RKU – Universitäts- und Rehabilitationskliniken Ulm gemeinsam mit dem Universitätsklinikum Ulm (UKU) deutschlandweit auf Platz 14 gelistet. Insgesamt vergleicht FOCUS deutschlandweit über 1.600 Kliniken. Das größte unabhängige Krankenhaus-Ranking dient damit als Informationsquelle für Patient*innen, deren Angehörige sowie Ärztinnen und Ärzte, um sich in der Vielfalt der Kliniklandschaft besser orientieren zu können.
„Die erstmalige Platzierung in den TOP 15 des FOCUS Rankings freut uns sehr und bestätigt unsere kontinuierlichen Bestrebungen, die Patientenversorgung an UKU und RKU immer weiter zu verbessern. Mein ausdrücklicher Dank gilt allen Mitarbeiterinnen und Mitarbeitern, die dieses sehr gute Ergebnis ermöglicht haben und jeden Tag dazu beitragen, dass wir unseren Patientinnen und Patienten universitärere Spitzenmedizin auf höchstem Niveau bieten können“, sagt Professor Udo X. Kaisers, Leitender Ärztlicher Direktor und Vorstandsvorsitzender des UKU.
Die Platzierung einer Klinik im Ranking der Top-100-Krankenhäuser richtet sich nach der Anzahl seiner Auszeichnungen für Fachabteilungen und danach, wie viele FOCUS-TOP-Mediziner*innen in der Klinik tätig sind. Im aktuellen Ranking listet das Nachrichtenmagazin insgesamt 19 Kliniken an UKU und RKU in 50 von 60 möglichen Behandlungsschwerpunkten als besonders empfehlenswert. Das RKU ist zum wiederholten Mal mit insgesamt sechs ausgezeichneten Bereichen an der Klinik für Neurologie und der Klinik für Orthopädie vertreten. „Wir freuen uns ein weiteres Mal über diese Auszeichnung für eine hervorragende Arbeit innerhalb der Orthopädie und Neurologie“, sagt RKU-Geschäftsführer Sadik Taştan und ergänzt: „Am RKU sind wir stolz darauf, mit unserer universitären Spitzenmedizin zu diesem guten Gesamtergebnis beizutragen.“
Klinikranking
Für das Klinikranking wertet das Rechercheinstitut FactField über 50 verschiedene Quellen aus. So fließen die strukturierten Qualitätsberichte der Krankenhäuser in die Auswertung ein. Darin sind unter anderem Leistungsdaten, Informationen zur technischen Ausstattung sowie über Zertifikate von Fachgesellschaften dokumentiert. Des Weiteren ist dadurch die Teilnahme an Qualitätsinitiativen belegt. Zudem geben verschiedene Spezialist*innen aus jeder Klinik (Qualitätsmanager*innen, Pflegedirektion, Ärztliche Direktor*innen) über umfangreiche Fragebögen eine Selbstauskunft ab. Schließlich fließen die Expertenempfehlungen von mehr als 15.000 niedergelassenen Ärzt*innen, Klinikärzt*innen und anderen Krankenhäusern sowie die Patientenzufriedenheit mit ein. Am Ende der Recherche erhält jede Fachklinik null bis einen Punkt für insgesamt fünf Empfehlungskriterien, die mit unterschiedlicher Gewichtung in den Gesamtscore einfließen. Am stärksten wiegt der Medizin-Score als Maßstab für die medizinische Qualität.
Die FOCUS-Redaktion empfiehlt die folgenden Behandlungsschwerpunkte:
Orthopädische Universitätsklinik, RKU – Universitäts- und Rehabilitationskliniken (Prof. Dr. H. Reichel)
>Hüftchirurgie
>Knochenkrebs
>Sportmedizin & -orthopädie
Neurologische Universitätsklinik, RKU – Universitäts- und Rehabilitationskliniken ( Dr. A. C. Ludolph)
>Demenzen
>Multiple Sklerose
>Parkinson
Ulmer Forscher von Gesellschaft für Deutsche Neurologie ausgezeichnet

Der Ulmer Neurologie-Forscher Prof. Dr. Heiko Braak hat den Ehrenpreis für sein Lebenswerk von der Deutschen Gesellschaft für Neurologie (DGN) erhalten. Beim Kongress in Berlin wurde der 86-Jährige vergangene Woche ausgezeichnet. Prof. Braak hat unter anderem die nach ihm benannten Braak-Stadien definiert, nach denen sich der Krankheitsverlauf neurodegenerativer Erkrankungen anhand typischer Veränderungen im Gehirn einteilen lässt.
Prof. Heiko Braak gilt seit vielen Jahrzehnten national und international als herausragender Experte der Neuroanatomie. Seine systematische Erforschung der Anatomie, Architektonik sowie von Pathologien des menschlichen Nervensystems wird weltweit hochgeschätzt. Wissenschaftlicher Schwerpunkt des Forschers waren von Beginn an neurodegenerative Erkrankungen, insbesondere der Morbus Alzheimer, Morbus Parkinson sowie die Amyotrophe Lateralsklerose (ALS).
Prof. Braaks detaillierte Untersuchungen zum Verlauf, zu den Schäden und deren Verteilungsmustern bei diesen neurodegenerativen Erkrankungen sind heute aktueller denn je. Er zählt zu den meistzitierten Neurowissenschaftlern weltweit.
Mit der Erforschung der Ausbreitungsmechanismen der zerebralen Neurodegeneration bei Alzheimer, Parkinson und ALS hat Prof. Braak Geschichte geschrieben; er ist der Begründer und Namensgeber der international verwendeten Braak-Stadien.
In unermüdlichem Einsatz und mit weitem Methodenspektrum einschließlich selbst entwickelter Techniken erkannte er, dass der Nervenzelluntergang bei diesen Erkrankungen in definierten Ausbreitungswegen langsam, aber stetig fortschreitet und die typischen klinischen Symptome oft erst viele Jahre nach Beginn der Neurodegeneration auftreten. Für die ALS charakterisierte er typische Schädigungsmuster im zentralen Nervensystem und definierte vier neuropathologische Stadien.
„Prof. Braak hat mit seinen Forschungen maßgeblich zum Verständnis dieser Erkrankungen beigetragen und wesentliche Entwicklungsimpulse für künftige Therapieansätze gegeben“, würdigte Prof. Dr. Albert C. Ludolph, Ärztlicher Direktor der Neurologischen Universitätsklinik am RKU, den Wissenschaftler.
Er hatte Prof. Braak, der zunächst als Gastprofessor an der Universitätsklinik für Neurologie arbeitete, angeboten, auch über seinen Ruhestand hinaus weiter in einem seiner Institute zu forschen. Nach wir vor sind der 86-jährige Braak und seine ebenfalls in der Forschung tätige Frau Dr. Kelly Del Tredici-Braak als Senior Scientists für Klinische Neuroanatomie an der Neurologischen Universitätsklinik Ulm tätig.
Gemeinsame Expertise, modernste Technologien

In den meisten Fällen sind es Zufallsbefunde, welche die Patient*innen von PD Dr. Kornelia Kreiser und Prof. Dr. Thomas Kapapa in ihre Neurovaskuläre Sprechstunde führen. Denn das tückische an den dort behandelten neurovaskulären Krankheitsbildern wie z.B. Aneurysmen ist, dass Betroffene diese häufig lange nicht bemerken.
Werden sie doch entdeckt, finden die Chefärztin der Abteilung für Radiologie und Neuroradiologie an den RKU – Universitäts- und Rehabilitationskliniken Ulm und der Leitende Oberarzt in der Klinik für Neurochirurgie am Universitätsklinikum Ulm (UKU) in ihrer Sprechstunde individuelle und auf die jeweilige Person abgestimmte Therapien. Besonders wichtig ist ihnen dabei, das persönliche Risikoprofil und den Umgang der Patient*innen selbst mit ihrer Diagnose zu berücksichtigen.
Neurovaskuläre Erkrankungen betreffen die Blutgefäße von Gehirn und Rückenmark, wobei zum einen akute Formen wie Hirninfarkte oder -blutungen, vorkommen. Die Ursache dafür sind aber auch chronische Formen wie Aneurysmen, Gefäßfisteln und Gefäßmalformationen. Aneurysmen sind bläschenähnliche Ausweitungen der Arterien des Gehirns, die lebensbedrohliche Blutungen auslösen, wenn sie platzen.
In der gemeinsamen interdisziplinären Sprechstunde werden Menschen beraten, die mit einem Zufallsbefund konfrontiert sind oder bereits eine Hirnblutung hatten. „Eine Hirnblutung oder ein Schlaganfall müssen sehr schnell versorgt werden – hier zählt jede Sekunde.
Anders sieht es zum Beispiel bei einem Aneurysma aus, mit dem viele Menschen jahrelang leben – ohne überhaupt zu bemerken, dass etwas nicht stimmt“, erklärt Prof. Thomas Kapapa. „Die neurovaskulären Erkrankungen, die wir behandeln, werden häufig erst bei einer Untersuchung – z.B. einem CT oder MRT – aufgrund eines anderen Problems zufällig entdeckt. Betroffene können dann unsere Sprechstunde aufsuchen, in der wir gemeinsam die verschiedenen Therapien besprechen und entscheiden, ob eine Behandlung notwendig ist und wenn ja, welche die beste Option für die jeweilige Patientin oder den jeweiligen Patienten darstellt“, ergänzt PD Dr. Kornelia Kreiser.
Die Vorteile der gemeinsamen Sprechstunde stehen für sich: denn die Beratung der Patient*innen erfolgt durch zwei ausgewiesene Expert*innen verschiedener Fachrichtungen, die die jeweilige Erkrankung folglich auch aus zwei verschiedenen Blickwinkeln betrachten können. Denn nicht bei allen neurovaskulären Erkrankungen ist eine Operation am Kopf notwendig oder ein Verschluss mittels Katheter über den Gefäßweg sinnvoll.
So führt die Neuroradiologin PD Dr. Kornelia Kreiser endovaskuläre Eingriffe durch, die zu den minimalinvasiven Methoden gehören. Hierbei werden erkrankte Gefäße von innen behandelt, indem ein dünner Katheter am Handgelenk oder an der Leiste in die Arterie eingeführt wird.
Von dort wird der Katheter bis an die erkrankte Stelle im Kopf vorgeschoben, um ein Aneurysma beispielsweise mit kleinen Platinspiralen zu verschließen („Coiling“). „Solche endovaskulären Eingriffe haben den Vorteil, dass sie im Vergleich zu einer offenen Operation weniger belastend sind und ein geringeres Infektionsrisiko bergen, was zu kürzeren Klinikaufenthalten und Regenerationszeiten führt“, betont PD Dr. Kornelia Kreiser.
Kommt eine endovaskuläre Behandlung nicht infrage, übernimmt der Neurochirurg Prof. Thomas Kapapa. Bei einem operativen Eingriff öffnet er minimalinvasiv den Schädel und legt mikrochirurgisch das Blutgefäß frei, an dem sich die erkrankte Stelle befindet. Im Falle eines Aneurysmas wird dieses mit einem kleinen Metall-Clip abgeklemmt. Dieses Verfahren nennt sich deshalb „Clipping“.
Bei der Entscheidung für oder gegen eine bestimmte Behandlung orientieren sich die Expert*innen an drei ausschlaggebenden Stützen: dem persönlichen Risikoprofil, der individuellen Pathologie der Erkrankung und dem Umgang der Patient*innen selbst mit der Diagnose. Beim persönlichen Risikoprofil betrachten die beiden Expert*innen, wie hoch die Wahrscheinlichkeit ist, dass beispielsweise ein Aneurysma platzt. Dies ist etwa bei krankhaft erhöhtem Blutdruck der Fall oder bei bekannter aneurysmatischer Hirnblutung in der Verwandtschaft, was die Dringlichkeit einer Behandlung erhöht.
Auch die individuelle Pathologie, also die Konfiguration, Größe und Verortung der Erkrankung oder Malformation ist entscheidend für die Wahl einer Behandlungsmethode. „Nicht zuletzt ist für uns aber auch wichtig, wie die Patientinnen und Patienten selbst mit dem Befund umgehen. Es gibt Menschen, die sehr gut mit einer solchen Diagnose zurechtkommen. Andere dagegen werden regelrecht aus dem Leben geworfen und können nachts nicht mehr ruhig schlafen. Der Grad der persönlichen Belastung spielt daher auch eine große Rolle bei unserer Entscheidung für den weiteren Beratungs- und Behandlungsverlauf“, sagt Prof. Kapapa.
Ist diese Entscheidung gefallen, erwarten die Patient*innen in den Räumlichkeiten am UKU und RKU modernste technische Geräte. Dazu gehört ein hochmoderner Hybrid-OP-Saal, der Bildgebung und Chirurgie miteinander verbindet. Denn vor allem bei komplexen Operationen ist die bildgebende Kontrolle einer kontrastmittelgestützten Gefäßdarstellung (Angiographie) bereits während der Operation sinnvoll, um beispielsweise ein unvollständig geclipptes Aneurysma zu erkennen.
Außerdem stehen an beiden Standorten, UKU und RKU, sogenannte biplane Angiographie-Anlagen zur Verfügung, die selbst winzigste Gefäßstrukturen hochauflösend darstellen können und so eine sichere und schonende minimalinvasive Behandlung ermöglichen.
(Quelle: Uniklinikum Ulm)
Mit Robotik früh mobil werden in der Phase B
Nach einem Schlaganfall oder einem Schädel-Hirn-Trauma wieder mobil werden: Auf der neuen Station der RKU – Universitäts- und Rehabilitationskliniken Ulm werden Patientinnen und Patienten* zusätzlich mit modernen Robotik-gestützten Therapiekonzepten behandelt und mobilisiert.
Die neurologische Frührehabilitation der Phase B hilft dabei, verlorene Funktionen wiederzuerlangen und bereit zu werden für weitere Rehabilitationsphasen. Mit dem Umbau der neuen Räumlichkeiten wurde 2021 begonnen, in Betrieb genommen wurde die Station, auf der insgesamt 26 Betten Verfügung stehen, im April 2023 – und jetzt offiziell eröffnet.

Mit jährlich über 1300 Schlaganfall-Patienten ist das RKU eines der größten Schlaganfall-Zentren in der Region und trägt das Güte-Siegel einer überregionalen Stroke-Unit. Patienten werden nach einem solchen Ereignis oder einer anderen schweren Erkrankung des zentralen oder peripheren Nervensystems zunächst akutmedizinisch zum Beispiel auf der Stroke-Unit, der Schlaganfall-Einheit des RKU behandelt. Nach dieser ersten Versorgung, der so genannten Phase A, ist eine zeitnah beginnende Rehabilitationsmaßnahme für den Patienten unumgänglich.
Hier setzt die so genannte Phase B der Frührehabilitation an. Sie kombiniert akutmedizinische und rehabilitative Behandlungsansätze und bereitet die Patienten auf die weiterführenden Rehabilitationsmaßnahmen (Phase C und D) vor. Unter anderem soll sie den Bewusstseinszustand, die Kooperationsfähigkeit, Antrieb und Mobilität der Patienten verbessern. Dies beginnt zunächst mit der Herstellung der Wachheit und Wahrnehmung der Patienten und geht weiter mit der schrittweisen Mobilisation und Muskelkräftigung sowie der Verbesserung der Kommunikationsfähigkeit und des Schluckens.
Auf der neuen Station des RKU arbeiten Ärzte, Pflegekräfte und Therapeuten in einem interprofessionellen Team eng zusammen und begleiten den Genesungsprozess der Patienten. Dabei können sie neben neurologischen Behandlungskonzepten wie Bobath, Affolter, Schluck- und Sprechtherapie sowie neuropsychologischer Therapie auch auf moderne Robotik-gestützte Pflege- und Therapiekonzepte zurückgreifen.
Ein Beispiel dafür ist der Vemotion-Roboter: Er wird direkt an das Patientenbett angebracht, der Patient kann darin stufenlos vertikalisiert werden und erhält frühzeitig eine robotergestützte Beinbewegungstherapie.
Ist der Patient schon mobiler, steht ein weiteres Trainingsgerät für die Gangtherapie im freien Raum zur Verfügung: Es ermöglicht Patienten ein sicheres Geh- und Gleichgewichtstraining durchzuführen und entlastet gleichzeitig die Therapeuten, das Körpergewicht und die Körperhaltung der Patienten selbst unterstützen zu müssen.
Insgesamt stehen auf der Station 26 Betten für schwerstkranke Patienten zur Verfügung. Mit dem Umbau der neuen Station P wurde bereits im Jahr 2021 begonnen; im April 2023 wurde die Station in Betrieb genommen. Die Kosten für den Umbau belaufen sich auf rund 5,8 Millionen Euro.
13. Ulmer Veranstaltung zum Tag der Epilepsie
Ich krieg‘ gleich ‘nen Anfall
Plötzliche Zuckungen, Missempfindungen, Ohnmachtsanfälle: Epilepsien gehören zu den häufigsten neurologischen Erkrankungen mit vielfältigen Erscheinungsbildern. Für Interessierte, Betroffene und Angehörige findet am Mittwoch, 18. Oktober 2023 eine kostenlose Informationsveranstaltung zum Thema „Epilepsie – Im Wandel der Zeit“ im Hörsaal der RKU statt.
„Bei einem epileptischen Anfall sind Hirnregionen übermäßig aktiv und geben zu viele Signale ab“, sagt PD Dr. Jan Wagner, Neurologe und Leiter des Epilepsiezentrums in den RKU – Universitäts- und Rehabilitationskliniken Ulm. „Es kann zu Zuckungen einzelner Körperteile kommen, die für die Betroffenen gefährlich werden können.“
Epilepsien treten in jedem Alter auf. Fast 10 Prozent der Menschen erleiden im Verlauf ihres Lebens einen, meist einmaligen, epileptischen Anfall ohne weitere Folgen. Hiervon entwickelt etwa jeder 10. eine Epilepsie, so dass statistisch gesehen ca. 0,5 bis ein Prozent der Bevölkerung unter einer Epilepsie leiden – das betrifft in Deutschland etwa 600.000 Menschen. Zwischen den Anfällen haben die Betroffenen meist keine Beschwerden – mitunter begleitet sie aber die ständige Sorge, einen neuen Anfall zu erleiden.
Die Anfälle können auch als Zeichen von Entzündungen im Gehirn auftreten, beispielsweise bei Infektionen mit Viren oder Bakterien (Meningitis, Enzephalitis) oder bei seltenen Autoimmunkrankheiten des Gehirns, auch nach einem Schlaganfall. Hier ist es wichtig, den Auslöser schnell zu finden und zu behandeln. Diagnostiziert wird eine Epilepsie mittels verschiedener Verfahren, zum Beispiel mit einem EEG, einem Elektroenzephalogramm, das die Hirnströme misst und Auskunft gibt, wie aktiv das Gehirn ist.
„Bei der Therapie von Epilepsien gibt es verschiedene Behandlungsmöglichkeiten“, erklärt PD Dr. Wagner. „Dazu gehören Medikamente, aber auch operative Möglichkeiten oder Stimulationsverfahren, die die Überaktivität der Nervenzellen hemmen sollen.“
Bei einer Informationsveranstaltung am Mittwoch, 18. Oktober 2023, informieren PD Dr. Jan Wagner und sein Team vom Epilepsiezentrum am RKU über neue Entwicklungen im Bereich der Epileptologie. Interessierte können im Anschluss an die Veranstaltung auch die im April 2023 neu eröffnete Epilepsie-Station des RKU besuchen.
Die Veranstaltung beginnt um 17 Uhr im Hörsaal des RKU, Oberer Eselsberg 45, 89081 Ulm. Eintritt, Imbiss und Getränke sind frei.
Vernetzung und Kooperation mit Pflegeschule in Namibia angestoßen

Mit dem Ziel, eine Kooperation anzustoßen, sind Entscheidungsträger der RKU – Universitäts- und Rehabilitationskliniken Ulm gGmbH im Oktober 2022 nach Namibia gereist und haben dort unter anderem eine Pflegeschule besucht. Jetzt erfolgt der Gegenbesuch aus dem südwestafrikanischen Land. Die Delegation aus Windhoek nimmt auch am Pflegemanagementkongress in Neu-Ulm teil.
Im Oktober 2022 war eine Delegation des RKU Ulm unter Führung des Vereins Support Ulm/Neu-Ulm e.V. nach Namibia gereist. Dort besuchten die Gäste das Welwitchia Health Training Centre (WHTC), eine private Hochschule. Gemeinsam mit der damaligen Rektorin Prof. Scholastika Iipinge sahen sich die Besucherinnen und Besucher das Schulhaus an sowie die Trainingsräume, in denen die Studenten praktisch unterrichtet werden. Ziel war es, eine Kooperation des RKU mit der dortigen Pflegeschule dort anzustoßen.
„Neben unserer bereits bestehenden Zusammenarbeit mit einer kroatischen Pflegeschule und einer US-Klinik im Zuge der Magnet4Europe-Studie wollen wir uns weiter vernetzen“, sagt RKU-Pflegedirektorin Helene Maucher. Michaela Hansen, Schulleiterin Gesundheits- und Krankenpflegehilfe an der Pflegefachschule des RKU, ergänzt: „Der gegenseitige Austausch und die Vernetzung mit Namibia würde eine Win-win-Situation für beide Pflegeschulen darstellen.“
Knapp ein Jahr später besucht nun eine vierköpfige Delegation aus Namibia Deutschland. Für die Gäste unter Leitung des neuen WHTC-Rektors Dr. Andreas Mwoombola ist nicht nur der Einblick in ein deutsches Krankenhaus, das hiesige Pflegesystem und die Pflegeausbildung interessant. Im RKU sehen die Gäste unter anderem das Apheresezentrum, die Stroke-Unit und den Querschnitt-Bereich an und werden über die Bereiche Robotik und die digitale Patientenakte im RKU informiert. Ebenso nehmen sie am Pflegemanagementkongress teil, der in Kooperation des RKU mit der Hochschule Neu-Ulm stattfindet.
„Wir versprechen uns durch die Vernetzung mit einer weiteren Pflegeschule nicht nur eine Horizonterweiterung“, sagt Sadik Taştan, Geschäftsführer des RKU. „Auf lange Sicht kann ein Austausch von Multiplikatoren die Pflegeschulen bereichern und noch mehr an Attraktivität gewinnen lassen.“
Der Start zum regelhaften Austausch zwischen Pflegeschülern der beiden Pflegeschulen aus Deutschland und Namibia ist ab 2024 geplant und erfolgt jährlich im gegenseitigen Wechsel.
Über das Welwitchia Health Training Centre (WHTC):
Das Welwitchia Health Training Centre (WHTC) ist eine private Hochschule in Namibia. Sie wurde 2013 gegründet und legt ihren Schwerpunkt auf die Ausbildung im medizinischen Bereich. Studierende und Schüler können dort unter anderem ihren Bachelor in Gesundheitswissenschaften ab-schließen oder eine Ausbildung zur Pflegefachkraft machen.
Die Schule ist direkt an das Lady Pohamba Krankenhaus angeschlossen, eine 2018 eröffnete hochmoderne Privat-Klinik, benannt nach einer ehemaligen namibischen Präsidentengattin. Ein weiterer Standort der Pflegeschule liegt im 400 Kilometer entfernten Walvis Bay, direkt an der Atlantikküste. Insgesamt lernen an den Standorten über 3000 Schüler und Studierende, die Pflegenden übernehmen dabei viele ärztliche Tätigkeiten.
Wie Exzellenzentwicklung in der Pflege und
Gesundheitsversorgung aussehen kann
Ulm, 19. September 2023. Der 5. Ulmer/Neu-Ulmer Pflegemanagementkongress findet von Donnerstag, 21., bis Freitag, 22. September 2023, erstmals in Kooperation mit der Hochschule Neu-Ulm statt. Pflege-Expertinnen und Pflege-Experten* aus aller Welt treffen sich zum Austausch über die neuesten Entwicklungen in der Pflege und Gesundheitsversorgung.
„Von den Besten lernen“ ist auch 2023 das Motto des 5. Pflegemanagementkongresses. Erstmals findet die Veranstaltung, die von den RKU – Universitäts- und Rehabilitationskliniken Ulm sowie der Hochschule Neu-Ulm (HNU) ausgetragen wird, in den Räumlichkeiten der Hochschule Neu-Ulm statt. Nach dem erfolgreichen Start 2015 wird sich der Kongress wieder aktuellen Themen der Pflege und Gesundheitsversorgung widmen: Transformationale Führung, Digitalisierung, Autonomie der Pflege ebenso wie die Ambulantisierung und die Auswirkungen des demographischen Wandels.
Über 60 Referenten und über 300 Teilnehmer haben sich angemeldet. An zehn Marktständen werden Innovationen, Entwicklungen und Best-Practice-Beispiele vorgestellt. Experten der professionellen Pflege in Management, Wissenschaft und Pädagogik berichten zu Innovation und Entwicklung im Gesundheitswesen. Interprofessionelle Teams aus Ärzten, Pflegenden und Therapeuten geben Best-Practice-Beispiele aus ihrem Arbeitsalltag.
Digitalisierung und Automatisierung, verbunden mit Künstlicher Intelligenz, werden teils auch in Partnerschaft zwischen Industrie und Praxis vorgestellt und erste Ergebnisse präsentiert. Nicht zuletzt wird der globale Blick mit Kollegen aus den USA, Afrika und Wissen beispielsweise aus Partnerschaften in der Ausbildung mit Schweden geteilt. Im Fokus steht diesmal auch die Integration von ausländischen Mitarbeitern als Win-win-Situation für Kliniken. Hierzu werden unter anderem Gäste aus Namibia vom Welwitchia Health Training Centre in Windhoek erwartet – mit denen die Kliniken RKU eine Vernetzung anstreben – um einen Einblick in die Pflege und Ausbildung dort zu geben.
Ein zentraler Programmpunkt ist die Exzellenzentwicklung in der Pflege, wobei das Magnetkrankenhaus-Modell fokussiert wird – das weltweit einzige Zertifizierungsprogramm für exzellente Pflege, auf dessen Weg sich die Kliniken RKU befinden. „Magnetkrankenhaus wird man nicht, wenn man ein Zertifikat erreicht“, sagt RKU-Pflegedirektorin Helene Maucher, „sondern nur, wenn die Anstrengungen zu einer exzellenten Patientenversorgung, belegt mit Zahlen Daten Fakten, führt und dadurch intrinsische Motivation durch die sinnstiftende und selbstwirksame Arbeit im interprofessionellen Team entsteht.“
Das Konzept biete, so Maucher, vielen Kliniken aus Deutschland einen Weg zur Weiterentwicklung der Pflege und Gesundheitsversorgung, auch ohne die Zertifizierung anzustreben. Über 50 Referenten werden zu den Themen ihre Best-Practice-Beispiele vorstellen und in Dialog gehen. Einige der Kliniken nehmen an der Magnet4-Europe-Studie teil und stehen in Partnerschaft mit einem amerikanischen Krankenhaus. Zwei Expertinnen den USA werden von der Qualitätsentwicklung in Kliniken mit Blick über den Tellerrand berichten.
Insgesamt sind viele weitere Themen Bausteine der Exzellenzentwicklung, die Lösungen für die aktuellen Herausforderungen im Gesundheitswesen bieten. Hierbei geht es darum, Innovationen in den Pflege-(Alltag) zu integrieren, Potential der Pflege in einem sich wandelnden Gesundheitswesen zu nutzen und ein effizientes, effektives und patientenzentriertes Gesundheitswesen mit zu gestalten. Auch die Steigerung der Arbeitsattraktivität durch Leadership und Technologieunterstützung wird beleuchtet und – ganz aktuell – die angestrebte Pflegekammer Baden-Württemberg thematisiert werden.
„Wir freuen uns, den Kongress als Kooperationspartner in der Hochschule Neu-Ulm auszutragen und die Akademisierung der Pflege – verbunden mit neuen Kompetenzprofilen – als Grundpfeiler einer nachhaltigen Versorgungsqualität gemeinsam zu diskutieren“, sagt Prof. Dr. Sylvia Schafmeister, Dekanin der Fakultät Gesundheitsmanagement an der HNU.
Magazin stern zeichnet Deutschlands beste Kliniken und Fachabteilungen aus
Die RKU – Universitäts- und Rehabilitationskliniken Ulm (RKU) zählen laut der im Juni 2023 erschienenen stern-Klinikliste erneut zu den besten Kliniken Deutschlands. Gemeinsam mit dem Universitätsklinikum Ulm (UKU) landet das RKU im nationalen Top-100-Ranking wie bereits im Jahr zuvor auf Platz 20. Insgesamt wurden beide Kliniken für 27 verschiedene Fachbereiche ausgezeichnet. Für das Ranking wurden mehr als 2.400 deutsche Krankenhäuser und stationäre Einrichtungen untersucht.
In der stern-Klinikliste werden anhand verschiedener Kriterien Deutschlands Kliniken und Fachabteilungen bewertet. Daraus resultieren in diesem Jahr insgesamt 42 gelistete Fachbereiche, mehr als 2.457 Empfehlungen und 100 Top-Kliniken. Wie bereits im Vorjahr erreicht das Universitätsklinikum Ulm gemeinsam mit dem RKU Rang 20 der Top-100-Kliniken.
Mit 27 ausgezeichneten Fachbereichen steigern sich UKU und RKU sogar nochmal im Vergleich zu 2022. Positiv in die Bewertung mit aufgenommen wurde außerdem die Aktion „Saubere Hände“, bei der die Sektion Krankenhaushygiene am UKU das Gold-Zertifikat erhielt, die Teilnahme an der freiwilligen Initiative Qualitätsmedizin (IQM) sowie die hohe Patientenzufriedenheit.
Darüber hinaus wurde das RKU in der Rubrik der ausgezeichneten Kliniken nach Bundesländern als Klinik für die Region Baden-Württemberg empfohlen und für die Bereiche Schulterchirurgie (Klinik für Orthopädie) und Schlaganfall (Klinik für Neurologie) ausgezeichnet.
„Die erneut hervorragende Platzierung freut uns sehr. Nicht nur konnte das Universitätsklinikum Ulm gemeinsam mit dem RKU Platz 20 verteidigen, die Anzahl der bewerteten Fachbereiche stieg im Vergleich zum Vorjahr sogar nochmals weiter an.
Auch die erstmaligen Auszeichnungen in den Bereichen Augenheilkunde, Rhythmologie, Gefäßmedizin sowie Urologie sind besonders zu betonen“, so Professor Dr. Udo X. Kaisers, Leitender Ärztlicher Direktor und Vorstandsvorsitzender des UKU. „Insgesamt belegen diese Auszeichnungen wiederholt die hohe Qualität an UKU und RKU, die nur durch die zahlreichen engagierten Mitarbeitenden und die beispielhafte Zusammenarbeit möglich ist“.
„Anhand der positiven Bewertungen wird deutlich, dass die hohe medizinische Qualität und die insgesamt qualitative Arbeit am vergleichsweise noch relativ jungen Universitätsklinikum Früchte tragen“, sagt Dr. Oliver Mayer, Leiter der Stabsstelle Qualitäts- und Risikomanagement am UKU. „Die Top-20-Platzierung und die ausgezeichneten Fachbereiche bestätigen den hohen Qualitätsstandard in Forschung und Patientenversorgung und spiegeln die erstklassige Arbeit wider“.
Gemeinsam mit dem Rechercheinstitut Munich Inquire Media (MINQ) hat das Magazin stern einen mehrdimensionalen Ansatz gewählt, um die besten unter den mehr als 2.400 untersuchten deutschen Krankenhäusern zu finden. Ausschlaggebend für die Aufnahme in die Klinikbewertung sind neben der Fallzahl an ausgewählten Indikationen und Behandlungen auch zertifizierte Zentren und Empfehlungen aus unterschiedlichen Quellen.
Für das Klinikranking erhob MINQ für jede Klinikliste die Reputation bei Ärzt*innen und recherchierte, welche Krankenhäuser von Patient*innen besonders empfohlen werden. In die Untersuchung flossen unter anderem Informationen über das Leistungsspektrum, die Schwerpunkte und Exzellenz der Fachabteilungen ein. Darüber hinaus wurden mehr als 90 Fachzertifizierungen gewichtet und Merkmale zu Pflegestandards, Qualitätssicherung und Hygiene in die Bewertung mit einbezogen.
RKU und UKU wurden wurden in folgenden Fachbereichen ausgezeichnet:
- Klinik für Neurologie, RKU (Prof. Dr. Albert Ludolph)
o Parkinson
o Alzheimer
o Multiple Sklerose
- Klinik für Orthopädie, RKU (Prof. Dr. Heiko Reichel)
o Endoprothetik
- Klinik für Allgemein- und Viszeralchirurgie (Prof. Dr. Marko Kornmann, komm. Leiter)
o Darmkrebs
- Klinik für Augenheilkunde (Prof. Dr. Armin Wolf)
o Augenheilkunde
- Klinik für Dermatologie und Allergologie (Prof. Dr. Karin Scharffetter-Kochanek)
o Hautkliniken
o Hautkrebs
- Klinik für Frauenheilkunde und Geburtshilfe (Prof. Dr. Wolfgang Janni)
o Brustkrebs
o Risikogeburten
o Beckentumore
o Gynäkologische Operationen
- Klinik für Hals-, Nasen- und Ohrenheilkunde (Prof. Dr. Thomas Hoffmann)
o HNO
- Klinik für Herz-, Thorax- und Gefäßchirurgie (Prof. Dr. Andreas Liebold)
o Herzchirurgie
o Gefäßmedizin
- Klinik für Innere Medizin I (Prof. Dr. Thomas Seufferlein)
o Darmkrebs
- Klinik für Innere Medizin II (Prof. Dr. Wolfgang Rottbauer)
o Interventionelle Kardiologie
o Gefäßmedizin
o Rhythmologie
- Klinik für Innere Medizin III (Prof. Dr. Hartmut Döhner)
o Leukämie
- Klinik für Neurochirurgie (Prof. Dr. Rainer Wirtz)
o Hirntumore
- Klinik für Psychiatrie und Psychotherapie III (Prof. Dr. Manfred Spitzer)
o Depression
- Klinik für Psychosomatische Medizin und Psychotherapie (Prof. Dr. Harald Gündel)
o Psychosomatik
- Klinik für Strahlentherapie und Radioonkologie (Prof. Dr. Thomas Wiegel)
o Strahlentherapie
- Klinik für Unfall-, Hand-, Plastische und Wiederherstellungschirurgie (Prof. Dr. Florian Gebhard)
o Unfallchirurgie
- Klinik für Urologie und Kinderurologie (Prof. Dr. Christian Bolenz)
o Urologie
o Prostatakrebs
Rollstuhlfahrer feiern am Thalfinger See
Das 34. Sommerfest des Querschnittgelähmtenzentrums am RKU Ulm und seiner Fördergemeinschaft (FGQZ Ulm) findet am Donnerstag, 27. Juli 2023, statt. Querschnittgelähmte, ihre Angehörigen und Freunde sowie die Mitglieder der Fördergemeinschaft sind hierzu wieder an den Thalfinger See eingeladen.
 Für die Besucher gibt es auf dem Gelände der Seglergemeinschaft Thalfingen am Donnerstag, 27. Juli 2023, ab 11.30 Uhr Mittagessen und Grillspezialitäten sowie Kaffee und Kuchen im schönen Ambiente des Thalfinger Sees, sowie abends auch kleine Snacks zum Abschluss. Dr. Yorck-Bernhard Kalke, Sektionsleiter des Querschnittgelähmtenzentrums am RKU, freut sich als Vorsitzender der Fördergemeinschaft des Querschnittgelähmtenzentrums Ulm (FGQZ) auf das Fest: „Die Gäste reisen zum Teil von weit her an und freuen sich auf ein unbeschwertes Zusammensein und einen Austausch in entspannter Atmosphäre.“
Für die Besucher gibt es auf dem Gelände der Seglergemeinschaft Thalfingen am Donnerstag, 27. Juli 2023, ab 11.30 Uhr Mittagessen und Grillspezialitäten sowie Kaffee und Kuchen im schönen Ambiente des Thalfinger Sees, sowie abends auch kleine Snacks zum Abschluss. Dr. Yorck-Bernhard Kalke, Sektionsleiter des Querschnittgelähmtenzentrums am RKU, freut sich als Vorsitzender der Fördergemeinschaft des Querschnittgelähmtenzentrums Ulm (FGQZ) auf das Fest: „Die Gäste reisen zum Teil von weit her an und freuen sich auf ein unbeschwertes Zusammensein und einen Austausch in entspannter Atmosphäre.“
Er verweist darauf, dass es keine Veranstaltung in der Region gebe, bei der so viele Rollstuhlfahrer zum Feiern zusammenkämen wie am Thalfinger See. „Bis zu 400 Gäste sind zu den vergangenen Festen gekommen.“ Zusätzlich bietet das Sommerfest ein buntes Unterhaltungsprogramm mit einer Tombola und Versteigerungen. Die Wasserwacht Neu-Ulm sorgt für die nötige Sicherheit der Schwimmer und Bootsfahrer.
„Die Diagnose Querschnittlähmung und ein Leben im Rollstuhl sind ohne Zweifel gravierende und schmerzhafte Erfahrungen für die Betroffenen, die sich auch nicht so ohne weiteres abschütteln lassen“, sagt Dr. Kalke.
„Wir wollen mit dieser Veranstaltung, den Angeboten im RKU und den monatlich stattfindenden Stammtischen der Fördergemeinschaft zeigen, dass mit diesen Verletzungs- und Erkrankungsfolgen nicht das Leben, sondern höchstens ein Kapitel endet – und auch ein Neues beginnt, das mit Freude, Spaß und Mut gemeistert werden kann.“ Dafür seien die vielen Besucher des Sommerfestes am See das beste Beispiel.
Bei schlechtem Wetter entfällt das Fest. Wetter-Hotline: (0731) 177 – 5183.
Infos zur Fördergemeinschaft (FGQZ) unter: www.fgqzulm.de
Neue Kunstausstellung am RKU
Andrea E. Sroka und ihre „96 Stufen bis Kahlo“
Ulm, 26. Juni 2023. Zehn Jahre nach ihrer ersten Ausstellung im RKU kehrt die Ulmer Künstlerin Andrea E. Sroka mit einer neuen Werkschau in ihre alte Wirkungsstätte zurück: „96 Stufen bis Kahlo“, so der Titel der Kunst-Ausstellung, reicht von Frauenpower über Fortschritt bis hin zur mexikanischen Künstlerin Frida Kahlo.
Mit ihrer konzeptionellen Kunst hat Andrea E. Sroka schon internationale renommierte Preise erhalten und unter anderem in europäischen Museen und auf zahlreichen Biennalen ausgestellt. Bei ihrer mittlerweile dritten Ausstellung in den RKU – Universitäts- und Rehabilitationskliniken Ulm zeigt sie Werke in Acryl, Öl auf Leinwand, Metall oder Arbeiten in Mixed Media, die sieben Themen gewidmet sind und dabei über 96 Stufen bis zur Künstlerin Frida Kahlo führen. Dazu zählen Frauenpower, Metropolis, Fortschritt, aber auch der Eiffelturm.
Andrea E. Sroka stammt gebürtig aus Leipzig und ist gelernte Druck- und Mediengestalterin. Sie kam 1985 mit ihrer Familie nach Ulm, wo sie unter anderem über zehn Jahre das Zentrale Terminmanagement im RKU leitete. Seit 2015 betätigt sie sich als freischaffende Künstlerin.
Die Ausstellung von Andrea E. Sroka wird am Freitag, 30. Juni 2023, um 17 Uhr im Untergeschoss des RKU/Therapieflur mit einer kleinen Vernissage eröffnet.
Gegen den Schmerz am RKU
RKU nimmt teil am bundesweiten „Aktionstag gegen den Schmerz“ am 6. Juni 2023

Was tun bei wiederkehrenden Schmerzen? Was sind die Alternativen zu Medikamenten? Und welche Angebote gibt es, wenn der Schmerz chronisch geworden ist? Um über Therapiemöglichkeiten zu informieren, bietet das RKU anlässlich des bundesweiten „Aktionstages gegen den Schmerz“ am 6. Juni 2023 interaktive Angebote und Vorträge für Betroffene und ihre Angehörigen.
Ulm, 01.06.2023 – Etwa 23 Millionen Menschen in Deutschland (28 Prozent) berichten über chronische Schmerzen, 95 Prozent davon über chronische Schmerzen, die nicht durch Tumorerkrankungen bedingt sind. Um diese Patientinnen und Patienten bestmöglich zu behandeln, liegt der Fokus der Universitäts- und Rehabilitationskliniken Ulm auf der multimodalen Schmerztherapie, eine zeitlich und inhaltlich aufeinander abgestimmte Behandlung unterschiedlicher Disziplinen.
Zu den Behandlungsbausteinen zählen neben den medizinischen Verfahren beispielsweise eine psychologische Beratung, Physio- und Ergotherapie, Biofeedback oder auch sportliche Aktivitäten.
Anlässlich des bundesweiten „Aktionstages gegen Schmerz“- ins Leben gerufen durch die Deutsche Schmerzgesellschaft e. V. und ihre Partnerorganisationen – demonstriert das Schmerzexperten-Team der Pflege Betroffenen und Interessierten am 06. Juni 2023 unterschiedliche Ansätze gegen den Schmerz am RKU.
Die Schmerztherapie am RKU gehört mit 16 stationären, intensiv interdisziplinären Plätzen, einem ambulanten Sprechstundenangebot und einem erfahrenen Team aus Ärzten, Therapeuten, Psychologen und Pflegekräften zu den größten multimodalen Schmerzeinheiten in Baden-Württemberg.
„Denn Schmerzen effektiv zu behandeln, heißt nicht nur die Anatomie, Pharmakologie und Neurobiochemie des Schmerzes zu kennen, sondern auch den zu behandelnden Menschen“, erklärt Priv.-Doz. Dr. med. Timo Zippelius, Sektionsleiter Wirbelsäule der Orthopädischen Universitätsklinik am RKU und ausgezeichnet mit dem Focus-Siegel als Top-Mediziner im Bereich chronische Schmerzen und Wirbelsäulenchirurgie.
Durch die enge Anbindung an eine der stärksten rehabilitativen Einrichtungen in Deutschland ist es möglich, Patientinnen und Patienten während des Aufenthalts die bestmögliche Behandlung zukommen zu lassen und zusätzlich eventuelle Rehabilitationsmaßnahmen zur Stabilisierung oder Reintegration ins Berufsleben zu planen und durchzuführen.
Detaillierte Programminformationen zum „Aktionstag gegen den Schmerz“ finden Sie hier.
Team RKU beim Charity-Lauf „Wings for Life World Run“ in München

Beim weltweit größten Benefiz-Lauf „Wings for Life World Run“ in München sind am Sonntag auch 48 Läufer*innen und Rollstuhlfahrer*innen für das Team RKU gestartet – so viele wie noch nie. Alle Startgelder in Höhe von 2531 Euro fließen komplett in die Rückenmarksforschung.
„Laufen für alle, die es selbst nicht können“ heißt das Motto des weltweit größten Benefiz-Laufs „Wings for Life World Run“. Weltweit gingen am Sonntag um 13 Uhr insgesamt 206.000 Menschen gleichzeitig gemeinsam für ein Ziel an den Start: Die Heilung der Querschnittlähmung.
Mit dabei auch das 48-köpfige Laufteam des RKU, das im Münchener Olympiastadion gemeinsam mit 11.000 anderen Läufern und Rollstuhlfahrern startete: Mit RKU-Geschäftsführer Sadik Taştan, Mitarbeitenden und in diesem Jahr auch vielen Rollstuhlfahrern, die schon einmal Patient im Querschnittgelähmtenzentrum des RKU waren.
Für die Teilnehmenden ging es weniger um eine gute Zeit, sondern um den Spaß, gemeinsam zu laufen und mit dem Rollstuhl zu fahren. Die Ziellinie kam dabei von hinten immer näher: Das so genannte Catcher Car startete nach 30 Minuten und holte die Läufer und Rollstuhlfahrer nach und nach ein. Für die Rückkehr ins Olympiastadion wurden Shuttle-Busse eingesetzt.
Alle Startgelder des Laufs fließen in die Rückenmarksforschung und helfen somit, diese voranzutreiben. Insgesamt haben die Teilnehmenden vom Team RKU eine passable Strecke von 358 Kilometern zurückgelegt und mit den vom RKU übernommenen Startgeldern 2531 Euro für den guten Zweck gespendet.
 Pflegefachmann, Physiotherapeut oder Sporttherapeut – beim Boys‘ Day am 27. April können Jungs typische Frauenberufe kennenlernen und im RKU in den Klinikalltag hineinschnuppern.
Pflegefachmann, Physiotherapeut oder Sporttherapeut – beim Boys‘ Day am 27. April können Jungs typische Frauenberufe kennenlernen und im RKU in den Klinikalltag hineinschnuppern.
Der nationale Aktionstag „Girls‘ & Boys‘ Day“ gibt Schülerinnen und Schülern die Möglichkeit, verschiedene Berufe und Studienfächer kennenzulernen. Das besondere Augenmerk des Mädchen- und Jungen-Zukunftstags liegt dabei auf Berufen, in denen das jeweils andere Geschlecht überrepräsentiert ist und die deshalb von den Jugendlichen bei der Berufsorientierung nur selten berücksichtigt werden.
Im RKU bieten wir in diesem Jahr Jungen eine Berufserkundung im pflegerischen und therapeutischen Bereich an:
Pflegefachmann & Physio- und Sporttherapeut ab Klasse 7/8
Eine Anmeldung ist noch bis Donnerstag, 20. April möglich.
Hier könnt ihr euch anmelden.
Patientenveranstaltungen zum Thema Hüft- und Kniegelenkersatz im RKU
Die Orthopädische Universitätsklinik am RKU startet ab April 2023 wieder mit Patientenveranstaltungen zum Thema Gelenkersatz an Hüfte und Knie.
Schmerzen im Hüft- oder Kniegelenk sind keine Seltenheit: Mehr als fünf Prozent der Menschen in Deutschland, die älter als 60 Jahre sind, leiden an Hüftgelenkverschleiß, noch mehr sind von Kniegelenkverschleiß betroffen.
Eine etablierte Methode, um fortgeschrittenen Gelenkverschleiß zu behandeln und den Patienten wieder in die Aktivität des Lebens zurückzuführen, ist der Ersatz der erkrankten Gelenkanteile durch ein künstliches Hüftgelenk.
Zu diesem Thema finden ab April wieder Patientenveranstaltungen im RKU statt, bei denen die Besucher über die verschiedenen Wege zu einem neuen Hüft- oder Kniegelenk informiert werden. Experten zeigen den Weg für ein schmerzfreies Leben auf und beantworten Fragen zur Operation, zur Narkose, dem Aufenthalt und der anschließenden Rehabilitation.
Die erste Patientenveranstaltung „Ich brauche ein neues Hüftgelenk – was nun?“ findet am Donnerstag, 13. April 2023, um 18 Uhr im Hörsaal des RKU statt.
Ein zweiter Termin zum diesem Thema folgt am Donnerstag, 21. September 2023. Weitere Termine zum Thema „Ich brauche ein neues Kniegelenk – was nun?“ sind am Donnerstag, 11. Mai 2023, sowie am 19. Oktober 2023.
Die Veranstaltungen sind kostenlos und finden jeweils um 18 Uhr im Hörsaal des RKU, Oberer Eselsberg 45, 89081 Ulm statt.

Aimee Stingel mit dem eigens für sie an das RKU gebrachte Shetlandpony und Mutter
Sabine Stingel

Aimee Stingel mit Mitpatientin und Initiatorin der Pony-Aktion

Gelungene Überraschungsaktion mit dem Team von Radio7, Mitpatientin Sina Grosser, dem Pferdesportverein Ulm/Neu-Ulm e. V. und Dr. Patricia Lang aus dem behandelnden Ärzteteam am RKU
Pony für kleine Patientin auf dem Klinikgelände des RKU
Ulm, 29. März 2023. Was macht ein Pony an der Klinik? Die kleine Aimee Stingel ist durch eine Erkrankung seit ihrer Geburt in ständiger medizinischer Behandlung. Sie wurde in der Kinderorthopädie des RKU operiert und befindet sich aktuell in stationärer Rehabilitation. Um Ablenkung im Klinik- und Therapiealltag zu schaffen, organisierte eine Mitpatientin eine große Überraschung für den kleinen Pferdefan.
Die siebenjährige Aimee Stingel ist mit einer Hirnschädigung, einer sogenannten infantilen Cerebralparese, auf die Welt gekommen. Diese Erkrankung führt zu bleibenden Störungen des Haltungs- und Bewegungsapparates. Das Hüftgelenk der kleinen Patientin ist zudem fehlgebildet, was letztlich zu einer Ausrenkung führen kann und damit die Gehfähigkeit
erschweren und auch unmöglich machen kann.
In der Kinderorthopädie des RKU wurde Aimees Hüfte operativ korrigiert und ein Becken-Bein-Gips angelegt. Nach Abschluss der Ruhigstellung ist es nun das Ziel, Aimee wieder zu mehr Mobilität zu verhelfen. Dazu ist sie zusammen mit ihrer Mutter zur stationären Rehabilitation im RKU. Hier trainiert sie jeden Tag fleißig, um die Beweglichkeit der Hüften zu verbessern und das Gehen am Kinder-Rollator zu üben.
Um der kleinen Patientin nach ihrer Operation und der anschließenden Behandlungen ein Lächeln ins Gesicht zu zaubern und Abwechslung in den Therapiealltag zu bringen, hat eine Mitpatientin für Aimee eine außergewöhnliche Überraschung geplant: Sie meldete sich beim Radio 7 Morgenteam und schilderte, warum das Mädchen unbedingt überrascht werden muss. Der Ulmer Regionalsender organisierte darauf in Zusammenarbeit mit dem Pferdesportverein Ulm/Neu-Ulm e. V. den Transport eines Ponys ans RKU, direkt zu Aimee Stingel.
Die Freude bei der Siebenjährigen war riesengroß. Streicheln, füttern, Pferden nahe sein – all das hat das Mädchen in den letzten Monaten sehr vermisst.
„Eine solche Überraschung hat noch nie jemand für unsere Tochter organisiert“, sagt Aimees Mutter, Sabine Stingl. „Wir sind sehr gerührt und bedanken uns bei allen Beteiligten und ganz besonders bei der Mitpatientin Sina Grosser, die diese tolle Idee hatte.“ Auch das behandelnde Team im RKU freute sich mit der kleinen Patientin über diesen schönen Abschluss einer langwierigen Behandlung.
Über die Kinderorthopädie am RKU
Sie beschäftigt sich als Spezialgebiet der Orthopädie mit angeborenen und erworbenen Deformitäten und Erkrankungen des Bewegungsapparates bei Kindern und Jugendlichen. Das Leistungsspektrum am RKU umfasst neben speziellen Kindersprechstunden die Sonographie der Säuglingshüfte und im weiteren Verlauf die Behandlung aller orthopädischen Krankheitsbilder bei Kindern.
Erfolgreiche AZAV-Zertifizierung gilt für weitere fünf Jahre
Die Berufliche Bildung am RKU ist erneut nach den Kriterien der AZAV zertifiziert worden und damit für besondere Bildungsmaßnahmen qualifiziert.
Nach einer zweitägigen Begutachtung ist die Berufliche Bildung am RKU erneut zertifiziert worden. Damit darf sie nun für weitere fünf Jahre als AZAV-zertifizierter Bildungsträger am Markt agieren. Die AZAV-Zulassung (Akkreditierungs- und Zulassungsverordnung Arbeitsförderung) ist ein Gütesiegel in der Bildungslandschaft.
Sie garantiert, dass die Bildungsangebote arbeitsmarktorientiert sind und die Durchführung auf individuelle Förderung der beruflichen Qualifikation angelegt ist. Außerdem bescheinigt sie, dass die Lehr- /und Fachkräfte der Bildungseinrichtung entsprechend qualifiziert sind und der Bildungsträger wirtschaftlich und finanziell leistungsfähig ist.
„Die Auditoren waren von dem Engagement der Mitarbeiterinnen und Mitarbeiter sowie der Qualität der Arbeit in unserer Beruflichen Bildung sehr angetan und voll des Lobes“, freut sich Beatrix Stolz, Leiterin der Beruflichen Bildung am RKU.
Das Leistungsspektrum der Beruflichen Bildung am RKU umfasst Angebote im kaufmännischen und gesundheitlich-pflegerischen Bereich. Dabei werden beispielsweise junge Menschen auf ihr Berufsleben vorbereitet, Ausbildungen mit IHK-Abschluss oder staatlicher Anerkennung durchgeführt; Menschen ohne Beschäftigung wird die Rückkehr ins Berufsleben ermöglicht. Damit stärkt die Berufliche Bildung Unternehmen bei der Sicherung ihrer Wettbewerbsfähigkeit.
„Mit der erneuten Zertifizierung wird die langjährige Erfahrung und ständige Weiterentwicklung unserer Leistungen in der Beruflichen Bildung gewürdigt“, sagt Sadik Taştan, Geschäftsführer des RKU. „Ich bedanke mich ausdrücklich bei den Mitarbeiterinnen und Mitarbeitern, die damit einen wichtigen Beitrag in der Bildungslandschaft leisten und die Integration von Arbeitssuchenden in den Arbeitsmarkt verbessern.“

Die STERN-Ärzteliste mit dem Titel „Gute Ärzte für mich“ listet abermals drei Ärzte des RKU
Top-Versorgung im RKU wird durch abermalige Auszeichnung der STERN-Ärzteliste unterstrichen.
Ausgezeichnet wird Prof. Dr. Heiko Reichel, Ärztlicher Direktor der Orthopädischen Universitätsklinik Ulm am RKU, in den Schwerpunkten Knie-Endoprothetik und Hüftchirurgie. Diese Auszeichnung erhalten aus der Neurologischen Universitätsklinik am RKU auch Prof. Dr. Jan Kassubek für das Fachgebiet Parkinson und Prof. Dr. Hayrettin Tumani für das Fachgebiet Multiple Sklerose.
Die Ergebnisse resultieren unter anderem aus persönlichen Interviews mit Ärztinnen und Ärzten sowie auf Daten aus Fachveröffentlichungen und erfolgten in Zusammenarbeit mit dem unabhängigen Rechercheinstitut MINQ, das über mehr als 20 Jahre Erfahrung bei der Erstellung von Listen zu medizinischen Spezialisten und Kliniken verfügt.

Trotz Querschnittlähmung in ein neues, erfülltes Leben
Peer-Wegbegleiter des RKU verhelfen
Querschnitt-Patienten zu neuer Lebensqualität
Ulm, 27. Februar 2023. Querschnittgelähmt – und was kommt dann? Die Peer-Wegbegleiter am RKU zeigen den Patienten neue Zukunftsperspektiven auf und schaffen Impulse und Hoffnung für Neuorientierung.
Pro Jahr erleiden in Deutschland etwa 2.500 Menschen unfall- und erkrankungsbedingt eine bleibende Querschnittlähmung. In der Mehrzahl der Fälle wird die gesamte Lebenskonstruktion der Betroffenen in wirtschaftlicher, beruflicher und besonders auch in sozialer Hinsicht zerstört. Die Querschnittlähmung ist eine der folgenschwersten Verletzungen bzw. Erkrankungen, die ein Mensch erleiden kann. Das Querschnittgelähmtenzentrum Ulm an der Orthopädischen Universitätsklinik des RKU ist eine Spezialeinrichtung für die umfassende medizinische Therapie und lebenslange Nachsorge Querschnittgelähmter. Ebenso wichtig wie die medizinische Versorgung ist die Hilfestellung, in einem neuen Alltag zurechtzukommen.
Als Teil des Teams der Querschnittstationen am RKU fungieren die Peer-Berater vor Ort einmal wöchentlich als Schnittstelle zwischen Patientinnen und Patienten und der Klinik. Das Wort „Peer“ kommt aus dem Englischen und meint ursprünglich eine Adelsschicht, die sich gegenseitig hilft und unterstützt. In der Soziologie sind es Menschen gleichen Alters oder mit den gleichen Lebensumständen.
Die Peers im RKU geben Hilfestellungen bei sozialrechtlichen Fragen wie etwa dem Schwerbehindertenausweis oder praxisnahe Tipps, wie man zum Beispiel Auto zum Erhalt der Mobilität ausbaut, sie teilen Erfahrungen und bieten ihre Unterstützung an. Auch kreative Auszeiten zur Erholung vom Therapiealltag ermöglichen die Peer-Wegbegleiter. Mithilfe unterschiedlichster Mal- und Basteltechniken haben Patienten die Möglichkeit abzuschalten und sich auf das Hier und Jetzt zu konzentrieren. Die sogenannte „Kreative Gruppe“ ist gleichzeitig ein Treffpunkt für Gespräche und den Ausstauch über die Vielzahl an Möglichkeiten, die ein Leben im Rollstuhl bietet – auch wenn dies zunächst unvorstellbar zu sein scheint.
Die Unterstützung der Peer-Berater beschränkt sich nicht nur auf die wöchentliche vor Ort Präsenz auf den Querschnitt-Stationen, sondern erstreckt sich auch weit um Ulm herum. Bei monatlichen Stammtischen wird der Austausch gefördert, auch durch Vorträge alltagsrelevanter Themen Querschnittgelähmter.
Zum Peer-Team am RKU gehören Claudia Beck, Hans-Peter Thomas und Wolfgang Frisch. Alle drei haben selbst erfahren, welche Einschnitte eine plötzliche Querschnittlähmung zur Folge hat. Am längsten ist der 62-jährige Hans-Peter Thomas als Peer tätig. Mit 19 Jahren treten während seines Grundwehrdienstes bei der Bundeswehr immer wieder Schwierigkeiten beim Marschieren auf. Als er öfter zu Boden fällt und kurze Zeit später Blasenprobleme hinzukommen, wird ein Rückenmarkstumor entdeckt. Durch mehrere notwendige Operationen wird aus einer zunächst inkompletten eine komplette Querschnittlähmung. Bereits begonnene Umschulungsmaßnahmen müssen im weiteren Verlauf aufgrund von Spasmen abgebrochen werden. Doch Hans-Peter Thomas gibt nicht auf und betätigt sich im Behindertensport, den er dann auch international betreibt. 2006 gründet er in Zusammenarbeit mit Sektionsleiter Dr. Yorck-Bernhard Kalke die Peer-Wegbegleitung am RKU.
Erweitert wird das Peer-Team durch Wolfgang Frisch. Der heute 44-jährige verunfallt mit 18 Jahren auf der Rückfahrt von der Berufsschule schwer. Einige Operationen, begleitet von starken Schmerzen, liegen seitdem hinter ihm. Ursprünglich sollte er den elterlichen Bauernhof übernehmen. Dies ist nach dem Unfall nicht mehr möglich, mehrere Versuche zur Umschulung schlagen fehl. Seit 2017 übt er nun die Aufgabe des Peer-Wegbegleiters aus, teilt seine Erfahrungen und organisiert gelegentlich sogar Flugreisen für Querschnittgelähmte.
Unterstützung erhält das bestehende Peer-Team durch Claudia Beck. Nach einer Wirbelsäulenoperation erleidet sie eine Verletzung des Rückenmarks auf Höhe des 12. Brustwirbels, seit 2018 ist sie auf den Rollstuhl angewiesen. Ihre Zweit-Reha absolviert Claudia Beck 2019 im RKU mit dem Gedanken, unbedingt wieder laufen zu können. Leben kommt für sie zum damaligen Zeitpunkt nur als Fußgänger infrage, unvorstellbar ist es ihr, mit Rollstuhl jemals wieder ein erfülltes, glückliches und zufriedenes Leben zu haben. Mittlerweile hat sich Claudia Beck in ihrem Alltag bestens eingerichtet. Gartenarbeit, kochen, backen, all das funktioniert prima – nur eben anders. Dieses schöne Gefühl gibt die 55-jährige als Peer-Wegbegleiterin seit 2021 weiter. Als Leitung der „Kreativen Gruppe“ vermittelt sie seit 2022 anderen querschnittgelähmten Patienten nach vorn zu schauen und nicht zurück. Für Sektionsleiter Dr. Yorck-Bernhard Kalke sind die Peer-Berater aus dem RKU nicht mehr wegzudenken.
„Die Peers sind Bestandteil unseres Teams, das sich verpflichtet fühlt, das meiste aus den Patientinnen und Patienten im Hinblick auf Selbstständigkeit und Eigenverantwortlichkeit herauszuholen“, erklärt Dr. Yorck-Bernhard Kalke. „Sie sprechen mit unseren Patienten auf Augenhöhe und verstehen deren Bedürfnisse, Ängste und Nöte allein schon dadurch, da sie es selbst in ihrem Leben durchgemacht haben.“
Tagung mit Eröffnung des Apheresezentrums und der neuen MS-Tagesklinik
Am Samstag, 10. Dezember, findet im RKU eine Tagung anlässlich der Eröffnung des erweiterten Apheresezentrums und der neuen MS-Tagesklinik statt. Nach Vorträgen zu aktuellen Entwicklungen der Immuntherapie bei Multipler Sklerose und anderen Autoimmunerkrankungen können auch das neue Apheresezentrum und die MS-Tagesklinik besichtigt werden.
 Die Multiple Sklerose (MS) ist eine chronisch-entzündliche Erkrankung und betrifft alle Altersgruppen und Geschlechter, wobei sie insbesondere bei jüngeren Menschen im Alter zwischen 20 und 30 Jahren beginnt. Nach Schätzungen leiden in Deutschland ca. 250.000 Menschen an MS, rund zwei Drittel davon sind Frauen. Die Ursachen sind weiterhin nicht ganz eindeutig. „Die MS ist aufgrund der Frühdiagnose und den vielfältigen Therapieoptionen in den meisten Fällen inzwischen gut kontrollierbar“, sagt Prof. Dr. Hayrettin Tumani, Leiter der MS-Tagesklinik an der Neurologischen Universitätsklinik Ulm am RKU. „Ein Verfahren, das Linderung schaffen kann, indem krankheitstreibende Bestandteile aus dem Blut der Patienten eliminiert werden, ist die sogenannte Apheresetherapie oder umgangssprachlich Blutwäsche.“
Die Multiple Sklerose (MS) ist eine chronisch-entzündliche Erkrankung und betrifft alle Altersgruppen und Geschlechter, wobei sie insbesondere bei jüngeren Menschen im Alter zwischen 20 und 30 Jahren beginnt. Nach Schätzungen leiden in Deutschland ca. 250.000 Menschen an MS, rund zwei Drittel davon sind Frauen. Die Ursachen sind weiterhin nicht ganz eindeutig. „Die MS ist aufgrund der Frühdiagnose und den vielfältigen Therapieoptionen in den meisten Fällen inzwischen gut kontrollierbar“, sagt Prof. Dr. Hayrettin Tumani, Leiter der MS-Tagesklinik an der Neurologischen Universitätsklinik Ulm am RKU. „Ein Verfahren, das Linderung schaffen kann, indem krankheitstreibende Bestandteile aus dem Blut der Patienten eliminiert werden, ist die sogenannte Apheresetherapie oder umgangssprachlich Blutwäsche.“
Eine weitere seltene neurologische Erkrankung, die im Apheresezentrum am RKU behandelt wird, ist die chronisch inflammatorische demyelinisierende Polyneuropathie, kurz CIDP. Hierbei leiden die Patienten unter schleichend oder schubförmig fortschreitenden motorischen Ausfallerscheinungen in den Extremitäten. Oft kommen Missempfindungen und Schmerzen hinzu. Auch hier können nach derzeitigem Stand der Wissenschaft neben der Gabe von Cortison in Tablettenform und der Gabe von Immunglobulinen über die Vene Verfahren der Blutwäsche dazu beitragen, dass die Erkrankung nicht weiter fortschreitet und Beschwerden verbessert werden. „Alle Therapien zielen auf eine Veränderung des Immunsystems und auf die Eliminierung oder Verminderung der schädlichen Auto-Antikörper ab und haben sich über viele Jahre in der Behandlung der CIDP bewährt“, erläutert Prof. Dr. Johannes Dorst, der das
Apheresezentrum gemeinsam mit Prof. Tumani leitet.
Am Samstag, 10. Dezember 2022, findet nun anlässlich der Eröffnung des neuen Apheresezentrums und der MS-Tagesklinik ein Symposium zum Thema „Neue Immuntherapien bei Multipler Sklerose und CIDP“ satt, mit anschließender Besichtigung des Areals. Eingeladen sind Ärzte*innen, Pflegefachkräfte, Patienten*innen und deren Angehörige sowie alle Interessierten.
Wann? Samstag, 10.12.2022, 09.30 Uhr bis ca. 13.30 Uhr
Wo? RKU – Universitäts- und Rehabilitationskliniken Ulm
Oberer Eselsberg 45, 89081 Ulm I Hörsaal
Nach mehr als zehn Jahren als Geschäftsführer der RKU – Universitäts- und Rehabilitationskliniken Ulm verlässt Matthias Gruber (r.) die Klinik am Oberen Eselsberg zum 31. Januar 2023. Sein Nachfolger ist Sadık Taştan (l.), der bei der Sana Kliniken AG seit über zehn Jahren in der Unternehmensführung tätig ist.

„Sadık Taştan ist ein erfahrener Klinikmanager, der die Geschäftsführung des RKU nach dem Weggang von Matthias Gruber wieder komplettieren wird“, sagt Prof. Dr. Udo X. Kaisers, Vorstandsvorsitzender und Leitender Ärztlicher Direktor des Universitätsklinikums Ulm. „Wir sind uns sicher, dass er die Klinik gemeinsam mit den hochqualifizierten Teams des RKU weiter stärken und fortentwickeln wird. Auf die Zusammenarbeit auf Gesellschafterebene und in der Geschäftsführung freue ich mich und wünsche Herrn Taştan bereits jetzt viel Erfolg.“
Der 40-Jährige Taştan studierte in Oslo und Berlin Betriebswirtschaftslehre mit dem Schwerpunkt Management im Gesundheitswesen. Seit 2011 trägt er Managementverantwortung und übernahm 2015 die Geschäftsführung des Sana-Herzzentrums Cottbus. Zuletzt verantwortete er als Geschäftsführer die Sana Kliniken Niederlausitz, wo er viele richtungsweisende Entscheidungen für den Ausbau des medizinischen Spektrums schaffen konnte. Zum 1. Februar 2023 übernimmt er nun im Rahmen des Sana Management-Vertrags die Verantwortung in der Klinik am Oberen Eselsberg. „Ich freue mich auf meine neue Aufgabe in Ulm und darauf, das klinische Leistungsangebot des RKU in enger Zusammenarbeit mit dem Universitätsklinikum weiterzuentwickeln. Das RKU verfügt über ein ausgezeichnetes medizinisches Leistungsspektrum und ist ein wichtiger Teil der Universitätsmedizin Ulm“, betont der künftige RKU-Geschäftsführer Sadık Taştan. „Dank der geschaffenen Voraussetzungen haben wir die Chance, die Medizinstrategie für den Universitätsmedizinstandort Ulm gemeinsam mit dem UKU gesamthaft zu gestalten. Die vielen Vorteile dank der Koordination und Zusammenarbeit zwischen RKU und UKU werde ich gemeinsam mit den Mitarbeiterinnen und Mitarbeitern weiter hervorheben, um die Verbesserung der Gesundheits- und Notfallversorgung in Ulm und Umgebung zu sichern“.
Der scheidende RKU-Geschäftsführer Matthias Gruber verlässt das Unternehmen auf eigenen Wunsch und wird sich neuen beruflichen Herausforderungen stellen. Seit 2012 hat er zahlreiche Projekte im RKU umgesetzt und in die Infrastruktur der Klinik und damit die medizinische Qualität investiert. Projekte waren unter anderem der Neubau des Klinikhotels Recover mit 51 Betten, der schrittweise Ausbau des Querschnittgelähmtenzentrums mit mittlerweile 57 Betten, die Erweiterung der Neuroradiologie und zuletzt 26 zusätzliche Betten für die neurologische Frührehabilitation der Phase B, die im kommenden Jahr eröffnet wird. In Grubers Zeit fällt auch die Eröffnung der neuen Notaufnahme für Schlaganfallpatient*innen und die Realisierung eines vollausgestatteten Hybrid-OP für interventionelle Eingriffe. Neben den Investitionen in die Infrastruktur wurde 2015 auch eine neue Pflegeschule gegründet, um dem Fachkräftemangel entgegenzuwirken, sowie internationale Kooperationen angestoßen. Mit Einführung der digitalen Pflegeakte konnten Pflegekräfte spürbar entlastet werden. Das RKU hat in den letzten Jahren alle wesentlichen wirtschaftlichen Kennzahlen verbessern können und auch in der Zeit der Pandemie immer schwarze Zahlen geschrieben. Sadık Taştan übernimmt somit ein wirtschaftlich stabiles Unternehmen.
„Matthias Gruber verlässt das RKU nach mehr als zehn Jahren Innovation und Wachstum. Für sein langjähriges und sehr erfolgreiches Engagement sowie die konstruktive Zusammenarbeit möchten wir ihm ausdrücklich danken. Für seine berufliche Zukunft wünschen wir ihm alles Gute“, sagt Prof. Dr. Udo X. Kaisers.
Die Sana Kliniken AG begleiten die Universitäts- und Rehabilitationsklinik Ulm nach der Übertragung der Gesellschaftsanteile an das Universitätsklinikum Ulm im Dezember 2021 im Rahmen eines Managementvertrages und stellen einen der zwei Geschäftsführer des RKU.
RKU und Häussler planen längerfristiges Engagement in Namibia
Kooperationen anstoßen und bestehende Hilfsprojekte fortsetzen – mit diesem Ziel reiste im Oktober eine Delegation unter Führung des Vereins Support Ulm/Neu-Ulm e.V. mit Entscheidungsträgern der Kliniken RKU Ulm sowie der Häussler Technische Orthopädie GmbH nach Namibia.
In der Hauptstadt Windhoek und in Walvis Bay verschafften sich die Besucher nach Empfängen im Gesundheitsministerium und im State House in verschiedenen medizinischen Einrichtungen und Pflegeschulen einen ersten Eindruck und nahmen mit den Menschen vor Ort Kontakt auf. Bereits laufende Schulprojekte in Namibia sollen weiter gefördert werden.

Das Welwitchia Health Training Centre (WHTC) ist eine private Hochschule in Namibia. Sie wurde 2013 gegründet und legt ihren Schwerpunkt auf die Ausbildung im medizinischen Bereich. Studierende und Schüler können dort unter anderem ihren Bachelor in Gesundheitswissenschaften abschließen oder eine Ausbildung zur Pflegefachkraft machen. Die Schule ist direkt an das Lady Pohamba Krankenhaus angeschlossen, eine 2018 eröffnete hochmoderne Privat-Klinik, benannt nach einer ehemaligen namibischen Präsidentengattin.
Für die Mitarbeiter dort ist es eine Ehre, in dem Krankenhaus zu arbeiten. Sie tragen ihre Qualifikationen sichtbar für alle an den Schulterklappen ihrer Berufskleidung, die ein wenig militärischen Uniformen ähnelt. Ein weiterer Standort der Pflegeschule liegt im 400 Kilometer entfernten Walvis Bay, direkt an der Atlantikküste.
Insgesamt lernen an den Standorten über 3000 Schüler und Studierende, die Pflegenden übernehmen dabei viele ärztliche Tätigkeiten. Mit Rektorin Scholastika Iipinge sahen sich die deutschen Besucher das Schulhaus an und die Trainingsräume, in denen die Studenten praktisch unterrichtet werden. Michaela Hansen, Leiterin der Pflegeschule im RKU, und Pflegedirektorin Helene Maucher wollen nun eine Kooperation mit der Pflegeschule in die Wege leiten.
Neben der bereits bestehenden Zusammenarbeit mit einer kroatischen Pflegeschule und einer US-Klinik im Zuge der Magnet4Europe-Studie will sich die Klinik weiter vernetzen. „Dies bringt dem RKU nicht nur einen Wettbewerbsvorteil ein“, sagt RKU-Geschäftsführer Matthias Gruber. „Durch die gegenseitige Hospitation können sowohl Lehrkräfte als auch Schüler die landeseigenen Systeme innerhalb der Pflege kennenlernen.“ Für die namibischen Besucher wären im RKU besonders die Bereiche Robotik, die Stroke-Unit, die digitale Patientenakte sowie der gesamte Rehabilitationsbereich interessant.
Auf einem großen Campus in der namibischen Hauptstadt Windhoek ist die Medizinische Hochschule der Universität von Namibia (UNAM) ansässig. Auch hier ist eine Zusammenarbeit beabsichtigt. Ziel wäre es, alle zwei Jahre eine Hospitation für Pflegeschüler zu ermöglichen. Nach dem Besuch in Namibia sollen die geknüpften Kontakte weiter ausgebaut werden und erste Schritte auf dem Weg zu Kooperationsverträgen ausgehandelt werden. Möglich wird dies durch das Engagement und die bereits bestehenden Kontakte des gemeinnützigen Vereins Support Ulm e.V., der in Namibia bereits mehrere Projekte unterstützt.
Prothetische Versorgung von Patienten mit Beinverlusten
Eine prothetische Versorgung von Patienten, die in Folge eines Traumas oder aufgrund von Stoffwechsel-, Gefäß- oder Tumorerkrankungen hier bei Extremitäten verloren haben, erfolgt in Namibia nur durch wenige Einrichtungen. Die Häussler Technische Orthopädie GmbH in Ulm, welche 1916 während des ersten Weltkrieges gegründet wurde und sich in den letzten 106 Jahren zu einem modernen und ganzheitlichen Gesundheitsdienstleister und Marktführer in der Region Ulm und im Alb-Donau-Kreis entwickelt hat, möchte in Namibia zur Verbesserung der Patientenversorgung ihre Expertise im Bereich Forschung und Entwicklung einbringen und strebt eine Zusammenarbeit mit dem Orthopädiezentrum E. Döman in Windhoek an.
Moderne Technologien, die in Kooperation mit der Technischen Hochschule Ulm erfolgreich entwickelt und eingesetzt wurden, sollen in Namibia etabliert werden. Wie Häussler-Geschäftsführer Hans-Peter Dahlmann mitteilt, wird bei der Herstellung individueller Hilfsmittel verstärkt auf digitale Fertigungsverfahren gesetzt.
Die betreffenden Körperregionen der Patienten werden nicht länger mit Gips abgeformt, sondern über spezielle 3D-Scantechniken digital erfasst. So entsteht ein digitaler Körperabdruck, der anschließend am PC weiterverarbeitet werden kann. Auf der virtuellen Körperoberfläche können dann individuelle Hilfsmittel konstruiert werden, die im Anschluss über unterschiedliche 3D-Druckverfahren hergestellt werden. Auf diese Weise eröffnen sich vielfältige neue Möglichkeiten bei der Hilfsmittelgestaltung sowie der individuellen Anpassung an die Bedürfnisse der Patienten.
Mit dem Betreiber des Orthopädiezentrums Windhoek E. Döman wurden die Grundlagen für eine zukünftige Zusammenarbeit erörtert. Hierbei stehen neben dem Aufbau der technischen Infrastruktur auch die Implementierung der Ausbildung und die Unterstützung sowohl vor Ort als auch webbasiert im Vordergrund. Vor Ort konnte Dr. Rainer Eckhardt, Ärztlicher Direktor des Zentrums für Integrierte Rehabilitation am RKU, auch eine prothetische Versorgung bei einem Patienten mit begleiten.
Laufende Hilfsprojekte
Auch bereits bestehende Projekte von Support Ulm e.V. wurden im Rahmen der Namibia-Reise besucht, so etwa die Schule in Windhoek für sehbehinderte Kinder mit Albinismus und anderen Einschränkungen. Bei Albinismus, einer angeborenen Stoffwechselerkrankung, fehlt teilweise bis zu vollständig der Farbstoff Melanin. Dieses Pigment ist nicht nur für Haut und Haare, sondern auch für die Netzhaut und Iris der Augen notwendig. Helle Haut-, Haar- und Augenfarben sind daher die sichtbaren Folgen. Da das Melanin eine Schutzfunktion gegen UV-Strahlung besitzt, entsteht eine größere Empfindlichkeit gegenüber Sonnenlicht.
Nicht selten werden Betroffene sozial ausgegrenzt. Beim Besuch der Schule wurde die deutsche Delegation Zeuge, wie eine junge Mutter mit einem Baby, das mit Albinismus zur Welt kam, in der dortigen Selbsthilfegruppe der Schule Rat suchte. Sorgenvoll teilte Dr. Peter Störmer, der Vorsitzende der Hilfsorganisation SINASRA mit, dass gerade jetzt zu Beginn des afrikanischen Sommers kaum noch Sonnenschutzcreme zur Verfügung steht. Ohne ausreichenden Sonnenschutz besteht bei Albinismuspatienten ein extrem erhöhtes Hautkrebsrisiko. Noch vor Ort konnte Support-Ulm-Vorsitzender Prof. Heinz Maier eine großzügige Sonnenschutzcreme-Spende zusagen.
Ein Hilfsprojekt, das schon längere Zeit von Support Ulm e.V. unterstützt wird, ist die 1979 gegründete J.P. Brandt Primary School. Rund 260 Kinder im Alter von sechs bis 14 Jahren lernen hier am Rand der Namib-Wüste, rund 50 Kilometer von der nächsten größeren Siedlung Walvis Bay entfernt. Aufgrund der teils erheblichen Entfernungen zwischen Wohnort und Schule ist eine Unterbringung im angegliederten Internat unabdingbar.
Wer die siebenstufige Grundschule abschließt, hat im späteren Leben bessere Chancen: die weiterführende Schule zu besuchen, vielleicht einen Beruf zu lernen und nicht in die Arbeitslosigkeit abzudriften, die Quote liegt in Namibia bei über 40 Prozent. Eine angemessene Bildung ist überlebensnotwendig.
Damit die Kinder auch weiterhin im Internat lernen können, ist die Schule auf Unterstützung angewiesen. Support Ulm e.V., das seit 2008 schwerpunktmäßig Hilfsprojekte in Namibia fördert, konnte 2021 mit Spenden Schlafräume, Duschen und Toiletten neu bauen bzw. sanieren lassen. Damit stehen den Kindern auch unter Pandemiegesichtspunkten genügend Schlafstätten zur Verfügung. Dennoch besteht weiterhin viel Sanierungsbedarf an der Schule.
Auch das RKU, das als Institution Mitglied bei Support Ulm ist, hat 2020 statt einer Weihnachtsfeier ein Schulbuchprojekt für eine Primary School in Namibia über den Verein finanziell initiiert. Seit vielen Jahren hilft das RKU – ebenso wie das Sanitätshaus Häussler – auch mit medizinischen Hilfsgütern wie Krankenbetten und Rollstühlen aus. Vor Ort konnte Prof. Heinz Maier weitere Spendengelder für die Sanierung der Schule und die Ausstattung einer Bibliothek in Aussicht stellen. Er gab den Schülern mit auf den Weg, dass sie nicht für die Schule, sondern fürs Leben lernen. Den Besuchern aus Deutschland bleibt vor allem die dankbare und unverfälschte Fröhlichkeit der Kinder in Erinnerung.
Über die Kooperation von Support Ulm e.V. mit Namibia:
Der Ulmer/Neu-Ulmer Verein Support e.V. hat über die letzten 13 Jahre eine enge Zusammenarbeit mit der namibischen Regierung, vor allem mit den namibischen Gesundheitsbehörden aufgebaut. Dieses Engagement kam initial im Zuge einer großvolumigen Investition des Ulmer Familienunternehmens Schwenk Zement GmbH in Nordnamibia zustande. Auf Basis von langfristigen Verträgen hat Support e.V. mittlerweile zahlreiche Projekte zur Verbesserung der medizinischen Versorgung der Bevölkerung und zur Unterstützung des Bildungssystems mit einem Gesamtvolumen von rund 60 Millionen Namibia Dollar (3,36 Millionen Euro) erfolgreich realisiert.
Der Verein, der auch in zahlreichen anderen Ländern tätig ist, hat sich entschlossen neben den derzeit laufenden Aktivitäten neue Projekte ins Leben zu rufen. Als Kooperationspartner erklärten sich die Universitäts- und Rehabilitationskliniken Ulm (RKU) und die Häussler Technische Orthopädie GmbH zur Mitwirkung bereit.
Erweitertes Therapieangebot für Patienten mit neurologischen Autoimmunerkrankungen am RKU
Nach mehrjähriger Bauphase wurde das erweiterte Apheresezentrum am RKU in Betrieb genommen: Patienten mit neurologischen Autoimmunerkrankungen werden hier nun in einem modernisierten und vergrößerten Areal nach dem neuesten Stand von Medizin und Technik therapiert.
In der Neurologie spielen Autoimmunerkrankungen im klinischen Alltag und in der Forschung neben neurodegenerativen Erkrankungen wie Parkinson oder Demenz sowie neurovaskulären Erkrankungen mit dem Schlaganfall eine herausragende Rolle. Dabei geht es nicht nur um Entzündungen von Gehirn und Rückenmark, sondern auch von peripheren Nerven und Muskulatur.
 Ein Beispiel ist die Multiple Sklerose (MS), eine immunvermittelte chronisch entzündliche Erkrankung des Zentralnervensystems, welche die häufigste Ursache für eine bleibende Behinderung im jungen Erwachsenenalter ist. Unbehandelt kommt es bei mindestens der Hälfte aller Betroffenen nach durchschnittlich zehn Jahren zu einer schleichenden Zunahme der Beschwerden wie Taubheitsgefühlen, starker Müdigkeit, Gang-, Gleichgewichts- oder Sehstörungen.
Ein Beispiel ist die Multiple Sklerose (MS), eine immunvermittelte chronisch entzündliche Erkrankung des Zentralnervensystems, welche die häufigste Ursache für eine bleibende Behinderung im jungen Erwachsenenalter ist. Unbehandelt kommt es bei mindestens der Hälfte aller Betroffenen nach durchschnittlich zehn Jahren zu einer schleichenden Zunahme der Beschwerden wie Taubheitsgefühlen, starker Müdigkeit, Gang-, Gleichgewichts- oder Sehstörungen.
„Ein Verfahren, das Linderung schaffen kann, indem krankheitstreibende Bestandteile aus dem Blut der Patienten eliminiert werden, ist die sogenannte Apheresetherapie oder umgangssprachlich Blutwäsche“, erklärt Prof. Dr. Hayrettin Tumani, Leiter der MS-Tagesklinik am RKU. „In einer der bisher größten aus der eigenen Klinik stammenden Studie zu den Aphereseverfahren bei Multipler Sklerose konnte die Wirksamkeit und gute Verträglichkeit von verschiedenen Apheresemethoden gezeigt werden.“
Im RKU wurde das bestehende Apheresezentrum in einer mehrjährigen Bauphase und einem Investitionsvolumen von ca. 2,2 Millionen Euro vergrößert und modernisiert. Insgesamt stehen in dem großzügigen Areal 10 Behandlungsplätze, ausgestattet mit modernster Technik, Überwachungsmonitoren, Sauerstoff und Wärmetherapiegeräten, zur Verfügung. Ein Team aus Ärzten und speziell ausgebildeten Pflegefachkräften, das zukünftig noch aufgestockt werden soll, kümmert sich hier um die Patienten.
Eine weitere seltene neurologische Erkrankung, die am zweithäufigsten im Apheresezentrum am RKU behandelt wird, ist die chronisch inflammatorische demyelinisierende Polyneuropathie, kurz CIDP. Hierbei leiden die Patienten unter schleichend oder schubförmig fortschreitenden motorischen Ausfallerscheinungen in den Extremitäten. Häufig kommen sensible Defizite, Missempfindungen und Schmerzen hinzu. Auch hier können nach derzeitigem Stand der Wissenschaft neben der Gabe von Cortison in Tablettenform und der Gabe von Immunglobulinen über die Vene Verfahren der Blutwäsche dazu beitragen, das weitere Fortschreiten der Erkrankung zu verhindern sowie Beschwerden zu verbessern.
„Alle Therapien zielen auf eine Veränderung des Immunsystems und insbesondere auf die Eliminierung beziehungsweise Verminderung der schädlichen Auto-Antikörper ab und haben sich über viele Jahre in der Behandlung der CIDP bewährt“, erläutert Prof. Dr. Johannes Dorst, der das Apheresezentrum gemeinsam mit Prof. Tumani leitet.
Da die – für die Patienten schmerzfreien – Therapien während einer Zeitspanne von zwei bis fünf Stunden angewandt werden, war es für Helmut Lehner, Pflegerische Leitung des Apheresezentrums, bei den Baumaßnahmen sehr wichtig, einen freundlichen Behandlungsraum mit Tageslicht und genügend Platz für die Privatsphäre der Patienten zu schaffen. Von Anfang an war er bei der Planung und Konzeption des Um- und Erweiterungsbaus maßgeblich beteiligt.
Während der Therapie können die Patienten essen und trinken, dürfen ihr Handy, einen Laptop oder ein Buch mitbringen. Das neue Apheresezentrum bietet außerdem einen großen Fernseher und Musik zur Entspannung an. Zur Sicherheit werden die gesamte Zeit über die Vitalwerte der Patienten auf modernen Monitoren überwacht. „Unser erfahrenes Pflegepersonal begleitet jeden einzelnen Patienten individuell während der kompletten Therapie“, so Lehner.
SAVE THE DATE
Am Samstag, 10. Dezember 2022, findet anlässlich der Eröffnung des neuen Apheresezentrums und der MS-Tagesklinik ein Symposium mit anschließender Besichtigung des Areals statt.
Herzlich willkommen sind Ärzte*innen, Pflegefachkräfte, Patienten*innen und deren Angehörige sowie alle Interessierten.
Wann? Samstag, 10.12.2022, 09.30 Uhr bis ca. 13.30 Uhr
Wo? RKU – Universitäts- und Rehabilitationskliniken Ulm
Oberer Eselsberg 45, 89081 Ulm I Hörsaal
Informationsveranstaltung im Stadthaus Ulm
 Rund 270.000 Menschen erleiden jährlich einen Schlaganfall, eine der häufigsten Hirngefäßkrankheiten. Über die Vorsorge und Behandlung des Schlaganfalls sowie die anschließende Rehabilitation informieren Ärzte und Therapeuten des RKU und des Uniklinikums Ulm am Samstag, 1. Oktober 2022, von 9 bis 12 Uhr, bei einer Informationsveranstaltung im Stadthaus Ulm.
Rund 270.000 Menschen erleiden jährlich einen Schlaganfall, eine der häufigsten Hirngefäßkrankheiten. Über die Vorsorge und Behandlung des Schlaganfalls sowie die anschließende Rehabilitation informieren Ärzte und Therapeuten des RKU und des Uniklinikums Ulm am Samstag, 1. Oktober 2022, von 9 bis 12 Uhr, bei einer Informationsveranstaltung im Stadthaus Ulm.
Erkrankungen der Hirngefäße können als Blutung oder Mangeldurchblutung des Gehirns auftreten. Am bekanntesten ist hier der akute Schlaganfall, bei dem es aufgrund einer Durchblutungsstörung zu einem plötzlichen Ausfall bestimmter Hirnregionen kommt. Der Schlaganfall stellt die häufigste Ursache bleibender Behinderungen dar und steht in der Statistik der Todesursachen auf den vordersten Rängen. „Erste Anzeichen sind etwa Seh- und Sprachstörungen, Taubheitsgefühle, Schwindel oder sehr starke Kopfschmerzen“, sagt Dr. Katharina Althaus, Oberärztin an der Neurologischen Universitätsklinik Ulm am RKU und Leiterin der Schlaganfall-Einheit (Stroke Unit). Wie man einen Schlaganfall erkennt, welche Behandlungsmöglichkeiten es gibt und auch, wie eine Rehabilitation und die Therapie danach ablaufen, darüber informieren Ärzte und Therapeuten bei der Informationsveranstaltung „Schlaganfall verstehen, erkennen und behandeln“ am Samstag, 1. Oktober 2022, von 9 bis 12 Uhr im Ulmer Stadthaus. Die Veranstaltung ist kostenlos.
„Heute ist es möglich, Schlaganfälle und deren Folgen weit besser und effektiver zu behandeln als noch vor Jahren“, sagt Prof. Dr. Albert C. Ludolph, Ärztlicher Direktor der Neurologischen Universitätsklinik Ulm am RKU, und nennt als Beispiel die so genannte Lyse-Therapie (Thrombolyse). Dabei werden verschlossene Gefäße mit Hilfe von Medikamenten wieder geöffnet. Je schneller behandelt wird und je mehr Nervenzellen gerettet werden können, desto besser, denn es gilt der Leitsatz: „Time is brain“. Auch die Neuroradiologie spielt bei der akuten Schlaganfallbehandlung zunehmend eine wichtige Rolle. Mittels kleiner Katheter können dabei minimalinvasiv Blutgerinnsel entfernt werden. Diese so genannten Thrombektomien werden bei der Schlaganfallbehandlung auch im RKU und deutschlandweit seit einigen Jahren angewandt.
Lernen vom amerikanischen Zwillingspartner
Die Qualität der Pflege steht im Focus, wenn vom 26. bis 29. September 2022 eine Delegation der Partnerklinik Billings aus den USA im Rahmen der Magnet4Europe-Studie das RKU besucht. Grundgedanke des Austauschs ist das gegenseitige Lernen voneinander.

Das RKU hat sich auf den Weg gemacht, als das erste Magnetkrankenhaus Deutschlands zertifiziert zu werden. Magnet® ist das weltweit einzige Zertifizierungsprogramm für Qualität in der Pflege. In diesem Rahmen nimmt die Klinik auch an der Magnet4Europe-Studie teil:
Dabei arbeiten deutsche Kliniken in engem Austausch mit bereits zertifizierten Magnetkrankenhäusern aus den USA, den so genannten „Twinning Partnership Kliniken“, auf exzellentem Niveau zusammen, erarbeiten Lösungsansätze, um die Qualität der Pflege zu verbessern, die Patientensicherheit zu erhöhen und die Mitarbeiterzufriedenheit zu steigern.
Bereits im Februar hat eine Delegation des RKU gemeinsam mit Pflegedirektorin Helene Maucher und Geschäftsführer Matthias Gruber den Zwillings-Partner Billings Clinic in Montana besucht und dort Einblicke in die amerikanische Unternehmenskultur erhalten.
Ebenso erlebte die Delegation das Arbeitsmodell der Shared Governance, also der geteilten Führung, und konnte viele leicht realisierbare Ideen zur Verbesserung der Patientensicherheit und Mitarbeitermotivation mit nach Ulm bringen.
Nun steht der Gegenbesuch der amerikanischen Zwillingsklinik an: Vom 26. bis 29. September 2022 besucht eine 14-köpfige Delegation der Billings Clinic das RKU in Ulm, darunter Pflegedirektorin Laurie Smith, Pflegefachkräfte aus den Bereichen Onkologie und Intensivpflege, wissenschaftliche Mitarbeiter, IT-Spezialisten und Physiotherapeuten.
Grundgedanke des Austauschs wird erneut das gegenseitige Lernen voneinander sein. „Wir freuen uns, unseren amerikanischen Besuchern das RKU vorstellen zu dürfen“, sagt Pflegedirektorin Helene Maucher, „und erwarten einen spannenden Austausch mit unserem Twinning Partner.“ In Workshops und bei Stationsbesuchen werden die amerikanischen Besucher das RKU kennen lernen und hier die enge und erfolgreiche Verzahnung von Akutklinik und Rehabilitation erleben.
Über das Magnetkrankenhaus:
Das RKU strebt seit einigen Jahren die Zertifizierung an, erstes Magnetkrankenhaus in Deutschland nach amerikanischem Vorbild zu werden. Magnet® ist das weltweit einzige Zertifizierungsprogramm für Qualität in der Pflege. Damit behauptet sich das RKU im Wettbewerb um Pflegefachpersonen. Die Pflege als größte Berufsgruppe im RKU ist maßgeblich am Gelingen des gesamten Versorgungsprozesses beteiligt. Ihre Kompetenz, Eigenständigkeit und fachliche Expertise in der interprofessionellen Zusammenarbeit auf den Stationen sind für das RKU unersetzbar und stehen für Exzellenz in der Pflege. Deshalb setzt sich das RKU dafür ein, strukturelle Rahmenbedingungen zu fördern, die die berufsgruppen- und hierarchieübergreifende Zusammenarbeit in der Patientenversorgung stärken.
Jahrzehntelange Forschung zeigt, dass die Implementierung des Magnet®-Konzepts die Arbeitsumgebungen und -bedingungen, die Personalzufriedenheit und Patientenergebnisse in Krankenhäusern verbessert. Magnet-Einrichtungen leben eine Kultur, die sich in Interprofessionalität, Selbstbestimmung der Pflege, Innovationen, ausgezeichneter Behandlungsqualität sowie einem beispiellosen Ruf mit einer anziehenden Wirkung auf Personal und neuen Interessenten wiederspiegelt.
Das Magnet-Modell baut dabei auf drei Säulen auf: die schrittweise Akademisierung des Personals, eine evidenzbasierte Pflege mit verbesserten Patientenoutcomes, z. B. weniger Stürzen und Druckgeschwürden, sowie einer Pflege auf Augenhöhe, bei der Mitarbeiter in Entscheidungsprozesse involviert werden.
Neues Handbike-Trainingsgerät für Querschnittgelähmte

Das RKU bekommt ein neues, fest installiertes Handbike zur Nutzung für die Patienten des Querschnittgelähmtenzentrums. Die offizielle Übergabe findet am Montag, 26. September 2022, um 16.00 Uhr im RKU statt.
Querschnittgelähmte Patienten im RKU können bald auf einem neuen Handbike im Aufenthaltsbereich „Lichthof“ trainieren. Möglich wurde dies durch die Initiative der national und international erfolgreichen Handbikegruppe der gemeinnützigen Fördergemeinschaft für das Querschnittgelähmtenzentrum Ulm, die das fest installierte Handbike zur Nutzung für die Patienten angeschafft hat. Handbikes werden allein durch die Kraft der Arme angetrieben und sind vergleichbar mit einem Fahrrad oder Liegerad.
Mit dem Handbike können querschnittgelähmte Patienten auch außerhalb der Therapiezeiten selbständig trainieren. Gleichzeitig wird ihnen so früh wie möglich, also bereits während der Spezialtherapie einer akuten Querschnittlähmung, die sportliche Möglichkeit des Handbikefahrens für das Leben nach dem Krankenhausaufenthalt nahegebracht. Sie erfahren auf diese Weise Spaß an der Bewegung und die Faszination des Sports.
Um den Umstieg vom Rollstuhl in das Handbike zu erleichtern, wurde ein spezielles Podest angefertigt. Unterstützung vor Ort bekommen die Patienten von erfahrenen RKU-Peer-Wegbegleitern, die selbst im Rollstuhl sitzen, sowie von den Sport- und Physiotherapeuten des Zentrums für Integrierte Rehabilitation am RKU.
Dr. Yorck-Bernhard Kalke, Leiter des Querschnittgelähmtenzentrums an der Orthopädischen Universitätsklinik Ulm am RKU und Vorsitzender der Fördergemeinschaft, hat das Handbike-Projekt von Anfang an unterstützt: „Die Patienten können durch regelmäßiges Training fitter und somit selbständiger werden, Lebensqualität gewinnen und nebenbei Kontakte zu anderen Betroffenen, insbesondere innerhalb der Handbikegruppe, knüpfen.“
Das Handbike-Projekt im RKU wurde dank folgender Sponsoren und Unterstützer realisiert: Sanitätshaus Häußler, Firma Sopur, Aktion 100.000 und Ulmer helft und Mitglieder der FGQZ Ulm.
European Championships 2022

In München kämpfen vom 11. bis 21. August 2022 Europas beste Athletinnen und Athleten um die begehrten Medaillen der European Championships. Der Ärztliche Direktor des Zentrums für Integrierte Rehabilitation am RKU, Dr. med. Rainer Eckhardt, betreut als Mannschaftsarzt die deutschen Turnerinnen und kennt deren Erfolgsrezept.
Während die deutschen Turnerinnen erfolgreich ihr sportliches Können präsentieren ist er an ihrer Seite: Dr. Rainer Eckhardt, Ärztlicher Direktor im Zentrum für Integrierte Rehabilitation am RKU, betreut die Sportlerinnen als Mannschaftsarzt seit vielen Jahren. „Für mich ist das eine große Ehre und auch eine besondere Verantwortung“, sagt Eckhardt, der früher selbst aktiv in der Bundesliga geturnt hat. Neben der sportmedizinischen und orthopädischen Versorgung ist ihm während der Wettkämpfe insbesondere auch der Schutz der Athletinnen vor einer Ansteckung in Bezug zur Corona-Pandemie wichtig: „Keine der Turnerinnen hat sich während der Veranstaltung angesteckt, so dass alle ihre volle Leistungsfähigkeit abrufen und hervorragende Ergebnisse erzielen konnten.“
So zum Beispiel die 14-jährige Stuttgarterin Helen Kevric, die bei den Juniorinnen als erste deutsche Turnerin überhaupt den Titel im Mehrkampf gewinnt und einen historischen Sieg feiern kann. Auch das Seniorinnen-Team mit Elisabeth Seitz, Kim Bui, Emma Malewski, Sarah Voss und Pauline Schäfer-Betz ist erfolgreich und erlangt in der Teamwertung die Bronzemedaille.
Mit den European Championships 2022 empfängt München die größte Sportveranstaltung seit den Olympischen Sommerspielen 1972. Die Spitzensportler messen sich in den Disziplinen Beachvolleyball, Kanu-Rennsport, Klettern, Leichtathletik, Radsport, Rudern, Tischtennis, Triathlon und Turnen.
Fördergemeinschaft feiert Jubiläums-Stammtisch

Am Dienstag, 16. August 2022, findet der 150. Stammtisch der gemeinnützigen Fördergemeinschaft des Querschnittgelähmtenzentrums (FGQZ) am RKU statt. Der Jubiläums-Stammtisch beginnt um 19 Uhr im Rasthof Seligweiler. Als Stargast wird Samuel Koch erwartet.
Sich treffen, austauschen, miteinander Zeit verbringen: Für viele Querschnittgelähmte und deren Angehörige ist der Stammtisch der FGQZ mittlerweile eine Art Heimat und fester Bestandteil des Alltags geworden, bei dem auch Freundschaften fürs Leben geschlossen wurden.
Zum Jubiläums-Stammtisch am Dienstag, 16. August 2022, um 19 Uhr im Rasthof Seligweiler, wird Samuel Koch als Redner und Interviewpartner zum Thema „Steh auf Mensch“ erwartet. Der querschnittgelähmte Schauspieler wird unter anderem sein neues Buch vorstellen.
„Unser Stammtisch findet jeden dritten Dienstag im Monat statt und wird immer besser besucht“, freut sich Dr. Yorck-Bernhard Kalke, Sektionsleiter des Querschnittgelähmtenzentrums am RKU und Erster Vorsitzender des gemeinnützigen Vereins. Vor 21 Jahren gegründet, zählt der Verein mittlerweile fast 500 Mitglieder, die sich regelmäßig bei den Stammtischen oder auch wie jüngst zum Sommerfest am Thalfinger See treffen.
Gegründet wurde die Fördergemeinschaft für das Querschnittgelähmtenzentrum Ulm e. V., um möglichst vielen Betroffenen in Ulm und weit um Ulm herum eine Anlaufstelle zu geben, wenn es in Zeiten immer knapper werdender finanzieller Ressourcen darum geht, im Einzelfall zu helfen und die soziale Rehabilitation und Integration von Betroffenen zu unterstützen.
Pro Jahr erleiden in Deutschland etwa 2.500 Menschen unfall- und erkrankungsbedingt eine bleibende Querschnittlähmung. In der großen Mehrzahl der Fälle wird die gesamte Lebenskonstruktion der Betroffenen in wirtschaftlicher, beruflicher und besonders auch in sozialer Hinsicht zerstört.
„Die Diagnose Querschnitt und ein Leben im Rollstuhl sind ohne Zweifel gravierende und schmerzhafte Erfahrungen für die Betroffenen, die sich auch nicht so ohne weiteres abschütteln lassen“, sagt Dr. Kalke. „Mit den monatlich stattfindenden Stammtischen der Fördergemeinschaft zeigen wir, dass mit diesen Verletzungs- und Erkrankungsfolgen nicht das Leben, sondern höchstens ein Kapitel endet – und auch ein Neues beginnt, das mit Freude, Spaß und Mut gemeistert werden kann.“
Weitere Infos im Internet unter www.fgqz.de
Magazin „stern“ listet Fachbereiche im RKU
In der erstmals erschienenen Sonderausgabe des „stern“-Magazins „Gute Kliniken für mich“ wird das RKU in den beiden Fachbereichen Orthopädie und Neurologie ausgezeichnet.
Die Neurologische Universitätsklinik am RKU (Ärztlicher Direktor: Prof. Dr. Dr. Albert Ludolph) wurde gerankt für die Bereiche Parkinson, Alzheimer und Multiple Sklerose; die Orthopädische Universitätsklinik am RKU (Ärztlicher Direktor: Prof. Dr. Heiko Reichel) erhielt ihre Auszeichnung für Endoprothetik.
Für das Ranking wurden mehr als 2400 deutsche Krankenhäuser und stationäre Einrichtungen untersucht. Gemeinsam mit dem Rechercheinstitut Munich Inquire Media (MINQ) hat das Magazin einen mehrdimensionalen Ansatz gewählt, um die besten unter den mehr als 2.400 untersuchten deutschen Krankenhäusern zu finden.
Ausschlaggebend für die Aufnahme in die Klinikbewertung sind neben der Fallzahl an ausgewählten Indikationen und Behandlungen auch zertifizierte Zentren und Empfehlungen aus unterschiedlichen Quellen. Für das Klinikranking erhob MINQ für jede Klinikliste die Reputation bei Ärzten und recherchierte, welche Krankenhäuser von Patienten besonders empfohlen werden.
In die Untersuchung flossen unter anderem Informationen über das Leistungsspektrum, die Schwerpunkte und Exzellenz der Fachabteilungen ein. Darüber hinaus wurden mehr als 90 Fachzertifizierungen gewichtet und Merkmale zu Pflegestandards, zur Qualitätssicherung und Hygiene in die Bewertung mit einbezogen.
Sommerfest der Fördergemeinschaft FGQZ und des RKU-Querschnitt-Teams
Nach zwei Jahren pandemiebedingter Pause findet das 33. Sommerfest des Querschnittgelähmtenzentrums am RKU Ulm und seiner Fördergemeinschaft (FGQZ) statt. Am Donnerstag, 21. Juli 2022, sind zu diesem Fest wieder Querschnittgelähmte, ihre Angehörigen und Freunde an den Thalfinger See eingeladen.
 Auf dem Gelände der Seglergemeinschaft Thalfingen gibt es für die Besucher am Donnerstag, 21. Juli 2022, ab 11.30 Uhr Mittagessen und Grillspezialitäten sowie Kaffee und Kuchen im schönen Ambiente des Thalfinger Sees, abends auch kleine Snacks zum Abschluss.
Auf dem Gelände der Seglergemeinschaft Thalfingen gibt es für die Besucher am Donnerstag, 21. Juli 2022, ab 11.30 Uhr Mittagessen und Grillspezialitäten sowie Kaffee und Kuchen im schönen Ambiente des Thalfinger Sees, abends auch kleine Snacks zum Abschluss.
Dr. Yorck-Bernhard Kalke, Sektionsleiter des Querschnittgelähmtenzentrums am RKU, freut sich als Vorstand der Fördergemeinschaft des Querschnittgelähmtenzentrums Ulm (FGQZ), das Fest nach zwei Jahren coronabedinger Pause endlich wieder auszutragen.
„Für Patienten und Angehörige ist das Fest am See jedes Jahr wieder eine schöne Gelegenheit zum unbeschwerten Zusammensein und zum Austausch in entspannter Atmosphäre.“ Kalke verweist darauf, dass es keine Veranstaltung in der Region gebe, bei der so viele Rollstuhlfahrer zum Feiern zusammenkämen wie am Thalfinger See.
„Bis zu 400 Gäste sind in bei den vergangenen Fest gekommen.“ Zusätzlich bietet das Sommerfest ein buntes Unterhaltungsprogramm mit einer Tombola. Die Wasserwacht Neu-Ulm sorgt an dem Fest für die Sicherheit der Schwimmer und Bootsfahrer.
„Die Diagnose Querschnitt und ein Leben im Rollstuhl sind ohne Zweifel gravierende und schmerzhafte Erfahrungen für die Betroffenen, die sich auch nicht so ohne weiteres ab-schütteln lassen“, sagt Dr. Kalke.
„Wir wollen mit dieser Veranstaltung, den Angeboten im RKU und den monatlich stattfindenden Stammtischen der Fördergemeinschaft zeigen, dass mit diesen Verletzungs- und Erkrankungsfolgen nicht das Leben, sondern höchstens ein Kapitel endet – und auch ein Neues beginnt, das mit Freude, Spaß und Mut gemeistert werden kann.“ Dafür seien die vielen Besucher des Sommerfestes am See das beste Beispiel.
Anmeldung und weitere Informationen bei Frau Merz, Sekretariat Querschnittgelähmten-zentrum am RKU Ulm, Telefon (0731) 177-5183, beim Patientenfürsprecher des RKU, Hans-Peter Thomas, selbst Rollstuhlfahrer, (0160) 1676770, oder im Internet unter www.fgqzulm.de.
Bei schlechtem Wetter entfällt das Fest. Wetter Hotline: 0731 – 177 – 5183.
Am Dienstag, 16. August 2022, wird der 150. Stammtisch der Fördergemeinschaft in Seligweiler stattfinden. Hierzu wird als Stargast Samuel Koch erwartet.
Weiterentwicklung der Zusammenarbeit von UKU und RKU
Aufsichtsrat spricht sich für Prüfung möglicher Handlungsoptionen aus
Die Weiterentwicklung der Zusammenarbeit von Universitätsklinikum Ulm und den Universitäts- und Rehabilitationskliniken Ulm (RKU) wird schon seit längerer Zeit regelmäßig im Aufsichtsrat des Universitätsklinikums thematisiert. Aktuelle Entwicklungen und geänderte Rahmenbedingungen führen dazu, dass früher als erwartet über eine stärkere Integration des RKU in das UKU nachgedacht werden muss.
Vor diesem Hintergrund hat sich der Aufsichtsrat des Universitätsklinikums in seiner Sitzung am Mittwoch, 13.07. für eine Prüfung der möglichen Handlungsoptionen ausgesprochen. Beschlüsse wurden nicht gefasst, vielmehr soll nun die Prüfung unterschiedlicher Handlungs- und Gestaltungsoptionen beginnen.
Aus gegebenem Anlass möchten wir darauf hinweisen, dass von einer „Zerschlagung“ des RKU keine Rede sein kann. Das UKU steht bezüglich der Weiterentwicklung der Zusammenarbeit von UKU und RKU in vertrauensvollem Austausch mit dem RKU-Betriebsrat, der die Interessen der RKU-Beschäftigten vertritt.
Die enorme Restkraft der Pia Noi Schmid
Ulm, 11.07.2022. Pia Noi Schmid ist schon seit ihrer Kindheit eine leidenschaftliche Künstlerin. Das Zeichnen und Malen ist das größte Hobby der jungen Frau, die an SMA erkrankt ist und im Rollstuhl sitzt. Es schenkt ihr in ihrem aufregenden und fordernden Alltag Ruhe. Im RKU stellt sie von Juli bis September ihre Bilder aus.

Pia Noi Schmid ist eigentlich eine ganz normale 21-jährige Studentin mit den Interessen, wie sie auch andere Studierende in ihrem Alter haben. In ihrer Freizeit malt und zeichnet sie leidenschaftlich gerne, schon seit ihrer Kindheit. Und Pia leidet an SMA, Spinaler Muskelatrophie, Typ 2. Die neurodegenerative Krankheit führt zu Muskelschwund, seit ihrem 3. Lebensjahr sitzt Pia im Rollstuhl. Ihren Lebensmut und Optimismus lässt sich die junge Frau dadurch nicht nehmen.
Im RKU, wo sie im Juli 2022 ein mehrwöchiges Praktikum im Rahmen ihres Psychologiestudiums absolviert, stellt sie im Erdgeschoss ihre vielfältigen Bilder aus. „Enorme Restkraft – Volume 4“ ist bereits die fünfte Kunstausstellung der 21-Jährigen. Zu sehen sind Werke verschiedenster Stile; sei es nun lustig und bunt oder ruhiger in schwarz-weiß. Umgesetzt sind diese sehr detailreich mit Markern, Wasserfarben, digitalen Utensilien, Bleistift oder einfachen Filzstiften.
 „Ich hoffe, dass meine Kunst, die durch meine Restkraft entsteht, andere inspiriert, sie zum Lachen oder Nachdenken bringt. Zudem gehe ich sogar davon aus, dass einiges meiner Restkraft meinem Hobby zu verschulden ist. Malen und Zeichnen als Training, könnte man behaupten“, sagt die junge Künstlerin. Bewusst hat sie die Ausstellung „Restkraft“ genannt, in Anlehnung an ihre Muskelerkrankung, die es ihr schleichend schwerer macht, Pinsel und Zeichenstift zu führen.
„Ich hoffe, dass meine Kunst, die durch meine Restkraft entsteht, andere inspiriert, sie zum Lachen oder Nachdenken bringt. Zudem gehe ich sogar davon aus, dass einiges meiner Restkraft meinem Hobby zu verschulden ist. Malen und Zeichnen als Training, könnte man behaupten“, sagt die junge Künstlerin. Bewusst hat sie die Ausstellung „Restkraft“ genannt, in Anlehnung an ihre Muskelerkrankung, die es ihr schleichend schwerer macht, Pinsel und Zeichenstift zu führen.
Dennoch bleibt Pia Noi Schmid zuversichtlich. „Die SMA ist nur ein Teil von mir. Tatsächlich bin ich Mensch wie jeder andere, daran ändert die SMA nichts“.
Aufgrund ihrer eingeschränkten Kraft hat die Künstlerin nur einen kleinen Arbeitsradius und ihre Zeichnungen sind im Original meist auf eine DIN-A5-Seite beschränkt. Damit die Zeichnungen auch in großen Räumen zur Geltung kommen, werden sie für Ausstellungen groß gedruckt. Dasselbe gilt auch für den Fall, wenn man die eigenen vier Wände mit den Werken der Künstlerin bestücken möchte.
Neben ihrer künstlerischen Tätigkeit ist die Psychologiestudentin an der Uni Ulm auch Sprecherin für Themen wie Inklusion oder selbstbestimmtes Leben mit Behinderung.
„Durch meine Behinderung komme ich mit sehr vielen Menschen in Kontakt, außerdem bin ich von Natur aus eine beobachtende Person, weshalb Psychologie für mich ein passendes Studienfach ist.“
Um ihren Alltag zu meistern, bedarf es eines oder mehrerer Assistenten, die Pia begleiten und unterstützen – egal, ob an der Uni in Vorlesungen, bei Treffen mit Freunden, beim Zeichnen oder bei der Pflege. „Man hilft mir bei jeglichen Dingen, die jemand anderes in meinem Alter eigentlich auch macht.“
German Doctors – Hilfe, die bleibt
Ärztlicher Einsatz in Kenia

Ulm, 14.06.2022. Für sechs Wochen reiste Dr. Dagmar Dodier, Fachärztin an den RKU – Universitäts- und Rehabilitationskliniken Ulm, nach Kenia, um als „German Doctor“ dort medizinische Hilfe zu leisten, wo sauberes Wasser Luxus ist.
Athi River ist eine kenianische Stadt südlich von Nairobi. In den umliegenden Slums des Projektstandortes der German Doctors e.V., einer international tätigen Nichtregierungsorganisation, leben etwa 70.000 Menschen in ärmsten Bedingungen. Notdürftig bauen die Bewohner ihre Häuser aus Wellblech und Lehm; wer über Strom und einen Kühlschrank verfügt, darf sich glücklich schätzen. Es gibt kein Abwassersystem und die sanitäre Situation ist mangelhaft.
Vor allem die Wasserversorgung ist problematisch, sauberes Wasser im Slum nicht frei verfügbar. Ein Ort, an dem jedes medizinische Hilfsangebot ein Segen ist. Für Dr. Dagmar Dodier ist es ihr erster ehrenamtlicher Einsatz für die German Doctors. Die Fachärztin reiste im April 2022 für sechs Wochen nach Kenia und arbeitete in einem Team aus vier Ärztinnen und Ärzten gemeinsam mit lokalen Mitarbeiterinnen und Mitarbeitern in der Ambulanz „Fanaka Medical Center“.
„Neben der Unterstützung in der medizinischen Grundversorgung der Bevölkerung ist das Ziel der Projekteinsätze immer, auch das medizinische Fachpersonal vor Ort zu stärken, um die Struktur im Land langfristig zu verbessern und die Einrichtungen später einmal komplett in einheimische Hände geben zu können“, so Dodier.
Die Ambulanz bietet die dringend notwendige basismedizinische Versorgung, denn abgesehen von den privaten Krankenhäusern, deren Gebühren die finanziellen Mittel der Slumbewohner bei weitem übersteigen, gibt es in der näheren Umgebung kaum Zugang zu Gesundheitsdiensten.
Nach den Erfahrungen von Dr. Dodier wird der Einsatz der German Doctors vor Ort sehr gut angenommen und akzeptiert. Die Medizin an der Basis ohne technische Untersuchungs- und Behandlungsmittel erlebte sie persönlich als Herausforderung und Bereicherung zugleich. „Man arbeitet mit dem, was man ursprünglich gelernt hat; mit Händen, Ohren und Stethoskop.“ Dass bei starkem Regen durch das laute Trommeln auf die Dächer jedoch kaum Untersuchungen möglich waren oder es oft an einfachen Hilfsmitteln wie einem Paar Krücken scheiterte, frustrierte die Ärztin.
Trotzdem kann sie einen Hilfseinsatz generell jedem Mediziner weiterempfehlen. „Aus medizinischer Sicht habe ich viel über Krankheiten gelernt, die man in Deutschland nicht so oft sieht, wie Malaria, Tuberkulose oder HIV. Auch die Themen Ernährung, Schwangerschaft oder Abtreibung spielen dort eine ganz andere Rolle. Hinzu kommen die kulturellen Hürden, die man zu meistern lernt.“
Vorausgegangen war dem Auslandseinsatz ein halbes Jahr mit Vorbereitungskursen und Seminaren. Weitere Einsatzorte der German Doctors neben Kenia sind die Philippinen, Indien und Bangladesch.
Orthopäden und Neurologen des RKU als Top-Mediziner ausgezeichnet
 Ulm, 13. Juni 2022. Ärzte des RKU sind in der jüngst erschienenen Ärzteliste 2022 des Focus Magazin Gesundheit wieder als Top-Mediziner Deutschlands gerankt: Die Orthopäden Prof. Dr. Heiko Reichel und Prof. Dr. Thomas Kappe sowie die Neurologen Prof. Dr. Jan Kassubek und Prof. Dr. Hayrettin Tumani werden als „Deutschlands Top-Ärzte“ empfohlen.
Ulm, 13. Juni 2022. Ärzte des RKU sind in der jüngst erschienenen Ärzteliste 2022 des Focus Magazin Gesundheit wieder als Top-Mediziner Deutschlands gerankt: Die Orthopäden Prof. Dr. Heiko Reichel und Prof. Dr. Thomas Kappe sowie die Neurologen Prof. Dr. Jan Kassubek und Prof. Dr. Hayrettin Tumani werden als „Deutschlands Top-Ärzte“ empfohlen.
Zum wiederholten Mal ausgezeichnet wird Prof. Dr. Heiko Reichel, Ärztlicher Direktor der Orthopädischen Universitätsklinik Ulm am RKU, für seine herausragende Kompetenz in den Schwerpunkten Hüftchirurgie und Kniechirurgie. Erneut gelistet ist auch Orthopäde Prof. Dr. Thomas Kappe, Leitender Oberarzt an der Orthopädischen Universitätsklinik Ulm am RKU, für den Schwerpunkt Schulterchirurgie.
Zu Deutschlands Top-Medizinern zählen für die Redaktion von Focus Gesundheit auch Prof. Dr. Jan Kassubek, Leitender Oberarzt an der Neurologischen Universitätsklinik Ulm am RKU, für das Fachgebiet Parkinson sowie Prof. Dr. Hayrettin Tumani, Oberarzt an der Neurologischen Universitätsklinik Ulm am RKU für das Fachgebiet Multiple Sklerose.
Die Focus-Ärzteliste basiert auf einer Erhebung des Rechercheinstituts FactField. In die Empfehlung fließen Informationen zu Behandlungsleistung, Reputation, Qualifikation, wissenschaftlichem Engagement und Serviceangeboten ein, die sich aus einer großen Ärztebefragung und öffentlich verfügbaren Daten ergeben.
RKU-Team startet mit tausenden Menschen weltweit für die Rückenmarksforschung
Laufen für den guten Zweck

Ein 38-köpfiges RKU-Team aus Mitarbeitern und Patienten wird beim diesjährigen Wings for Life World Run am 8. Mai 2022 für den guten Zweck an den Start gehen und rollen – bei dem globalen Event bewältigen Läufer und Rollstuhlfahrer gemeinsam Kilometer, um für die Rückenmarksforschung Spenden zu sammeln.
Als gemeinnützige Stiftung fördert Wings for Life weltweit aussichtsreiche Forschungsprojekte und klinische Studien mit dem großen Ziel der Heilung von Querschnittlähmung ein Stück näher zu kommen. Dazu trägt bei dem jährlich stattfindenden Wings for Life World Run jeder Teilnehmer bei, denn 100 Prozent der Startgelder fließen in die Rückenmarksforschung.
Tausende Menschen starten an diesem Tag weltweit zur selben Zeit und laufen beziehungsweise rollen so lange, bis sie von dem sogenannten „Catcher Car“ eingeholt werden. Ein Teil des RKU-Teams wird dazu extra nach München fahren, um an dem dortigen Flagship-Run teilzunehmen. Hier startet die Gruppe am Fuße der Alpen gemeinsam mit vielen anderen aus dem Olympiapark hinaus in den Nordwesten über die Landkreise Dachau und Fürstenfeldbruck.
Alternativ können die Sportbegeisterten auch auf individueller Strecke über eine App an dem Run teilnehmen und werden von einem virtuellen Catcher Car verfolgt.
„Der Wings for Life Run ist für unsere Mitarbeiter und Patienten jedes Jahr auf Neue ein wunderbares Erlebnis“, freut sich Dr. Yorck-Bernhard Kalke, Sektionsleiter des Querschnittgelähmtenzentrums am RKU, der selbst zum wiederholten Mal daran teilnehmen wird. „Gleichzeitig hebt es die Bedeutung der Rückenmarksforschung hervor und macht weltweit auf die Wichtigkeit dieser aufmerksam.“
Das Querschnittgelähmtenzentrum der Orthopädischen Universitätsklinik Ulm am RKU hat 59 Betten für diejenigen, die nicht laufen können, und nimmt jedes Jahr mehr als 200 Patienten mit unfall- und erkrankungsbedingter Querschnittlähmung auf.
Am 21. Juli 2022 wird das Sommerfest des Querschnittgelähmtenzentrums Ulm am Thalfinger See mit mehr als 400 Teil-nehmern stattfinden und am 16. August 2022 der 150. Stammtisch der Fördergemeinschaft für das Querschnittgelähmtenzentrum Ulm in Seligweiler mit Samuel Koch als Stargast (www.fgqz.de).
RKU-Pflegeschülerinnen und -schüler habe ihre Ausbildung erfolgreich abgeschlossen
Mit dem Examen in der Tasche in den Pflegeberuf starten

In den Pflegeschulen der RKU – Universitäts- und Rehabilitationskli-niken Ulm haben 34 Schülerinnen und Schüler ihre Ausbildung abgeschlossen und starten nun als Pflegefachkräfte oder Pflegehelfer ins Berufsleben.
Die Freude und Erleichterung über die letzte abgeschlossene Prüfung steht den Auszubildenden ins Gesicht geschrieben – stolz halten sie noch am selben Tag ihre Urkunden in den Händen. Die examinierten Gesundheits- und Krankenpfleger haben eine dreijährige Ausbildung mit theoretischen und praktischen Lerninhalten abgeschlossen. Die Krankenpflegehelfer haben innerhalb eines Jahres vielfältige Einblicke in den Pflegeberuf erhalten. Alle freuen sich nun darauf, voller Taten-drang auf den Stationen durchzustarten. Auch, wenn „das Lernen jetzt erst richtig anfängt“, so Michaela Hansen, Leiterin der Berufsfachschulen Pflege am RKU, die bei den Examensfeiern für alle ihre Schützlinge persönliche und emotionale Worte findet. Insbesondere vor dem Hintergrund der Corona-Pandemie hat der Schulalltag allen Beteiligten viel Flexibilität und Übung abverlangt.
Auch die RKU-Pflegedirektorinnen Helene Maucher und Catharina Bothner freuen sich über die Nachwuchskräfte: „Unsere Absolventen sind mit der Ausbildung zur Pflegefachkraft für einen anspruchsvollen Beruf gewappnet, der ihnen viele Per-spektiven und einen zukunftssicheren Arbeitsplatz bietet sowie die Möglichkeit, sich weiter zu qualifizieren.“
Mit der Ausbildung stehen den Absolventen neben der Übernahme im RKU auch viele Fort- und Weiterbildungsmöglichkeiten offen, bei entsprechenden Vorausset-zungen bis hin zum Studium. Ausbildungsbeginn ist jährlich im April und Oktober.
Sachspenden für die medizinische Versorgung

Das RKU unterstützt die Spendenaktion des Deutsch-Ukrainischen Freundeskreises der Orthopäden und Traumatologen e.V. mit OP-Instrumenten und Implantaten. Seit fast 25 Jahren bestehen enge fachliche und freundschaftliche Verbindungen des Freundeskreises mit dem Universitätsklinikum Dnipro in der Ukraine, verbunden mit gegenseitigen Vortragsreisen, Hospitationen und Lehroperationen. Nun hat der Verein zu einer Geld- und Sachspendenaktion aufgerufen, um den ukrainischen Freunden Hilfe zu leisten.
Vor Kurzem erhielt Dr. med. Dr. h.c. Michael Gabel, Präsident des Vereins, die Bitte um Hilfe aus Dnipro, der viertgrößten Stadt der Ukraine. Der Präsident des Freundeskreises auf ukrainischer Seite, Prof. Dr. Alexander Loskutov, schrieb von der großen Not bei der Patientenversorgung und bat um Verbandsstoffe, Antibiotika, Medikamente und vor allem chirurgisches Material für den OP.
Dank der großen Hilfsbereitschaft von Schulklassen, privaten Spendern bis hin zu Firmen kamen in wenigen Tagen 35.000 € an Geldspenden und 120.000 € Gegenwert an Sachspenden zusammen.
Auch die die RKU – Universitäts- und Rehabilitationskliniken Ulm gGmbH folgten dem Aufruf und unterstützten die Aktion mit einer umfangreichen Spende an OP-Instrumenten und Implantaten.
Insgesamt kamen ein großes Volumen an Verbrauchsgütern, Wundauflagen und Medikamenten zusammen, dazu noch schwergewichtige chirurgische Instrumente. Unterstützung gab es auch vom Rotary Club Stuttgart Solitude und Rotary Club Dnipro City mit Spenden einerseits und zur Koordination des Transports über die Grenze andererseits.
In Stuttgart startete am 21. März ein Lastwagen aus der Ukraine, um die Spenden, verbunden mit den herzlichsten Wünschen an die ukrainischen Patienten zu überbringen. Bereits drei Tage später konnten die Hilfsgüter und Sachspenden in Dnipro in der Ukraine in Empfang genommen werden.
Auszeichnung für Forschungsarbeiten zur ALS

Für ihre Forschungsarbeiten zur neuromuskulären Erkrankung ALS hat PD Dr. Angela Rosenbohm, Oberärztin an der Neurologischen Universitätsklinik am RKU, den Felix-Jerusalem-Preis der Deutschen Gesellschaft für Muskelkranke e.V. (DGM) erhalten. Sie teilt sich den Preis mit zwei Kollegen aus Düsseldorf und Halle. Die Verleihung fand im Rahmen eines Kongresses in Würzburg statt.
PD Dr. Rosenbohm erhielt den mit 7500 Euro dotierten 1. Preis der Stiftung für eine Studie, die zeigt, wie sich körperliche Arbeit auf die Entstehung und den Krankheitsverlauf bei der Amyotrophen Lateralsklerose (ALS) auswirkt. Personen, die im Beruf körperliche Arbeit verrichten, erkranken demnach häufiger an ALS als Personen mit leichter körperlicher Tätigkeit.
In der Studie wurde ein plötzlicher Abfall der körperlichen Betätigung erstmals als ALS-Frühsymptom identifiziert und gezeigt, dass moderate Bewegung nach Krankheitsbeginn die durchschnittliche Überlebensdauer deutlich erhöht. Demgegenüber zeigt sich ein etwa 14 Monate kürzeres Überleben, wenn ALS-Patienten sich kaum bewegen oder übermäßig viel Sport treiben.
Die Symptome der ALS, bei der die so genannten Motoneurone zugrunde gehen, reichen von Lähmungserscheinungen über den Verlust der Sprache bis zum Gefühl, im eigenen Körper gefangen zu sein. Trotz neuer therapeutischer Ansätze ist die relativ seltene Erkrankung weiterhin unheilbar und führt etwa zwei bis fünf Jahre nach der Diagnose zum Tod.
Bei ihrer Forschung konnte PD Dr. Rosenbohm auf das umfangreiche ALS-Register Schwaben zurückgreifen, in dem seit 2010 alle diagnostizierten Fälle der Region erfasst und mittlerweile über 2500 Patientendaten verwaltet werden.
Der Felix-Jerusalem-Preis soll der Förderung der Forschung auf dem Gebiet der neuromuskulären Erkrankungen, insbesondere der Amyotrophen Lateralsklerose im deutschsprachigen Raum dienen. Besonders gewürdigt werden dabei Arbeiten, die sich mit den Ursachen und der Entwicklung der Amyotrophen Lateralsklerose sowie mit neuen diagnostischen Methoden bei dieser Erkrankung befassen.
5000 Euro für die Fördergemeinschaft
Die Fördergemeinschaft für das Querschnittgelähmtenzentrum des RKU (FGQZ Ulm) hat bei der mittlerweile 51. „Aktion 100.000 / Ulmer helft“ wieder eine Spende, dieses Mal in Höhe von 5000 Euro erhalten. Viele Firmen und Privatpersonen unterstützen jährlich bei dieser Spendenaktion hilfsbedürftige Menschen und sozial karitative Vereine.

Dr. Yorck-Bernhard Kalke, Vorsitzender der Fördergemeinschaft und Leiter des Querschnittgelähmtenzentrums an der Orthopädischen Universitätsklinik am RKU, freute sich ausdrücklich über die hohe Spende. Die Fördergemeinschaft sei gegründet worden, um möglichst vielen Querschnittgelähmten in Ulm und weit um Ulm herum eine Anlaufstelle zu geben, an die sie sich wenden können und um Unterstützung bitten können.
Etwa 2500 Menschen erleiden jedes Jahr unfall- oder krankheitsbedingt eine bleibende Querschnittlähmung. „Wirtschaftlich, beruflich und sozial bedeutet das für viele eine totale Veränderung ihres Lebens“, so Dr. Kalke. „Die Spenden für unseren gemeinnützigen Verein helfen Betroffenen bei der sozialen Rehabilitation und Integration in ein weitgehend normales Leben.“
2021 ist die Fördergemeinschaft 20 Jahre alt geworden, pandemiebedingt fanden keine Feierlichkeiten statt. Das Jubiläum soll nun am 16. August 2022 mit dem 150. Stammtisch für Querschnittgelähmte, Angehörige und Interessierte in Seligweiler nachgefeiert werden, als Stargast hat Samuel Koch bereits zugesagt. Der fast 500 Mitglieder zählende Verein will auch sein Sommerfest, das ebenfalls pandemiebedingt die letzten beiden Jahre ausfallen musste, in diesem Jahr am 21. Juli 2022 am Thalfinger See wieder feiern.
Mitglied in der Fördergemeinschaft kann übrigens jeder werden. Die Mitgliedsgebühr beträgt 30 Euro jährlich. Mehr Infos im Internet unter: www.fgqzulm.de
Ein offenes Ohr für Patienten und Mitarbeiter
Daniela Jäkle folgt RKU Klinikpfarrer Günter Bohnet nach, der in den Ruhestand verabschiedet wurde.

BU: Die Klinikseelsorgerinnen Daniela Jäkle (l.) und Jutta Schnitzler sind ein gutes Team
Foto: RKU
Nachfolgerin in der evangelischen Seelsorge an den RKU – Universitäts- und Rehabilitationskliniken Ulm wird Daniela Jäkle, die das Team mit ihrer katholischen Kollegin Jutta Schnitzler wieder komplett macht. 16 Jahre lang war sie zuvor gemeinsam mit ihrem Mann als Gemeindepfarrerin in Heidenheim tätig. Die studierte Theologin und Diakoniewissenschaftlerin lernte den Klinikalltag bereits während eines einjährigen Aufenthaltes in Frankreich, in einem Krankenhaus westlich von Paris kennen und hat Erfahrungen in der Notfallseelsorge.
Beide Seelsorgerinnen sind sich einig: Wir sind über alle Konfessionen hinweg für die Patienten und Mitarbeiter im Haus da und bieten jedem der es möchte ein offenes Ohr in schwierigen Situationen und Lebenslagen.
RKU nun 100-prozentige Tochter des Uniklinikums Ulm
Nach Abschluss der laufenden Prüfverfahren und erfolgter Zustimmung der zuständigen Behörden gehen am 30. November 2021 die bisherigen Anteile der Sana Kliniken AG an das Uniklinikum Ulm (UKU) über, das damit alleiniger Gesellschafter des RKU wird.

Bereits im März hatten sich Uniklinikum und Sana Kliniken AG auf die vollständige Übertragung der Gesellschaftsanteile an das UKU verständigt.
Das RKU wird ab diesem Zeitpunkt als eine 100-prozentige Tochter des UKU fortgeführt. Die Sana Kliniken AG wird im Rahmen eines Managementvertrags weiterhin das RKU begleiten und mit dem bisherigen Geschäftsführer Matthias Gruber für weitere Jahre eine größtmögliche Stabilität und Kontinuität anstreben.
Die Mitteilung des Uniklinikums Ulm zum Gesellschafterwechsel finden Sie hier:
PI_2021_12_01_Uniklinikum jetzt alleiniger Gesellschafter des RKU
Risikofaktor schwere körperliche Arbeit – Aktivitätsniveau als Einflussgröße und Frühsymptom identifiziert
(Von: Pressestelle Uni Ulm)
Wer im Beruf körperlich schwere Arbeit verrichtet, erkrankt offenbar häufiger an Amyotropher Lateralsklerose (ALS) als zum Beispiel Büroangestellte.
Zu diesem Ergebnis kommen Wissenschaftlerinnen und Wissenschaftler der Ulmer Universitätsmedizin. Insgesamt scheint das Aktivitätsniveau Einfluss auf Krankheitsentstehung und -verlauf zu haben: Die Forschenden aus Neurologie und Epidemiologie haben einen plötzlichen Abfall der körperlichen Betätigung erstmals als ALS-Frühsymptom identifiziert und gezeigt, dass moderate Bewegung nach Krankheitsbeginn die durchschnittliche Überlebensdauer erhöht. Nun ist die Studie, die auf dem umfangreichen ALS-Register Schwaben basiert, online in „Neurology“ erschienen.


Haben körperlich shchwer arbeitende Steinmetze, Holzfäller oder Spitzensportler ein erhöhtes Risiko, an Amyotropher Lateralsklerose zu erkranken? Und kann physische Aktivität den Krankheitsverlauf beeinflussen? Diese Forschungsfragen waren Ausgangspunkt einer umfangreichen Studie der Ulmer Universitätsmedizin, in der die gesamte Lebensspanne der Teilnehmenden betrachtet wird. „Bereits seit den 1960-er Jahren wird schwere körperliche Arbeit als ALS-Risikofaktor diskutiert. Auslöser waren die Erkrankungen des prominenten US-Baseballspielers Lou Gehrig und einiger italienischer Fußballspieler an Amyotropher Lateralsklerose“, erklärt Professor Albert Ludolph, Ärztlicher Direktor der Ulmer Universitätsklinik für Neurologie (RKU).
Bei der ALS (2-3 Fälle pro 100 000 Personen/Jahr) gehen die so genannten Motoneurone zugrunde. Symptome reichen von Lähmungserscheinungen über den Verlust der Sprache bis zum Gefühl, im eigenen Körper gefangen zu sein. Trotz neuer therapeutischer Ansätze ist die relativ seltene Erkrankung weiterhin unheilbar und führt etwa zwei bis fünf Jahre nach der Diagnose zum Tod. Die Studienlage, ob körperlich schwere Arbeit Krankheitsentstehung und -verlauf beeinflusst, ist bisher uneindeutig.
Daher haben Ulmer Forschende aus Neurologie und Epidemiologie diesen Zusammenhang sowie den Einfluss der körperlichen Gesamtaktivität in einer groß angelegten Studie zu überprüft. Die Basis bildet das ALS-Register Schwaben, in dem seit 2010 alle neu diagnostizierten Fälle der Region erfasst sind. Für die aktuelle Studie haben 393 ALS-Erkrankten sowie 791 gesunde Kontrollpersonen in standardisierten Interviews Auskunft über Dauer und Art ihrer Aktivitäten in verschiedenen Lebensphasen gegeben (mit 20, 30, 40, 50 und 60 Jahren). Dabei wurden sie gebeten, physische Belastungen bei der Arbeit und in der Freizeit einzuteilen: Zum einen in „schweißtreibende Aktivitäten“ wie intensiven Sport oder die Arbeit eines Landwirts, Bauarbeiters oder Steinmetz. Und zum anderen in leichte Anstrengungen wie Bürotätigkeiten oder Radfahren. Aus diesen Angaben berechneten die Forschenden den „MET-Wert“, also die Energie-Aufwendung bezogen auf Stunden pro Woche (1 MET= Sauerstoffverbrauch von 3,5 ml/kg/min).
„Mit diesen umfangreichen Daten von Betroffenen und aus der gesunden Kontrollgruppe erhoffen wir uns Aufschluss über schwere körperliche Arbeit als möglichen ALS-Risikofaktor. Außerdem untersuchen wir den Einfluss der physischen Aktivität auf den Krankheitsverlauf“, resümiert Erstautorin PD Dr. Angela Rosenbohm, Oberärztin und Wissenschaftlerin an der Ulmer Universitätsklinik für Neurologie.
Die Ergebnisse der statistischen Auswertung haben unmittelbare klinische Relevanz:
Offenbar hängt die körperliche Gesamtaktivität der Studienteilnehmenden nicht mit einem erhöhten ALS-Risiko zusammen. Erkrankte und Kontrollgruppe gaben auf die Lebensspanne bezogen ein vergleichbares Belastungsniveau an. Bei den ALS-Patientinnen und -Patienten zeigte sich allerdings rund 5 Jahre vor der Diagnose ein signifikanter Aktivitäts-Abfall. Die Forschenden vermuten, dass bereits vor Symptombeginn subklinische Verschlechterungen oder krankheitsbezogene Veränderungen des Stoffwechsels sowie des Lebensstils eintreten. Insgesamt zeigt der Vergleich mit der gesunden Kontrollgruppe, dass schwere körperliche Arbeit mit einem fast doppelt so hohen ALS-Risiko assoziiert ist. Bewegung in der Freizeit hat offenbar keine vergleichbar negativen Auswirkungen. „Allerdings könnten auch andere noch unbekannte Belastungen am Arbeitsplatz das Erkrankungsrisiko beeinflussen“, erläutert Professorin Gabriele Nagel vom Institut für Epidemiologie und Medizinische Biometrie der Universität Ulm.
Weiterhin hängt die mittlere Überlebensdauer nach der Diagnose offenbar mit dem Aktivitätsniveau zusammen: Die kürzeste Überlebensspanne mit 15,4 Monaten hatten inaktive ALS-Erkrankte. Aber auch die körperlich agilste Gruppe verstarb bereits nach durchschnittlich 19,3 Monaten. Bei einem moderaten Betätigungslevel von 10,5 MET/h pro Woche – das entspricht etwa zwei Stunden Fahrrad fahren in diesem Zeitraum – war die mittlere Überlebensdauer mit 29,8 Monaten am höchsten.
„Mit dem Aktivitäts-Abfall etwa 5 Jahre vor der Diagnose haben wir vor allem erstmals ein stoffwechselassoziiertes Frühsymptom der ALS entdeckt. Außerdem konnten wir zeigen, dass körperliche Aktivität auch nach Symptombeginn die Überlebensdauer beeinflusst “, betont Dr. Angela Rosenbohm. Die möglichen Auswirkungen krankheitsbedingter Veränderungen des Stoffwechsels oder des Lebensstils auf das Aktivitätsniveau müssen in künftigen Forschungsvorhaben genauer untersucht werden. Aber schon jetzt zeigt die Studie ALS-Patientinnen und -patienten Chancen auf, wie sie den Krankheitsverlauf ohne Medikamente selbst beeinflussen können: „Auch nach Symptombeginn würden wir zu moderater Bewegung raten“, bekräftigt Seniorautor Professor Ludolph.
Die aktuelle Studie hat mehrere Vorteile: Zum einen bietet das umfangreiche ALS-Register Schwaben eine einmalige Datengrundlage – und zum anderen sorgt die Umrechnung der körperlichen Gesamtaktivitäten in METs für eine größere
Vergleichbarkeit. Die Erinnerung der Studienteilnehmer an teilweise weit zurückliegende Aktivitäten, könnte hingegen eine Einschränkung sein.
Zum ALS-Register Schwaben
Die nun veröffentlichte Studie beruht auf dem ALS-Register Schwaben. Darin sind alle neu diagnostizierten Fälle in der Region erfasst. Ziel des Registers, das ein Gebiet mit 8,4 Millionen Einwohnerinnen und Einwohnern abdeckt, ist die Bestimmung der ALS-Inzidenz sowie möglicher Risikofaktoren. Hierfür umfasst das Register eine Kontrollgruppe, die den ALS-Patientinnen und -Patienten in Alter und Geschlecht entspricht. So sollen Verhaltensweisen identifiziert werden, die Krankheitsentstehung und -verlauf beeinflussen können. Daher werden Informationen zu chronischen Erkrankungen, zur Einnahme von Medikamenten sowie zu Lebensstilfaktoren wie Bewegung oder Rauchen erhoben.
Das ALS-Register Schwaben und die nun veröffentlichte Studie werden von der Deutschen Forschungsgemeinschaft (DFG) unterstützt.
www.uni-ulm.de/med/epidemiologie-biometrie/forschung/register/als-register/
Life Course of Physical Activity and Risk and Prognosis of Amyotrophic Lateral Sclerosis in a German ALS Registry. Angela Rosenbohm, Raphael Peter, Johannes Dorst, Jan Kassubek, Dietrich Rothenbacher, Gabriele Nagel, Albert C Ludolph, The ALS Registry Swabia Study Group. Neurology Oct 2021, 10.1212/WNL.0000000000012829; DOI: 10.1212/WNL.0000000000012829
Focus-Ranking: Orthopädie und Neurologie als Top-Kliniken

Das RKU ist mit seiner Orthopädie und seiner Neurologie in der aktuellen FOCUS-Klinikliste wieder als TOP-Klinik in mehreren Bereichen aufgeführt.
Die Orthopädische Universitätsklinik unter dem Ärztlichen Direktor Prof. Dr. Heiko Reichel wird von der Focus-Redaktion empfohlen für die Bereiche Hüftchirurgie, Knochenkrebs und Sportmedizin/-orthopädie; die Neurologische Universitätsklinik unter dem Ärztlichen Direktor Prof. Dr. Albert C. Ludolph ist zum wiederholten Male für die Bereiche Demenzen, Multiple Sklerose sowie Parkinson gelistet.
Für die Bewertung des Klinikrankings hat das Rechercheinstitut FactField über 50 verschiedene Quellen ausgewertet, unter anderem gingen fach- und abteilungsspezifische Fallzahlen ein, Umfragen in Krankenhäusern und unter Ärzten, Angaben aus dem Qualitätsmanagement und Zertifikate einschlägiger Fachgesellschaften.
Nach dem Abschluss geht es gleich weiter mit der Karriere in der Pflege
Absolventinnen und Absolventen haben ihre dreijährige Ausbildung als Pflegefachkraft im RKU abgeschlossen. Bei einer kleinen Abschiedsfeier gab es für die examinierten Pflegekräfte Zeugnisse. Alle Absolventen bleiben dem RKU als Pflegenachwuchskräfte erhalten.

Die Pflegeschule des RKU bot im Oktober 2018 erstmals die dreijährige Ausbildung in der Gesundheits- und Krankenpflege an. Die jungen Männer und Frauen, die jetzt ihren Abschluss in der Tasche haben, waren sozusagen Pioniere im RKU. In den drei Ausbildungsjahren lernten die zukünftigen Pflegefachkräfte in Theorie und Praxis das Zusammenspiel von Hightech-Medizin in den unterschiedlichsten Abteilungen auf den Stationen kennen, welche persönlichen Bedürfnisse die Gesundheitsförderung der Patienten erfordern und dass die Pflege viel Einfühlungsvermögen, Beobachtungsgabe, Organisationstalent, Kreativität und Fachwissen benötigt.
Auch in Zeiten von Covid-19 und während des Lockdowns wurden die theoretischen Lerninhalte in der Pflegeschule unter besonderen Voraussetzungen vermittelt: Mit Videokonferenzen, Materialbereitstellung über das Internet und gemeinsamem Arbeiten. „Der Schulalltag hat während der Corona-Pandemie allen Beteiligten Flexibilität und Übung abverlangt“, resümiert Michaela Hansen, Leiterin der Berufsfachschulen Pflege am RKU, „und wurde von Lehren wie Schülern aber durchweg positiv wahrgenommen und gemeistert.“
Mit ihrem Abschluss als examinierte Pflegefachkräfte in der Tasche bleiben alle Absolventen dem RKU treu und starten in ihrer bisherigen Ausbildungsstätte auch ins Berufsleben. „Unsere Absolventen sind mit der Ausbildung zur Pflegefachkraft für einen anspruchsvollen Beruf gewappnet, der Ihnen viele Perspektiven und einen zukunftssicheren Arbeitsplatz bietet sowie die Möglichkeit, sich weiter zu qualifizieren“, freuen sich auch die RKU-Pflegedirektorinnen Helene Maucher und Catharina Bothner.
So geht es für drei der Absolventen im RKU gleich weiter mit der Karriereplanung in der Pflege: Bei einem so genannten Onboarding-Programm lernen sie unter anderem Grundlagen der Beatmung und setzen sich mit der Patientenüberwachung und Patientenversorgung im High Care Bereich auseinander.
Das RKU steuert mit seiner 2015 gegründeten Pflegeschule dem Fachkräftemangel in der Pflege entgegen. Die Pflegeschule im RKU läuft erfolgreich und bietet neben der dreijährigen Ausbildung zur Pflegefachkraft auch die einjährige Ausbildung in der Gesundheits- und Krankenpflegehilfe an. „Unser Ziel ist es, den Pflegenachwuchs in unseren Pflegeschulen selbst zu generieren und damit dem Fachkräftemangel maximal zu begegnen“, so RKU-Geschäftsführer Matthias Gruber.
Am 1. Oktober 2021 startet wieder ein neuer Ausbildungsgang für die dreijährige Pflegeausbildung. Der Unterricht findet im wochenweisen Rhythmus abwechselnd mit zwei Wochen Praxis statt. Auf die Azubis kommen 2100 Unterrichtsstunden in Theorie und 2500 Stunden in der Praxis zu. Mit der Ausbildung als Pflegefachkraft stehen den Nachwuchskräften neben der Übernahme im RKU auch viele Fort- und Weiterbildungsmöglichkeiten offen, bei entsprechenden Voraussetzungen bis hin zum Studium.
Die Schlaganfalleinheit der Neurologischen Universitätsklinik Ulm am RKU erhält höchste EU-Zertifizierungsstufe
Höchste Zertifizierung für Stroke Unit am RKU
Die Stroke Unit der Neurologischen Universitätsklinik Ulm am RKU ist nun mit der höchsten Zertifizierungsstufe im europäischen Raum, dem Stroke-Center-Siegel der European Stroke Organisation (ESO), ausgezeichnet worden.

In Deutschland erleiden ca. 270.000 Menschen pro Jahr einen Schlaganfall. Die Betroffenen benötigen innerhalb weniger Stunden eine Therapie in spezialisierten Kliniken (sog. Stroke Units), um die Folgeschäden so gering wie möglich zu halten. „Die Folgen eines Schlaganfalls hängen unter anderem erheblich davon ab, wie schnell und professionell die Patienten behandelt werden“, sagt Dr. Katharina Althaus, zuständige Oberärztin der Stroke Unit der Neurologischen Universitätsklinik Ulm am RKU. „Die Behandlung auf einer spezialisierten Schlaganfalleinheit ist hier von enormer Bedeutung für den weiteren Verlauf. Gerade auch in Zeiten der Corona-Pandemie ist es wichtig, dass die Patienten schnell notärztliche Hilfe suchen. Nur so kann eine unverzügliche und bestmögliche Versorgung auch weiterhin gewährleistet werden.“
In der Universitätsklinik für Neurologie am RKU werden Schlaganfallpatienten exzellent und auf medizinisch höchstem Niveau versorgt. Die Stroke Unit ist zertifiziert als „Überregionale Stroke Unit“ von der Deutschen Schlaganfall-Gesellschaft (DSG) und der Stiftung Deutsche Schlaganfall-Hilfe. Damit wird bescheinigt, dass in allen Abläufen der Patientenversorgung systematische und nachvollziehbare Qualitätsstandards angewendet werden. Voraussetzungen für eine solche Auszeichnung sind unter anderem eine sehr gute personelle und apparative Ausstattung sowie eine hohe Fallzahl (pro Jahr). Neben den mobilen Überwachungsbetten gibt es ein Team aus speziell geschulten Fachärzten, Pflegepersonal und Therapeuten.
Hinzu kommt nun das Stroke-Center-Siegel der europäischen Schlaganfallorganisation ESO, die höchste Zertifizierungsstufe für die Behandlung von Schlaganfallpatienten auf europäischer Ebene. Deutschlandweit erfüllen bisher nur wenige Kliniken die strengen Qualitätskriterien der Europäischen Schlaganfallorganisation.
„Wir sind stolz darauf, dass wir die Zertifizierung nicht nur deutschlandweit durch die Deutsche Schlaganfallgesellschaft, sondern auch auf europäischer Ebene, durch die europäische Schlaganfallorganisation ESO, erlangt haben“, sagt Prof. Dr. Albert C. Ludolph, Ärztlicher Direktor der Neurologischen Universitätsklinik Ulm am RKU.
Jährlich werden im RKU über 4.000 Patienten, mit steigender Tendenz, notfallmäßig versorgt. Bei neurologischen Notfällen wie dem Schlaganfall ist neben der Qualität der Versorgung vor allem eines enorm wichtig: die Zeitspanne zwischen dem Auftreten der ersten Symptome und dem Therapiebeginn. Verursacht werden Hirninfarkte durch Blutgerinnsel, die entweder aufgrund von lokalen Engstellen oder Verletzungen der Gefäßwand an hirnversorgenden Arterien entstehen oder aus anderen Körperregionen wie zum Beispiel dem Herzen über den Blutstrom verschleppt werden. Es kommt zu einem Gefäßverschluss, sodass die Sauerstoffzufuhr des Hirns unterbrochen wird und die Nervenzellen absterben. Neben der Möglichkeit einer intravenösen Lysethe-rapie, bei der ein Medikament das Blutgerinnsel auflösen kann, können Blutgefäße auch mittels einer Angiographie-Anlage wieder geöffnet werden. Hierfür steht im RKU das Team um PD Dr. Kornelia Kreiser, Chefärztin der Neuroradiologie, bereit. Bei Patienten mit lebensgefährlichen Gefäßerkrankungen wird ein kleiner Katheter in die verschlossenen Gefäße eingeführt, mit einem winzigen Ballon aufgeweitet und das Blutgerinnsel von innen verschlossen und herausgezogen.
Je früher hier eine Therapie eingeleitet wird, desto größer ist die Wahrscheinlichkeit, dass die Betroffenen keine Langzeitschäden davontragen.
Als Mannschaftsarzt bei den etwas anderen Olympischen Spiele
Dr. Rainer Eckhardt, Ärztlicher Direktor des Zentrums für Integrierte Rehabilitation am RKU, ist als Mannschaftsarzt der deutschen Turner bei den Olympischen Spielen in Tokio mit dabei. Für den Orthopäden und Diplom-Sportlehrer sind es die ersten Olympischen Spiele, die er als Mannschaftsarzt betreuen darf. Der erste Eindruck in Japan ist geprägt von strikten Hygienevorkehrungen und der Erleichterung darüber, dass die Spiele mit einem Jahr Verspätung nun endlich stattfinden können.

Für knapp drei Wochen tauscht Dr. Rainer Eckhardt seinen Arztkittel mit dem Trainingsanzug der deutschen Athleten bei Olympia: Der Ärztliche Direktor des Zentrums für Integrierte Rehabilitation am RKU betreut dort als Mannschaftsarzt die deutschen Turner. Er sorgt dafür, dass sowohl das Frauen-Team mit Sarah Voss, Pauline Schäfer-Betz, Kim Bui und Elisabeth Seitz als auch das Männer-Team mit Lucas Dauser, Andreas Toba, Philipp Herder und Nils Dunkel eine optimale sportärztliche Betreuung während der Spiele erhält. „Für mich ist das eine große Ehre und auch eine besondere Verantwortung“, sagt Dr. Rainer Eckhardt, der erstmals für das gesamte Team zuständig ist und bereits seit 1995 die deutschen Turnerinnen betreut.
Die Eröffnungsfeier der um ein Jahr verschobenen Olympischen Spiele am Freitag hat der Ulmer Arzt gemeinsam mit seinen Schützlingen und der Crew vor dem Bildschirm im olympischen Dorf erlebt: Die Turn-Männer waren bereits am Samstag am Start und wollten sich dafür schonen. „Da bleiben wir alle aus Solidarität beieinander“, sagt Dr. Eckhardt.
In Japan war die Turner-Crew schon zehn Tage vor dem eigentlichen Olympia-Start angekommen: Zunächst ging es zum Akklimatisieren nach Joetsu City, 300 Kilometer von Tokio entfernt, wo die Sportler und ihre Betreuer in Quarantäne mussten. „Die Hygieneregeln sind hier sehr strikt und werden permanent überwacht“, sagt Dr. Eckhardt. Bereits am Flughafen wurde den Ankömmlingen eine Gesundheits-App auf das Handy gespielt, täglich würden Sportler und Betreuer auf das Corona-Virus getestet. „Das ist manchmal schon ein irres Procedere“, sagt Dr. Eckhardt. Auch an die Temperaturen von 35 Grad Celsius und das schwülwarmen Klima musste man sich erst einmal gewöhnen.
Im olympischen Dorf können sich die Sportler und Betreuer in ihren Hochhaus-Unterkünften weitgehend frei bewegen, und sind doch isoliert von der Bevölkerung. Ein lockeres Miteinander, wie es von anderen Olympischen Spielen her bekannt ist, gebe es in Tokio nicht. Zu den Wettkämpfen werden die Athleten und Betreuer mit Bussen gefahren. Ausflüge in die Innenstadt sind verboten. Bei den Wettkämpfen spüre man trotz fast leerer Zuschauerränge dennoch den olympischen Geist, so Eckhardt, und man treffe auch mal beim Essen oder draußen andere Athleten aus Ländern, wie man sie sonst nie persönlich zu Gesicht bekäme.

Und so schwärmt Dr. Eckhardt trotz aller Einschränkungen vom besonderen Flair vor Ort: Die Spiele seien sehr gut organisiert und die freiwilligen Helfer durchweg freundlich und hilfsbereit. „Auch die Athleten sind einfach nur dankbar, dass die Spiele nun stattfinden können, wenn auch unter anderen Bedingungen“, sagt Dr. Eckhardt, der früher auch selbst aktiv in der Bundesliga geturnt hat. „Dafür leben die Sportler und haben jahrelang trainiert.“
Ein Begleiter für Patienten und Mitarbeiter
Nach zehn Jahren im RKU und über 20 Jahren im Beruf des Seelsorgers verabschiedet sich Pfarrer Günter Bohnet in den Ruhestand. Für den evangelischen Geistlichen war es ein Geschenk, Begleiter zu sein, nicht nur für Patienten, sondern auch für Mitarbeiter mit all den Herausforderungen und Alltagsgeschichten. Am 15. Juli 2021 wird Pfarrer Bohnet bei einem Gottesdienst im RKU verabschiedet.

Zehn Jahre lang war Pfarrer Günter Bohnet als evangelischer Seelsorger in den Kliniken RKU tätig. Dabei hat der 65-Jährige in den Beruf des Seelsorgers erst spät gefunden: Als studierter Sozialpädagoge arbeitete er in der ersten Hälfte seines Berufslebens mit Kindern und Jugendlichen und war als Referent in der evangelischen kirchlichen Jugendarbeit tätig. Ein Jahr verbrachte er in Israel bei einer Gemeinschaft evangelischer Mönche. „Das war eine ganz wichtige Zeit für mich, diese Situation in Israel vor Ort zu erleben“, erinnert sich Günter Bohnet.
Nach über 20 Jahren Jugendarbeit stellte sich ihm die Frage, wie lange er mit Jugendlichen noch arbeiten wolle. Damals kam eine Anfrage der evangelischen Kirche, ob er nicht als Quereinsteiger ins Pfarramt wechseln wolle. „Für Laien war das in Württemberg damals auch ohne Theologiestudium möglich“, erzählt Bohnet. Doch die Anfrage kam für ihn in einer familiär schwierigen Zeit: Sein Sohn, der mit einem Herzfehler zur Welt gekommen war, war kurz zuvor verstorben. Wie sollte er da Menschen begleiten und als Seelsorger auftreten, wenn er gerade selbst mit Gott haderte?
Günter Bohnet entschied sich in dieser schweren Zeit für die Seelsorge. Schritt für Schritt sei er den Weg damals ins Pfarramt gegangen. „Ich hatte eine gute Gemeinde“, sagt er. „Dass ich Pfarrer geworden bin, ist ein Zeichen dafür, dass der liebe Gott Humor hat.“
2011 wechselte er nach elf Jahren als Gemeindepfarrer in Gerstetten und Beimerstetten ins Krankenhaus – ins RKU nach Ulm. „Für mich war immer wichtig, den Menschen nahe zu sein“, sagt der gebürtige Göppinger. „Das ist die wesentliche Ausdrucksform von Menschlichkeit und Mitmenschlichkeit“. In der Klinik konnte sich Bohnet fortan noch mehr auf den Menschen konzentrieren bei Krankenbesuchen, Gottesdiensten, Gesprächen mit Mitarbeitern und Patienten – zu jeder Tages- und auch Nachtzeit. Als Vertretung wurde Pfarrer Bohnet auch in andere Klinikstandorte gerufen.
Als Seelsorger blieb ihm im Klinikdienst auch mehr Zeit, sich hinzusetzen und auch einmal eine Stunde zuzuhören, sagt Pfarrer Bohnet, während Ärzte und Pflege oft darunter gelitten hätten, dass sie diese Zeit nicht haben. „Das sind letztlich systemgeschuldete Dinge, an denen man nichts ändern kann.“
Die letzten eineinhalb Jahre sei es aufgrund von Corona und Maßnahmen wie Maskenpflicht und Abstandsregeln nicht leicht gewesen, den Menschen wirklich nahe zu kommen. „Die Corona-Zeit hat mich gewissermaßen angefochten, weil alles, was mit Nähe und Vertrauen schaffen zu tun hat, reduziert und unmöglich gemacht wurde“, bedauert Bohnet. „Ich hoffe sehr, dass bald wieder mehr Begegnung möglich sein wird.“
Gerade in der Zeit, als keine Besucher zu ihren Angehörigen ins Krankenhaus kommen durften, sei es wichtig gewesen, als Stellvertreter bei den Kranken zu sein. „Es war eine Beruhigung für Angehörige, dass jemand da ist“, sagt Pfarrer Bohnet. Er erhielt in dieser Zeit auch mehr Anrufe, ob er nach Angehörigen sehen könne. Und im RKU waren auch in der Corona-Zeit die Seelsorger nicht ausgeschlossen und durften zu den Patienten.
Wie wichtig die Seelsorge in einer Klinik ist, beschreibt Bohnet mit einer Anekdote: Einmal habe er eine Stationsleitung gefragt, ob jemand Bedarf habe. Die Stationsleitung habe kurz aufgesehen und gemeint: Ja, alle.
Dass klerikale Ratschläge dabei weniger gefragt sind, als ein vertrauensvolles Gespräch, hat Pfarrer Bohnet bei seinen Besuchen am Krankenbett erlebt. Einmal erklärte ein Patient, er wolle ausdrücklich keinen Pfarrer sehen. Günter Bohnet besuchte den Mann trotzdem – er käme schließlich als Mensch, der sich für ihn und seine Situation interessiere. Das Gespräch mit dem Seelsorger habe dem Patienten letzten Endes gutgetan, berichtet Bohnet lächelnd: „Beim Verlassen des Krankenzimmers meinte der Patient: Sie dürfen gerne wiederkommen.“ Auch viele sterbende Patienten hat Pfarrer Bohnet begleitet. Er erinnert sich an einen älteren Mann, der kein Gespräch mehr wollte. Nur schweigen. „Und dann durfte ich seine Hand halten und wir haben 20 Minuten lang geschwiegen“, sagt Bohnet. Das sei schwer für ihn gewesen. „Es ist schwierig zu sehen, wenn man Menschen leiden sieht und man ihnen nicht so helfen kann, wie man will.“
Die Konfession habe bei seiner Arbeit in den wenigsten Fällen eine Rolle gespielt. Religion habe viel mit Tradition zu tun. Aber in den meisten Fällen wollten die Patienten reden und gehört werden – egal, ob mit einem evangelischen oder katholischen Seelsorger. Mit seiner katholischen Seelsorger-Kollegin habe er auch immer ein sehr enges und freundschaftliches Verhältnis gepflegt. Auch Mitarbeiter haben immer wieder Rat bei Pfarrer Bohnet gesucht, wenn es etwa um hohe Arbeitsbelastung oder Schwierigkeiten am Arbeitsplatz ging. Zu vielen hat der Seelsorger über die Jahre hin ein freundschaftliches Verhältnis aufgebaut.
Mit seiner Entscheidung, Pfarrer und Seelsorger zu werden, ist Günter Bohnet sehr zufrieden. „Ich bin durchaus auch ein kirchenkritischer Mensch“, sagt er, „aber ich habe mich hier immer am richtigen Ort gefühlt.“ Zum 1. August tritt Pfarrer Günter Bohnet in den Ruhestand. Seine Nachfolgerin in der evangelischen Seelsorge im RKU wird ab 1. November 2021 Pfarrerin Daniela Jäkle antreten.
Wie Exzellenzentwicklung in der Pflege und Gesundheitsversorgung aussehen kann

Auch Gunter Czisch, Oberbürgermeister der Stadt Ulm, ließ sich die Gelegenheit nicht nehmen, um diesen „Auswärts-Termin“ wahrzunehmen und die Zuhörerschaft in Ulm willkommen zu heißen. Darunter waren Führungskräfte und Experten im Gesundheitswesen, Pflegewissenschaftler, Pflegepädagogen und Pflegefachkräfte aus unterschiedlichen Sektoren und Ländern.
Die Kapselverletzung von Nationalspieler Thomas Müller, die Patellasehnenreizung von Mats Hummels – Fußballer sind für Knieverletzungen besonders anfällig, wie man gerade wieder bei der Fußball-EM aktuell beobachten kann. Doch wie kommt es zu Sportverletzungen und wie beugt man diesen – auch als Hobbysportler – vor? Darüber gibt Orthopäde Prof. Dr. Thomas Kappe, Leitender Oberarzt und Sektionsleiter Sportorthopädie an der Orthopädischen Universitätsklinik am RKU Auskunft.

Herr Professor Kappe, welche Verletzungen treten beim Fußball am häufigsten auf?
Prof. Dr. Thomas Kappe: Besonders häufig sind das Knieverletzungen. Insbesondere Kreuz- und Seitenbandrisse sowie Meniskusverletzungen treten oft auf. Aber auch im Bereich der Hüft- und Sprunggelenke oder der Schulter gibt es beim Fußball häufig Verletzungen.
Warum gerade das Knie?
Zum einen wird das Kniegelenk beim Fußball, insbesondere beim Spielen mit Stollenschuhen, besonders beansprucht. Zum anderen ist der Kapsel-Band-Apparat aufgrund seines komplexen Aufbaus im Allgemeinen schon verletzungsanfällig. Ferner dienen Ober- und Unterschenkel als lange Hebel, die im Kniegelenk enorme Kräfte einwirken lassen. Die Schutzstrukturen des Kniegelenkes, eben gerade Bänder und Menisken, sind dementsprechend belastet.
Welche Verletzungen können dadurch entstehen?
Zum einen sind es Überlastungsreaktionen dieser Strukturen, die durch die immer wiederkehrenden Be- und Überlastungen oder auch Mikrorisse im Gewebe stetig zunehmen und schließlich in einer Verletzung gipfeln- Bespiel Knorpelschäden am Knie. Zum anderen treten akut Verletzungen auf, beispielsweise bei einem Verdrehtrauma des Kniegelenkes mit Riss des vorderen Kreuzbandes. Der Großteil dieser Verletzungen tritt paradoxerweise ohne Einwirkung des Gegners auf.
Was empfehlen Sie, um sich vor Sportverletzungen bestmöglich zu schützen?
Viel Wert sollte auf die Prävention, also das Vermeiden von Sportverletzungen gelegt werden. Von der FIFA gibt es etwa das Präventionsprogramm „FIFA 11+“, das alle Bundesliga-Vereine und Nationalmannschaften aber auch Amateurmannschaften in ihr Aufwärmprogramm integriert haben. Es dauert 20 Minuten und sollte zwei Tage in der Woche durchgeführt werden. In einer Studie konnte gezeigt werden, dass durch konsequentes Anwenden der Übungen weniger schwere Sportverletzungen bei Fußballern auftreten. Generell gilt aber: nicht unvorbereitet auf den Fußballplatz gehen, sorgfältig aufwärmen und auf eine solide Grundfitness achten. So kann man sich selber am besten vor Verletzungen schützen.
Wenn dann doch mal etwas passiert ist: Was ist bei einer Sportverletzung zu tun?
Bei Sportverletzungen gilt das PECH-Schema: Pause, Eis, Compression (Kompression) und Hochlagern der verletzten Extremität. Ziel ist es, die Schmerzen und die Schwellung schnellstmöglich zu reduzieren. Gerade im Profisport wie bei den Fußballern gilt der Grundsatz: Jede Minute zählt. Bei starken Beschwerden sollte eine ärztliche Vorstellung erfolgen. Die weiterführende Abklärung und Behandlung gehört dann in die Hände von Spezialisten, damit der Sportler möglichst bald wieder auf den Platz zurückkehren kann.
Ein Spezialist für Erkrankungen der Wirbelsäule
Privat-Dozent Dr. Timo Zippelius leitet ab April 2021 die Sektion Wirbelsäule an der Orthopädischen Universitätsklinik Ulm am RKU.

Mehr als 90 Prozent der Bevölkerung erleben mindestens einmal eine Episode mit Rückenschmerzen. In den meisten Fällen sind diese nur von kurzer Dauer und unspezifisch.
Sollten allerdings bestimmte Ursachen der Auslöser sein, gilt es diese ärztlich behandeln zu lassen. Beim Aufspüren der Schmerzursache bedarf es deshalb der Hilfe von Spezialisten wie PD Dr. Timo Zippelius. Der gebürtige Karlsruher war nach seinem Studium in Berlin an der Charité tätig und arbeitete zuletzt an den Waldkliniken Eisenberg/Universitätsklinikum Jena in Thüringen als Oberarzt im Department Wirbelsäule. Er freut sich nun darauf, wieder nach Süddeutschland zurückzukehren.
Als Facharzt für Orthopädie und Unfallchirurgie besitzt er die Zusatzbezeichnung „Spezielle Orthopädische Chirurgie“ und verfügt über einen großen Erfahrungsschatz im Bereich der konservativen und operativen Behandlung von Wirbelsäulenerkrankungen. Zur Expertise des 39-Jährigen gehören komplexe wirbelsäulenchirurgische Maßnahmen wie Korrekturen von Wirbelsäulenverkrümmungen (Skoliosen), degenerative Wirbelsäulenerkrankungen wie Bandscheibenvorfälle und Wirbelkanaleinengungen (Stenosen) sowie die Revisionschirurgie.
„Mit seiner Expertise ergänzt Herr PD Dr. Zippelius hervorragend das bisherige Spektrum der orthopädischen Wirbelsäulenbehandlung im RKU“, sagt Prof. Dr. Heiko Reichel, Ärztlicher Direktor der Orthopädischen Universitätsklinik am RKU. „Durch die enge interdisziplinäre Zusammenarbeit mit Spezialisten aus den Bereichen der Schmerztherapie und dem Querschnittgelähmtenzentrum können wir eine optimale Behandlung bei Wirbelsäulenerkrankungen anbieten.“
PD Dr. Zippelius wird die Wirbelsäulenbehandlung am RKU mit seinen konservativen und operativen Bereichen als Sektionsleiter übernehmen. Den Schwerpunkt will er auf eine vernetzte und interdisziplinäre Einheit des gesamten Spektrums der Wirbelsäulentherapie fokussieren. „Die Teamarbeit ist für die optimale Versorgung unserer Patienten sehr wichtig, deshalb bin ich froh, dass mit Oberärztin Dr. Carolin Melcher und Oberärztin PD Dr. Julia Wölfle-Roos bereits zwei erfahrene Kolleginnen am RKU arbeiten, die den operativen und konservativen Bereich seit Jahren begleiten“, so Zippelius.
Weiterhin verfügt das RKU über eine der größten Schmerzambulanzen in Baden-Württemberg, die das gesamte Spektrum der orthopädischen Behandlung von Patienten mit Rückenleiden anbietet. Von der konservativen Therapie beim Bandscheibenvorfall über minimalinvasive Operationen bis zur multimodalen Schmerztherapie oder Skoliose-Behandlung. Ebenso ist die Zusammenarbeit mit dem Querschnittgelähmtenzentrum am RKU hervorzuheben. Erst vor wenigen Wochen wurde die Abteilung um acht Betten erweitert.
„Neben der klinischen Arbeit spielt auch die Lehre und Forschung eine besondere Rolle“, sagt PD Dr. Zippelius, der sowohl an der Charité Berlin als auch später am Universitätsklinikum Jena auf diesem Gebiet forschte sowie das interdisziplinäre Wahlpflichtfach „Wirbelsäule“ in der Lehre etablieren konnte, um angehende Mediziner für das Fachgebiet zu begeistern.
Kontakt:
Sekretariat: Sabine Bäuerle, Tel.: 0731/177-5110, Fax: 0731/177-1969, E-Mail: sabine.baeuerle@rku.de
Hermann Baur und seine gemalte Welt

Mit einer neuen Ausstellung zu dem Thema „Meine gemalte Welt“ startet der Thalfinger Künstler Hermann Baur im April 2021 im RKU. Die gemalte Welt des Hermann Baur ist bereits seine vierte Ausstellung im RKU und zeigt Bilder, die unter anderem nach seinen Urlaubsreisen in Deutschland, Italien, Frankreich, Kreta, Südafrika und Namibia entstanden sind.
Bei seinen Arbeiten beschäftigt sich Hermann Baur mit der Umsetzung der Eindrücke, die er auf seinen Reisen erlebt hat, im Ausland, aber auch in der schwäbischen und bayerischen Heimat. Dabei gehe es nicht darum, fotografisch genau abzubilden, sondern unter Einbeziehung der Gefühle und Erinnerungen das Bild entstehen zu lassen. „Meine Motive nehme ich aus der Natur: Felswände, Mauern, Steine, Steinplatten, Landschaften, Bäume und Blumen“, sagt der 1939 geborene Künstler. Das Gegenständliche sei meist nur Anlass und Motiv für seine Bilder. Lebendig werden die Bilder durch die Gestaltung mit Strukturmassen, verbunden mit Materialien aus der Natur wie Sand, Champagnerkreide, Marmormehl oder Asche. Seine Ausbildung erfuhr Hermann Baur bei zahlreichen Mal- und Zeichenkursen, er ist unter anderem Mitglied in der Künstlergilde Ulm und beim Kunstverein Senden. Seine Bilder sind ab 12. April 2021 im Therapieflur im Untergeschoss des RKU zu sehen.
Dr. Claudia Wurster forscht an Therapieoptionen bei SMA (Spinaler Muskelatrophie)
Forschungspreis für Neurologin des RKU

Dr. Claudia Wurster, Fachärztin an der Neurologischen Universitätsklinik am RKU, hat den Felix-Jerusalem-Forschungspreis der Deutschen Gesellschaft für Muskelkranke e.V. (DGM) erhalten. Die Auszeichnung teilt sie sich mit zwei Kollegen aus Dresden und Essen für ihre wissenschaftlichen Leistungen, die sich mit der Untersuchung neuer Therapieoptionen bei der Spinalen Muskelatrophie (SMA) beschäftigen. Die Verleihung des mit 7500 Euro dotierten Preises erfolgte im Rahmen des DGM-Online-Kongresses.
Die Spinale Muskelatrophie (SMA) ist eine genetische Erkrankung, bei der es durch einen fortschreitenden Verlust von Nervenzellen zu einer zunehmenden Muskelschwäche kommt. Bei vielen Patienten ist auch die Atemmuskulatur betroffen, so dass die Erkrankung unbehandelt zum Tode führen kann. Seit 2017 stehen neue Medikamente wie Spinraza® zur Verfügung, die den Krankheitsverlauf verändern können.
In entsprechenden klinischen Studien konnte gezeigt werden, dass bei betroffenen Kindern motorische Meilensteine erreicht werden, die zuvor nicht möglich erschienen. Wenngleich sich die Erkrankung in der Regel im Kindes- und Jugendalter manifestiert, sind auch Erwachsene betroffen, die bislang jedoch in wissenschaftlichen Studien zur Wirksamkeit neuer Therapieverfahren unzureichend berücksichtigt worden sind.
Mit den Untersuchungen konnte das Forscherteam um Dr. Claudia Wurster nachweisen, dass selbst bei Erwachsenen mit oftmals entsprechend langem Krankheitsverlauf diese neuen, spezifischen Therapieansätze wirksam sein können. Dies gelang erstmals im Rahmen einer Kooperation mit mehreren Neurologischen Universitätskliniken in ganz Deutschland, die an der Versorgung von Patienten mit SMA beteiligt sind und an der Studie zur Untersuchung der Wirksamkeit des Medikaments Spinraza® bei erwachsenen Patienten mitgewirkt haben. Im RKU kommt dieses Medikament bei der Behandlung der SMA bereits seit 2017 mit großem Erfolg zur Anwendung.
Das neue Kniegelenk vom Roboter
Er fräst millimetergenau, analysiert die individuelle Anatomie des Knies und unterstützt den Operateur bei der optimalen Implantation eines künstlichen Kniegelenkes: Seit Februar ist in der Orthopädischen Universitätsklinik am RKU ein OP-Roboter im Einsatz. Die neue Technik verspricht außergewöhnliche Präzision beim Einsetzen der Implantate und wird im RKU von wissenschaftlichen Studien begleitet.

Ein Bildschirm, eine Hochgeschwindigkeitsfräse, eine Infrarotkamera – das sind die Hauptbestandteile des neuen OP-Robotersystems „Navio“, das seit Februar an der Orthopädischen Universitätsklinik am RKU beim künstlichen Kniegelenkersatz angewendet wird. Ähnlich wie bei einem Navigationsgerät sagt der Roboter dem Arzt, wo es langgeht: Er nimmt das Bewegungsmuster und die Gelenkoberfläche des Knies dreidimensional auf und entwirft eine optimal an den Patienten angepasste Passform der Prothesenteile. „Die Feinjustierung übernimmt allerdings noch immer der Operateur“, sagt Professor Heiko Reichel, Ärztlicher Direktor an der Orthopädischen Universitätsklinik am RKU.
Zunächst legen die Operateure das Knie wie bei einer herkömmlichen Knie-Operation frei. Anschließend werden sternförmige Markierungen am Knochen angebracht, die wie kleine Fangarme mit Sensoren ausgestattet sind. Eine Infrarotkamera misst die Bewegungen, die Bandspannung und die Knochenoberfläche am Knie genau aus und sendet die Informationen an den Roboter, wodurch – anders als bei ähnlichen Systemen – kein präoperatives CT zur optimalen Prothesenplatzierung notwendig ist. „Der Patient ist so einer deutlich geringeren Strahlenbelastung ausgesetzt“, sagt Professor Reichel.
Mittels der aufgenommenen Informationen schlägt der Roboter dem Operateur eine präzise Prothesenplanung vor, die sich an der individuellen Anatomie des Patienten orientiert. Diese Planung kann der Arzt direkt annehmen oder weiter optimieren. „Das letzte Wort hat immer noch der Mensch, nicht die Maschine“, sagt Reichel. Der erfahrene Orthopäde entscheidet, wie die Prothese letztendlich sitzen soll und welches Implantat verwendet wird. Je nach Schädigungsausmaß des Kniegelenkes ist diese Methode sowohl für den teilweisen als auch den kompletten Kniegelenkersatz einsetzbar.
Schließlich kommt das Herzstück des Systems zum Einsatz, eine robotisch gesteuerte Handfräse, die vom Operateur geführt wird. Sie fräst nur dort, wo auch die von Arthrose befallenen Gelenkoberflächen entfernt werden sollen. Und zwar mit einer zehntelmillimetergenauen Präzision, die den optimalen Implantatsitz sicherstellt. Die Kapsel, Sehnen und Bänder des Knies werden dabei zuverlässig geschont.
„Das System ersetzt keinesfalls den erfahrenen Knie-Operateur, sondern baut auf dessen Erfahrung auf“, sagt Professor Reichel, der mit seinem Team jährlich über 400 künstliche Kniegelenke im RKU einsetzt. „Das roboterassistierte Verfahren bringt jedoch das not-wendige Quäntchen mit, um noch präziser arbeiten zu können“, so Reichel. „Außerdem ist das System anwendbar auf alle bewährten Knieprothesensysteme, die am RKU seit Jahren manuell im Einsatz sind“, nennt Reichel einen weiteren Vorteil. Die Roboter-Operationen werden an der Klinik von wissenschaftlichen Studien begleitet. Durch die höhere Präzision wird eine bessere Gelenkfunktion und eine noch höhere Zufriedenheit der Patienten mit dem neuen Knie erwartet.
Die Kliniken RKU haben zum Jahresbeginn eine neue Station mit acht Betten für Patienten mit Querschnittlähmung eröffnet. Mit insgesamt 57 Betten zählt das Querschnittgelähmtenzentrum am RKU Ulm damit zu den wichtigsten Versorgungszentren in Deutschland.

Dr. Yorck-Bernhard Kalke hat als Sektionsleiter das Zentrum seit 25 Jahren maßgeblich mitentwickelt und geprägt: Von anfänglich 24 Betten wurde das Zentrum 2014 auf 49 Betten erweitert. Mit der Eröffnung der neuen Querschnittstation und acht zusätzlichen Betten (zwei Zweibett-Zimmer, vier Einzel-Zimmer) verfügt das Querschnittgelähmtenzentrum nun über 57 Betten. Zudem stehen zwei Betten auf der Intensivstation zur Verfügung.
Die Erweiterung ist auch eine Reaktion auf die enorme Weiterentwicklung der Versorgung von querschnittgelähmten Patienten. „Die Lebenserwartung bei Paraplegikern ist heute uneingeschränkt“, sagt Dr. Kalke. Über 25 Prozent der Patienten werden durch moderne Therapiemaßnahmen wieder gehfähig. Zu dem ärztlichen Team im RKU gehören inzwischen auch kardiologisch-internistische sowie ergänzend neuro-urologische Experten.
Auch die Situation in der Pflege hat sich gewandelt, die Fachkräfte spezialisieren sich zunehmend auf einzelne Bereiche wie etwa Beatmungspflege, Sexualität, Blasen- und Darmmanagement oder Wundpflege. Zum anderen hat sich die Patientenstruktur in den letzten Jahren stark verändert. „Früher hatten wir viele junge, verunfallte Patienten“, so Dr. Kalke, „heute sind es auch mehr krankheitsbedingte Ursachen, die zu einer Querschnittlähmung führen“.
Neben seiner Tätigkeit im RKU ist Dr. Kalke auch Vorsitzender der Fördergemeinschaft für das Querschnittgelähmtenzentrum Ulm (FGQZ) mit fast 500 Mitgliedern und er leitete 2017 als Präsident der DMGP (Deutschsprachige Medizinische Gesellschaft für Paraplegiologie) einen Kongress in Ulm mit mehr als 800 Teilnehmern. „Ich habe ein Team, auf das ich mich unglaublich verlassen kann“, sagt Dr. Kalke.
„Mit der Erweiterung wurde das Querschnittgelähmtenzentrum als echtes Flaggschiff ausgebaut“, freute sich auch RKU-Geschäftsführer Matthias Gruber. Er bedankte sich beim gesamten Querschnitt-Team, insbesondere für das hohe Engagement über den normalen Klinikbetrieb hinaus, wozu auch das jährlich stattfindende Sommerfest am Thalfinger See mit allen Patienten und Ehemaligen gehört sowie die monatlichen Stammtische der Fördergemeinschaft in Seligweiler.
AOK schließt Qualitätsvertrag für Hüftendoprothetik mit RKU
Für erfolgreiche OPs und Patientensicherheit: Nahtlose Betreuung vom Orthopäden bis zur Reha
Die AOK Baden-Württemberg schließt mit den RKU – Universitäts- und Rehabilitationskliniken Ulm ihren ersten Qualitätsvertrag. Versicherte profitieren in der Klinik von besonders hohen Standards bei Hüftimplantationen. Ab dem 1. April 2021 sollen die ersten Patientinnen und Patienten nach dem neuen Konzept behandelt werden, das die AOK Baden-Württemberg gemeinsam mit führenden Operateuren aus der ganzen Republik entwickelt hat.
Ziel des Vertrages ist es, die Qualität der Eingriffe zu steigern und mit den besten Kliniken Standards für die hochwertige Regelversorgung von morgen zu setzen. „Für den Erfolg einer Hüft-OP spielen die Erfahrung der Operateure und die standardisierten Abläufe in den behandelnden Kliniken eine entscheidende Rolle“, sagt Prof. Dr. Heiko Reichel, Ärztlicher Direktor der Orthopädischen Universitätsklinik Ulm am RKU. Dies bestätigten auch Zahlen des WIdO (Wissenschaftliches Institut der AOK): Demnach haben Patienten, die in Kliniken mit weniger als 45 Hüftimplantationen im Jahr behandelt werden, ein um über 30 Prozent erhöhtes Risiko für Komplikationen als jene, die in Kliniken mit mehr als 200 Fällen operiert werden. „Insofern ist der geschlossene Vertrag ein wichtiger Schritt hin zu höherer Behandlungsqualität und mehr Sicherheit für alle Patienten und weg von der leider immer noch weit verbreiteten Gelegenheitschirurgie bei Hüftoperationen“, so Reichel.
Ebenso entscheidend wie die Operation selbst sei für ihren Erfolg auch, was rundherum geschehe. Ganz wichtig sei es, dass die Patientinnen und Patienten auch vor und nach der Operation gut versorgt werden. Fast 60 Prozent der Hüftendoprothetik-Patienten seien über 70 Jahre alt. „Um deren Sicherheit zu erhöhen, schreibt unser Qualitätsvertrag deshalb unter anderem gezielte Maßnahmen zur Reduzierung von Risiken im Zusammenhang mit Operationen und dem Einsatz von Narkosemitteln verpflichtend vor – eine sogenannte Delir-Prävention“, sagt Johannes Bauernfeind, Vorstandsvorsitzender der AOK Baden-Württemberg.
„Wer eine neue Hüfte braucht, wird dann idealerweise in Verbindung mit Facharztvertrag Orthopädie und unserem spezialisierten Rehabilitationskonzept AOK pro Reha von Anfang bis Ende nahtlos betreut – und das mit höchster Qualität.“ Dies suche in Baden-Württemberg und darüber hinaus seines Gleichen.






