Kniegelenksarthrose
Inhalt Kniegelenksarthrose
Kniegelenksarthrose
Aufbau des Kniegelenkes
Wenn wir gehen, stehen, hocken oder sitzen, bewegen wir das größte Gelenk des Körpers: das Kniegelenk. Es verbindet den Oberschenkelknochen mit dem Schienbein, die artikulierenden Gelenkflächen sind dabei die Oberschenkelrolle und der Schienbeinkopf. Ein Teil des Kniegelenks wird durch die Kniescheibe gebildet, die als Unterstützpunkt für die Kraftentwicklung der Quadrizepsmuskulatur dient. Das Kniegelenk kann im Wesentlichen nur in einer Ebene (Streckung/Beugung) bewegt werden. Nur am gebeugten Knie ist noch eine minimale Rotationsbewegung des Unterschenkels gegenüber dem Oberschenkel möglich. Als Gleitfläche sind die Gelenkpartner mit Knorpel überzogen, das Gelenk wird durch eine Kapsel abgedichtet, innerhalb derer zur Reduktion des Widerstandes und der Ernährung des Knorpels Gelenkschmiere durch die Gelenkinnenhaut gebildet wird. Ähnlich einem Stoßdämpfer wirkt dieses hydraulische Prinzip und wird unterstützt durch die Menisci: halbmondförmige knorpelige Scheiben, die innen und außen zwischen den Gelenkflächen liegen.
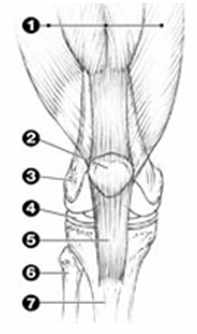
- Streckmuskulatur des Oberschenkels
- Kniescheibe (Patella)
- Oberschenkelknochen (Femur)
- Meniskus
(halbmondförmiger Faserknorpel) - Patellasehne
- Wadenbein (Fibula)
- Schienbein (Tibia)
Kniearthrose
Die Arthrose ist ein meist altersbedingter Verschleiß eines Gelenkes, bei dem es zu einem Knorpelabrieb kommt. Die Abriebpartikel verursachen eine Entzündungsreaktion, die zu vermehrter Schmierflüssigkeitsbildung führt. Zudem wirkt die Entzündung ab einem gewissen Grade selbst knorpelzerstörend, was zu noch mehr Knorpelzersetzung führt. Außerdem reagiert der Knochen auf die zunehmende Belastung zunächst mit stärkerer Verkalkung (Sklerosierung). Später wird er in die selbstzerstörende Entzündungsreaktion mit einbezogen. Es wird Knochen abgebaut und Zysten entstehen. Dafür bildet der Körper am Gelenkrand knöcherne Anbauten (Osteophyten), um das zerstörte Gelenk langfristig zu versteifen und damit den Schmerzzustand zu beenden.
Die Arthrose verläuft also in verschiedenen Stadien, die gut auf dem Röntgenbild sichtbar und zu beurteilen sind, weshalb das Röntgenbild das wichtigste Diagnostikum bezüglich der Arthrose ist.
Die Erkrankung läuft wellenförmig ab, so dass auf stärkste Schmerzzustände durchaus Intervalle folgen können, die absolut schmerzfrei sind. Die Häufigkeit der Schmerzzustände nimmt aber im Verlauf der Erkrankung im selben Maße zu, wie sich die Dauer des beschwerdefreien Intervalls verkürzt.
Die wichtigste Botschaft in diesem Zusammenhang ist, dass Arthrose nicht heilbar ist und der Verlauf oft nur symptomatisch (lindernd) zu beeinflussen ist. Das heißt, wenn die Erkrankung soweit fortgeschritten ist, dass physikalische Therapiemaßnahmen, Schmerzmittel und entzündungshemmende Medikamente keinen Nutzen mehr bringen, bleibt als letzte Maßnahme nur der künstliche Gelenkersatz (Endoprothese). Für weiter Interessierte sei hier auf die Seite des Deutschen Arthrose Forums verwiesen.
Gelenkersatz des Kniegelenkes
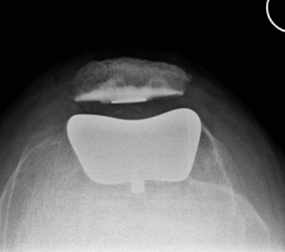
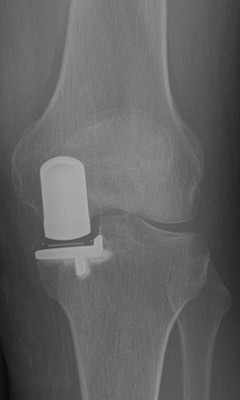
Das Kniegelenk besteht aus drei Gelenkkompartimenten: einem inneren, zentralen und äußeren Kompartiment. Die Kniescheibe bildet ein Widerlager und gleitet über den Oberschenkelknochen. Prinzipiell ist ein isolierter oder kombinierter Verschleiß vom inneren oder äußeren Gelenkkompartiment sowie auch dem Kniescheibenwiderlager möglich. Erkennt man die Erkrankung früh genug und ist der Leidensdruck entsprechend, so kann man die einzelnen Kompartimente isoliert ersetzen, wie Abb. 2 und 3 zeigen.
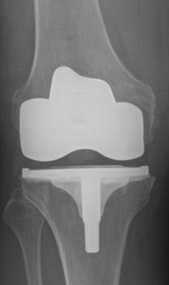
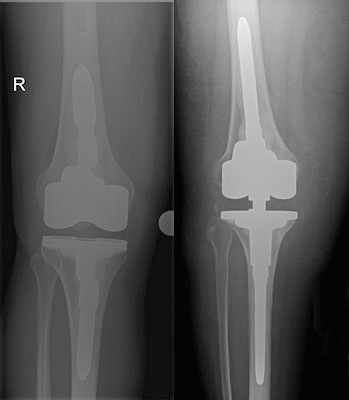
In den meisten Fällen ist die Erkrankung bei Diagnosestellung aber schon soweit fortgeschritten, dass alle drei Kompartimente betroffen sind und nur ein kompletter Oberflächenersatz in Frage kommt, wie es Abb. 4 zeigt.
Im RKU werden jährlich mehr als 500 Kniegelenksendoprothesen implantiert. Wir dürfen deshalb von uns behaupten, dass wir über die große Expertise verfügen, die Sie von uns erwarten.
Wir halten ein großes Portfolio moderner und bewährter Prothesen vor, die sich entsprechend den o.g. Ausführungen vom Prothesendesign unterscheiden. Innerhalb des Designs liegen verschiedene Ausführungen und verschiedene Größen vor, so dass wir je nach Krankheitsbild für Sie eine individualisierte Versorgung anbieten können. Bei entsprechender Indikation kann der Kniegelenkersatz auch mit robotischer Unterstützung erfolgen, die Prinzipien werden in dem nachfolgenden Artikel aus FOCUS-Gesundheit 5/2023 verständlich dargestellt.
Während Ihres ersten Besuches bei uns in der Ambulanz wird durch das persönliche Gespräch mit dem Arzt, die körperliche Untersuchung und anhand der Röntgenaufnahmen das Stadium der Arthose und Ihre persönliche Beeinträchtigung festgestellt. Bitte bringen Sie zu diesem Termin alle bereits durchgeführten Untersuchungen, alle Röntgen-, CT- oder MRT-Bilder, ggf. Arztbriefe bestehender Nebenerkrankungen oder einen etwaig vorhandenen Allergiepass etc. mit.
Sollte bei Ihnen eine Endoprothese in Frage kommen, wird durch Beurteilung verschiedener Faktoren der Prothesentyp aus dem o.g. Portfolio für Sie ausgesucht.
Stationäre Aufnahme und Operation
Am Vortag der Operation erfolgt die stationäre Aufnahme. Durch den Aufnahmearzt und den erfahrenen Operateur wird erneut die Indikation zur Operation abschließend geprüft und die Operation verhindernde Faktoren (z.B. akute Erkrankung) werden ausgeschlossen. Während der Aufnahme erfolgt auch die Aufklärung über die Operation, bei der erneut die Risiken der Operation mit dem Nutzen abgewogen werden. Die Risiken der Operation sollen auch hier nicht unerwähnt bleiben: sie sind im Wesentlichen die Blutung, der Bluterguss, die Infektion, die Nervenläsion, die Thrombose sowie die Embolie. Der stationäre Aufenthalt wird ca. 10 bis 14 Tage dauern. Anschließend wird eine Anschlussheilbehandlung (Rehabilitationsmaßnahme, kurz: Reha) empfohlen und für Sie eingeleitet.
Während des Eingriffes wird Ihr Gelenk gegen ein künstliches Gelenk ausgetauscht. Der Eingriff dauert etwa ein bis eineinhalb Stunden und kann in Allgemein- oder Teilnarkose durchgeführt werden. Welche Art der Narkose für Sie in Frage kommt, wird Ihr Narkosearzt mit Ihnen besprechen. Durch das prä- und intraoperative Blutmanagement der Anästhesieabteilung werden Fremdblutkonserven normalerweise nicht benötigt. Am ersten postoperativen Tag werden Sie auf die Normalstation verlegt wo mit der Mobilisierung begonnen wird. Während des stationären Aufenthaltes werden Sie einen sicheren und selbständigen Gang wiedererlernen – in der Regel ohne Belastungseinschränkungen. Ein Hauptaugenmerk liegt in der Wiederherstellung der Beweglichkeit des Kniegelenkes. Bis zur Entlassung sollte ein Bewegungsausmaß von voller Streckung und mindestens 90° Beugung, unabhängig vom präoperativen Befund, vorliegen.
Die Entlassung erfolgt, wenn Wund- und Weichteilverhältnisse regelhaft abgeheilt sind, Sie einen sicheren Gang erlernt haben, und keine medizinischen Gründe gegen eine Entlassung oder eine Verlegung in die Anschlussheilbehandlung sprechen.
Verwandte Themen
Aktuelle Publikationen
- Kutzner KP, Freitag T, Bieger R. Defining ‚undersizing‘ in short-stem total hip arthroplasty: the importance of sufficient contact with the lateral femoral cortex. Hip Int 2022; 32(2):160-165
- Lutz B, Polcikova L, Faschingbauer M, Reichel H, Bieger R. The epicondylar ratio can be reliably determined in both computed tomography and X-ray. Arch Orthop Trauma Surg 2022; 142(6):1185-1188
- Fuchs M, Faschingbauer M, Riklin-Dold M, Morovic P, Reichel H, Trampuz A, Karbysheva S. D-lactate is a promising biomarker for the diagnosis of periprosthetic joint infection. Front Surg 2022; 9
- Khury F, Oltmanns M, Fuchs M, Leiprecht J, Reichel H, Faschingbauer M. Against the Norm: Do Not Rely on Serum C-Reactive Protein and White Blood Cell Count Only When Assessing Eradication of Periprosthetic Joint Infection. Antibiotics (Basel) 2022; 11(9)
- Freitag T, Reichel H. [Contemporary indications for aseptic revision total hip arthroplasty]. Orthopadie (Heidelb) 2022; 51(8):609-618
- Zippelius T, Strube P, Rohe S, Schlattmann P, Dobrindt O, Caffard T, Awan Malik H, Lindemann C, Matziolis G, Böhle S. The Use of Iloprost in the Treatment of Bone Marrow Edema Syndrome of the Proximal Femur: A Review and Meta-Analysis. J Pers Med 2022; 12(11)
- Faschingbauer M, Hacker S, Seitz A, Dürselen L, Boettner F, Reichel H. The tibial cut in total knee arthroplasty influences the varus alignment, the femoral roll-back and the tibiofemoral rotation in patients with constitutional varus. Knee Surg Sports Traumatol Arthrosc 2021; 29(2):641-651
- Rueckl K, Runer A, Jungwirth-Weinberger A, Kasparek MF, Faschingbauer M, Boettner F. Severity of valgus knee osteoarthritis has no effect on clinical outcomes after total knee arthroplasty. Arch Orthop Trauma Surg 2021; 141(8):1385-1391
- Faschingbauer M, Reichel H. [Revision TKA due to instability: diagnostics, treatment options and outcomes]. Orthopade 2021; 50(12):979-986
- Fuchs M, Hein MA, Faschingbauer M, Sgroi M, Bieger R, Reichel H, Freitag T. Abductor Muscle Force after Straight-Stem Compared to Short-Stem Total Hip Arthroplasty through a Modified Direct Lateral Approach: Functional Assessment of 70 Consecutive Patients of a Randomized Controlled Clinical Trial. J Clin Med 2021; 10(6)
- Freitag T, Bieger R, Kiefer H, Dornacher D, Reichel H, Ignatius A, Dürselen L. Biomechanics of a calcar loading and a shortened tapered femoral stem: Comparative in-vitro testing of primary stability and strain distribution. J Exp Orthop 2021; 8(1)
- Reichel H, Fuchs M. [Acetabular cup replacement]. Orthopade 2021; 50(10):832-834
- Freitag T, Kutzner KP, Bieger R, Reichel H, Ignatius A, Dürselen L. Biomechanics of a cemented short stem: a comparative in vitro study regarding primary stability and maximum fracture load. Arch Orthop Trauma Surg 2021; 141(10):1797-1806
- Khury F, Fuchs M, Awan Malik H, Leiprecht J, Reichel H, Faschingbauer M. Validation of joint space narrowing on plain radiographs and its relevance to partial knee arthroplasty. Bone Joint Res 2021; 10(3):173-187
- Fuchs M, Kirchhoff F, Reichel H, Perka C, Faschingbauer M, Gwinner C. Variation of synovial fluid leucocyte cell count and polymorphonuclear percentage in patients with aseptic revision total knee arthroplasty. Bone Jt Open 2021; 2(8):566-572
- Klimek M, Büchele G, Rehm M, Beyersmann J, Günther KP, Brenner H, Stürmer T, Brenner RE, Rothenbacher D. Long-term mortality of patients with osteoarthritis after joint replacement: Prognostic value of pre- and postoperative pain and function. Arthritis Care Res (Hoboken) 2021;
- Waldstein W, Bouché PA, Pottmann C, Faschingbauer M, Aldinger PR, Windhager R, Merle C. Quantitative and individualized assessment of the learning curve in preoperative planning of the acetabular cup size in primary total hip arthroplasty. Arch Orthop Trauma Surg 2021; 141(9):1601-1608
- Faschingbauer M, Kasparek M, Waldstein W, Schadler P, Reichel H, Boettner F. Cartilage survival of the knee strongly depends on malalignment: a survival analysis from the Osteoarthritis Initiative (OAI). Knee Surg Sports Traumatol Arthrosc 2020; 28(5):1346-1355.
- Kutzner KP, Ried E, Donner S, Bieger R, Pfeil J, Freitag T. Mid-term migration pattern of a calcar-guided short stem: A five-year EBRA-FCA-study. J Orthop Sci 2020; 25(6):1015-1020.
- Meyer JS, Freitag T, Reichel H, Bieger R. Mid-term gender-specific differences in periprosthetic bone remodelling after implantation of a curved bone-preserving hip stem. Orthop Traumatol Surg Res 2020; 106(8):1495-1500.
- Kutzner KP, Freitag T, Bieger R. Defining ‚undersizing‘ in short-stem total hip arthroplasty: the importance of sufficient contact with the lateral femoral cortex. Hip Int 2020.
- Faschingbauer M, Bieger R, Kappe T, Weiner C, Freitag T, Reichel H. Difficult to treat: are there organism-dependent differences and overall risk factors in success rates for two-stage knee revision?. Arch Orthop Trauma Surg 2020; 140(11):1595-1602.
- Faschingbauer M, Hacker S, Seitz A, Dürselen L, Boettner F, Reichel H. The tibial cut influences the patellofemoral knee kinematics and pressure distribution in total knee arthroplasty with constitutional varus alignment. Knee Surg Sports Traumatol Arthrosc 2020; 28(10):3258-3269.
- Boettner F, Sculco P, Faschingbauer M, Rueckl K, Windhager R, Kasparek MF. Clinical outcome of posterior-stabilized total knee arthroplasty using an increased flexion gap in patients with preoperative stiffness. Bone Joint J 2020; 102-B(4):426-433.
- Boettner F, Bechler U, Springer B, Faschingbauer M, Jungwirth-Weinberger A. Impaction Bone Grafting in Revision Total Knee Arthroplasty-Using Mesh and Cone to Contain the Defect: A Report of 3 Cases. Arthroplast Today 2020; 6(3):578-584.
- Riegger J, Rehm M, Büchele G, Brenner H, Günther KP, Rothenbacher D, Brenner RE. Serum Cartilage Oligomeric Matrix Protein in Late-Stage Osteoarthritis: Association with Clinical Features, Renal Function, and Cardiovascular Biomarkers. J Clin Med 2020; 9(1).
- Faschingbauer M, Kasparek M, Waldstein W, Schadler P, Reichel H, Boettner F. Cartilage survival of the knee strongly depends on malalignment: a survival analysis from the Osteoarthritis initiative. Knee Surg Sports Traumatol Arthrosc 2019 Mar 6.
- Freitag T, Fuchs M, Woelfle-Roos JV, Reichel H, Bieger R. Mid-term migration analysis of a femoral short-stem prosthesis: a five-year EBRA-FCA-study. Hip Int. 2019 Mar;29(2):128-133.
- Fuchs M, Kinzel S, Gwinner C, Perka C, Renz N, von Roth P. Clinically asymptomatic patients show a high bacterial colonization rate of osteosynthetic implants around the knee but not the hip. The Journal of Arthroplasty 2019, doi: https://doi.org/10.1016/j.arth.2019.03.058
- Meyer JS, Freitag T, Reichel H, Bieger R. Periprosthetic Bone Mineral Density Changes After Implantation of a Curved Bone Preserving Hip Stem Compared to a Standard Length Straight Stem: 5-Yr Results of a Prospective, Randomized DXA-Analysis. J Clin Densitom. 2019 Jan – Mar;22(1):96-103.
- Lutz B, Trubrich A, Kappe T, Reichel H, Bieger R. The epicondylar ratio can be reliably used on X-Ray of the knee to determine the joint line. Arch Orthop Trauma Surg 138 (2018) 1287-1292.
- Freitag T, Faschingbauer M, Lutz B, Bieger R, Reichel H. Azetabuläre Revision: Rekonstruktion kavitärer und segmentaler Defekte unter besonderer Berücksichtigung modularer hoch poröser Pfannensysteme. Z Orthop Unfall 156 (2018) 692-703
- Faschingbauer M, Boettner, Bieger R, Weiner C, Reichel H, Kappe T. Outcome of irrigation and debridement after failed two-stage reimplantation for periprosthetic joint infection. BioMed Res Internat 2018, doi.org/10.1155/2018/2875018
- Büchele G, Günther KP, Brenner J, Puhl W, Stürmer T, Rothenbacher D, Brenner RE. Osteoarthritis-patterns, cardio-metabolic risk factors and risk of all-cause mortality: 20 years follow-up in patients after hip or knee replacement. Sci Rep. 2018;8(1): 5253
- Kasparek MF, Renner L, Faschingbauer M, Waldstein W, Rueckl K, Boettner F. Salvage of a monoblock metal-on-metal cup using a dual mobility liner: a two-year MRI follow-up study. Int Orthop. 2018; 42(5): 1035-1041
- Kasparek MN, Renner L, Faschingbauer M, Waldstein W, Weber M, Boettner F. Predictive factors for metal ion levels in metal-on-metal total hip arthroplasty. Arch Orthop Trauma Surg. 2018;138(2): 281-286
- Kutzner KP, Freitag T, Bieger R, Reichel H, Pfeil J, Ignatius A, Dürselen L. Biomechanics of a cemented short-stem: standard vs. line-to-line cementation techniques. A biomechanical in-vitro study involving six osteoporotic pairs of human cadaver femurs. Clin Biomech (Bristol Avon) 52 (2018) 86-94 Contributed equally
- Loitsch T, Freitag T, Leucht F, Reichel H, Bieger R. Die Pfanneninklination in der Beckenübersichtsaufnahme: Ein Qualitätsindikator nach Hüft-TEP-Primärimplantation? Orthopäde 47 (2018) 1003-1008
- Freitag T, Fuchs M, Woelfle-Roos JV, Reichel H, Bieger R Mid-term migration analysis of a femoral short-stem prosthesis: a five-year EBRA-FCA-study. Hip Int 2018 May 1 (Epub ahead of print)
- Meyer JS, Freitag T, Reichel H, Bieger R. Periprosthetic bone mineral density changes after implantation of a curved bone preserving hip stem compared to a standard length straight stem: 5-yr results of a prospective, randomized DEXA-analysis. J Clin Densitom 2018 Jul 21. Pii: S1094-6950(17)30265-2 (Epub ahead of print)